Есть ли у коровы желчь
Опубликовано: 24.04.2024
Первичные заболевания билиарной системы недавно были признаны более распространенными, чем считалось ранее. Однако сообщения о них по-прежнему редки.
Заболевания желчного пузыря (калькулезный и некалькулезный холецистит, мукоцеле, желчнокаменная болезнь, неоплазия и др.) достаточно трудно диагностировать у собак и кошек на ранних стадиях, так как симптомы неспецифичны и часто ассоциированы с обструкцией и/или воспалением общего желчного протока, воспалительными заболеваниями печени и др. Поэтому ранее они выявлялись в запущенной форме и подтверждались во время операции и/или аутопсии.
Помимо прогрессирующего ухудшения состояния животного, тяжело протекающий холецистит может приводить к разрыву желчного пузыря и последующему желчному перитониту. Все это требует проведения более тщательной диагностики у пациентов с симптомами, указывающими на холецистит, и индивидуального подхода при выборе лечения.
Холецистит – это воспаление желчного пузыря. Согласно этиологии выделяют три категории повреждений желчного пузыря: обструктивные, необструктивные и разрывы пузыря и/или желчных протоков, а также острую и хроническую формы протекания заболевания.
Обструктивный холецистит развивается чаще всего вследствие сдавления пузырного протока и/или холедоха измененной поджелудочной железой (в этом случае заболевание можно считать вторичным), реже – развития мукоцеле, сгущения желчи, неоплазии кишечника, печени, билиарного тракта, диафрагмальной грыжи и еще реже – образования желчных камней.
Необструктивные формы холецистита чаще всего связаны с наличием инфекционного очага в организме или с паразитарными заболеваниями (печеночная двуустка, лямблиоз и др.). Описанная в гуманной медицине первичная дискинезия желчного пузыря и желчевыводящих протоков как причина развития холецистита в современных ветеринарных источниках литературы не встречается. Возможно, это связано со сложностями в верификации диагноза и выявлением причин и механизма ее развития (у людей – это нарушения гормональной регуляции, стрессы, язвенная и желчнокаменная болезнь, заболевания поджелудочной железы, применение препаратов, вызывающих застой желчи и спазм сфинктера Одди). Дискинезию вторичного генеза так или иначе мы можем предполагать и наблюдать при сонографии желчного пузыря (перерастяжение, образование осадка в полости), при аномалиях развития желчного пузыря (перегибы, стенозы, перетяжки, неполные перегородки в полости пузыря) и после перенесенного ранее холецистита.
Пневмохолецистит (эмфизематозный холецистит) вызывается газообразующими бактериями, такими как E.coli или Clostridium perfringens. Часто наблюдается в сочетании с острым холециститом, сахарным диабетом и на фоне травматической ишемии желчного пузыря.
Разрывы желчного пузыря могут происходить при серьезных травмах (ДТП, падение с высоты, удары) или в результате перфорации измененной стенки желчного пузыря при хронических воспалительных процессах.
Согласно WSAVA Liver Standardization Group среди заболеваний желчного пузыря выделяют нейтрофильный, лимфоплазмацеллюлярный, фолликулярный холециститы, мукоцеле и инфаркты желчного пузыря.
Нейтрофильный холецистит часто наблюдается у кошек и реже у собак и, в общем, ассоциирован с бактериальной инфекцией; может наблюдаться как самостоятельное заболевание или в комбинации с нейтрофильным холангитом. Повреждение характеризуется появлением в полости пузыря, эпителии и стенке желчного пузыря нейтрофилов, при хроническом течении – смешанного воспалительного инфильтрата, содержащего нейтрофилы, лимфоциты, плазматические клетки.
Лимфоплазмацеллюлярный и фолликулярный холецистит возникают в результате формирования лимфоплазмацетарного инфильтрата и/или лимфоидных фолликулов в слизистой желчного пузыря.
Инфаркт желчного пузыря возникает вследствие окклюзии пузырной артерии. Полный или частичный инфаркт желчного пузыря описан у собак. При гистологическом исследовании наблюдают некроз всей толщи стенки желчного пузыря без признаков сопутствующего холецистита и (часто) тромбоз артерий.
Клинические симптомы
В большинстве случаев холецистит наблюдается как острое заболевание. Владельцы отмечают у животного тошноту, рвоту, отказ от корма, боли в области живота. Желтуха является необязательным симптомом, особенно если общий желчный проток свободен, и может проявляться не сразу. Ее появление в этом случае объясняется развитием неспецифического реактивного гепатита и внутрипеченочного холестаза в ответ на эндотоксины из воспаленного желчного пузыря. Холецистит, сопровождающийся застоем желчи, может приводить к ахолии и обесцвечиванию каловых масс. Появление на фоне этих симптомов лихорадки, синдрома острого живота и признаков септического шока (поверхностное дыхание, гипотермия, бледные десна и слабый, но частый пульс) может указывать на разрыв желчного пузыря и требует неотложных мероприятий.
Холецистит может быть хроническим и проявляться периодической тошнотой у животного, признаками дискомфорта после еды, потерей аппетита, снижением веса, диареей или протекать вообще без каких-либо симптомов (а изменения в желчном пузыре будут случайной находкой при ультрасонографии).
Диагностика
Данные анамнеза и физикального осмотра позволяют лишь предположить у животного описываемую патологию, но не дают возможности поставить диагноз. К тому же клиническая картина не отражает в полной мере степень поражения желчного пузыря, а соответственно, не позволяет определить наилучший способ лечения и прогноз заболевания.
На первом этапе диагностики обязательны клинический и биохимический (как можно более полный) анализы крови, факультативным исследованием является моча. Лабораторные тесты позволяют выявить увеличение щелочной фосфатазы, гиперхолестеролемию, гипербилирубинемию без признаков гемолитической анемии. Гипербилирубинемия приводит в конечном счете к билирубинурии. Повышение уровня желчных кислот, глутаматдегидрогеназы и лейкоцитоз очень характерны для данной патологии и дополнительно указывают на необходимость исследования желчи. Повышение трансаминаз будет выявлено только в случае вовлечения паренхимы печени в воспалительный процесс.
При выборе метода диагностики непосредственно холецистита предпочтение отдается визуальным исследованиям и преимущественно ультразвуковой диагностике. Рентгенография оказывается менее чувствительной при данной патологии и информативна только в случае кальцификации стенки желчного пузыря или формирования рентгеноконтрастных камней (Фото 6 и 7).
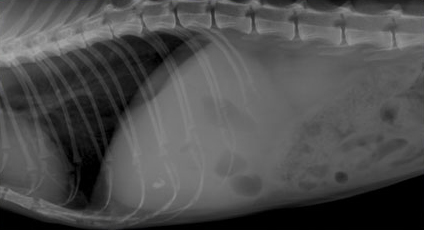
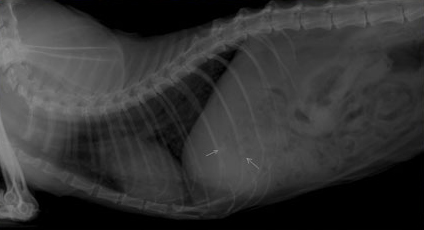
Фото 6 и 7.
В данном разделе мы рассмотрим изменения ультразвуковой картины желчного пузыря и билиарной системы, наблюдаемые при холецистите, не затрагивая возможные изменения поджелудочной железы, неоплазии других органов и т. д.
- Стенка желчного пузыря утолщается (толще 1 мм у кошек и 2-3 мм у собак), становится гиперэхогенной, с неровными краями – признак воспаления, отека (портальная гипертензия, гипоальбуминемия), некроза, гиперплазии слизистой пузыря, реже – неоплазии (Фото 1);
- Наряду с утолщением стенки часто отмечают появление двухконтурного ободка (особенно в более остром периоде) или диффузно гиперэхогенной стенки, иногда сочетающейся с минерализацией (при хронически протекающем процессе) (Фото 2 и 3);
- Утолщение стенки и дилатация просвета общего желчного протока, повышение его извитости. Однако бывает достаточно сложно дифференцировать дилатацию просвета на фоне обструкции от дилатации на фоне холестаза при хроническом воспалительном процессе. Кроме того, при хроническом нарушении оттока общий желчный проток может оставаться дилатированным даже после устранения обструкции (это необходимо учитывать в постоперационном обследовании);
- Появление желчного сладжа. Физиологически желчь может уплотняться и преобразовываться в желчный сладж (желчную грязь). Он представляет собой смесь слизи, билирубината кальция и кристаллов холестерина. В патологических условиях его консистенция и аккумуляция могут осложнить эвакуацию желчи во внепеченочные желчные протоки, что ведет к обструкции последних. Характерный признак желчного сладжа – изменение его вида на сканограмме в зависимости от изменения положения тела животного и медленное достижение нового горизонтального уровня (критерий подвижности сладжа позволяет отличить его от билиарного мукоцеле). Общим правилом является отсутствие дистальной акустической тени. Эхогенность сладжа может быть различной. Иногда сладж заполняет весь желчный пузырь, затрудняя дифференцировку между тканью печени и желчным пузырем. Эта ситуация называется "гепатизация желчного пузыря" (Фото 4 и 5);
- Желчное мукоцеле (муцинозная гиперплазия желчного пузыря) – характеризуется гиперплазией эпителия и сосочковыми разрастаниями, избыточным накоплением слизи, растягивающей желчный пузырь. Заболевание встречается редко, как правило, у собак мелких и средних пород (средний возраст — 9 лет). Является одной из причин развития обструкции внепеченочных желчных протоков и как следствие холецистита. По мере того, как формируется мукоцеле, на сканограмме вначале появляется звездчатый контур, затем поперечный срез желчного пузыря приобретает рисунок киви (фрукта) в поперечном сечении.
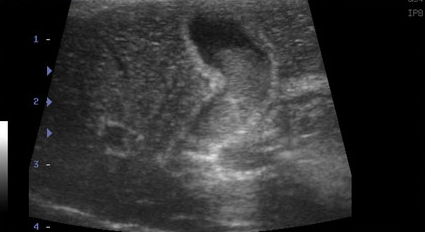
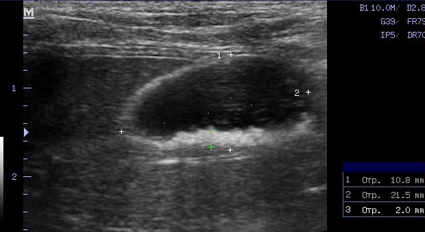
Фото 1 и 2.
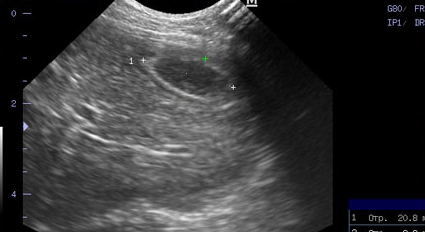
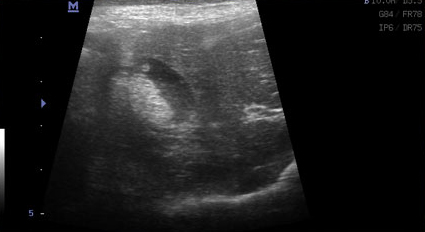
Фото 3 и 4.
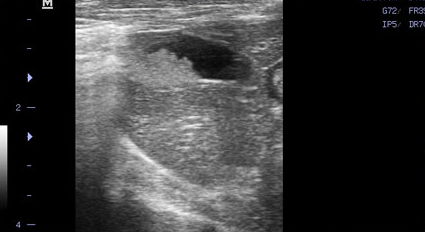
Фото 5.
При любом изменении желчного пузыря или появлении неоднородности желчи на УЗИ необходимо проводить тонкоигольную биопсию с целью аспирации желчи для цитологического и бактериологического исследований. Для этого можно использовать иглы 22-25-го номеров, и при проведении данной процедуры необходимо удалить столько желчи, сколько возможно, для предотвращения просачивания желчи через пункционное отверстие. Вероятность подобного осложнения крайне мала, в своей практике мы такого не встречали, но при наличии недиагностированной вовремя обструкции внепеченочных билиарных трактов риск повышается. Также мы рекомендуем проводить забор материала паренхимы печени для гистологического исследования (процедура забора биоптата для гистологического исследования усложняется ненамного в сравнении с тонкоигольной биопсией печени, но результат во много раз информативнее).
Одним из современных информативных методов является радионуклидное сканирование желчного пузыря (сцинтиграфия), которое позволяет оценить работу желчного пузыря, определить место обструкции протока. К сожалению, в нашей практике этот метод пока недоступен.
При подозрении на желчный перитонит показана диагностическая лапароскопия или лапаротомия.
Лечение
Выбор между терапевтическим и хирургическим методом лечения при данном заболевании осуществляется на основании комплексной оценки состояния животного, наличия сопутствующих заболеваний в анамнезе, наличия заболеваний, спровоцировавших развитие холецистита и, конечно, тяжести и длительности данного заболевания, эффективности предыдущего лечения, если оно проводилось, и появления рецидивов.
Нет смысла проводить консервативное лечение и ждать улучшения картины заболевания у животного в критическом состоянии, идя на поводу у его владельцев, стремящихся сохранить орган. Без воспаленного желчного пузыря животное прекрасно сможет жить. В то же время, если обстоятельства позволяют, можно и нужно проводить интенсивную медикаментозную терапию, во многих ситуациях – успешную.
Итак, если к нам обращается владелец кошки или собаки, у которой наблюдаются вышеперечисленные симптомы и при этом состояние животного удовлетворительное, отсутствует лихорадка, кахексия и безудержная рвота, анализы крови указывают на воспалительный процесс, а УЗИ выявляет необструктивный холецистит, возможно, с незначительным количеством желчного сладжа в полости, то мы осуществляем следующие действия:
- назначаем диету. Удобно для этого использовать промышленные корма при заболеваниях печени, так как в домашних условиях достаточно сложно приготовить механически и химически не раздражающую пищу.
- проводим адекватную антибиотикотерапию (предварительно взяв желчь для бакпосева). В случае, если посев окажется стерильным, – это будет отличной профилактикой вторичной инфекции. Бактериальный, в том числе эмфизематозный, холецистит требует долгосрочного применения антибиотиков:
амоксициллин/ампициллин (10-22 мг/кг каждые 8-12 часов, в/м) или препараты цефалоспоринового ряда (цефоперазон 50 мг/кг каждые 12 часов, в/в или в/м; цефалоспорины 4 -го поколения – цефкином (Кобактан, MSD AnimalHealth)- 0,5 мл/ 5 кг массы один раз в день в/м) и/или метронидазол (15-25 мг/кг каждые 12 часов, в/в) для грамположительной флоры и анаэробов (С.perfringens) на 14-21 день и фторхинолоны для грамотрицательных бактерий (E.coli и др.). Например, энрофлоксацин 5-20 мг/кг в день, п/к, на 10-14 дней.
По результатам антибиотикограммы после посева лечение необходимо корректировать. для улучшения свойств желчи и наилучшего ее отхождения мы назначаем урсодезоксихолевую кислоту (4-15 мг/кг в день, внутрь, лучше всего делить суточную дозу на два приема, в течение нескольких месяцев) и одестон (гимекромон). - при необходимости проводится терапия первичного или сопутствующего заболевания, инфузионная терапия, назначаются спазмолитические средства.
В том случае, если животное находится в критическом состоянии из-за остро развившегося холецистита, или мы имеем дело с рецидивирующим холециститом, или у нас есть все основания предполагать обструктивный холецистит и/или разрыв желчного пузыря и/или холедоха, проводим хирургическое лечение. Выбор метода хирургической коррекции зависит от предполагаемой патологии, возможностей клиники и опыта врача, проводящего манипуляцию. В последнее время холецистэктомия в нашей клинике проводится исключительно лапароскопически, что позволяет снизить травматичность операции, минимизировать осложнения и ускорить восстановительный период. При этом мы обязательно проводим контрастирование желчного пузыря, чтобы убедиться в проходимости желчных путей, и осуществляем промывание холедоха. К сожалению, ввиду анатомических особенностей у кошек и собак на сегодняшний день невозможно использовать эндоскопическую ретроградную холангиопанкреатографию для этих же целей, поэтому используем более инвазивные методы. Конечно, в ситуациях, связанных с разрывом желчного пузыря или обструкцией холедоха, мы прибегаем к классическому способу – лапаротомии. Вариантов операций на желчном пузыре несколько, и выбор хирурга определяется состоянием желчного пузыря, развившейся патологией и т. д. Но для этой темы требуется отдельная статья, поэтому здесь она будет опущена.
Перед проведением операции необходимо убедиться в отсутствии нарушений свертывающей системы крови. Этому могут способствовать длительный застой и нарушение оттока желчи (появляется дефицит витамина К, снижается уровень факторов коагуляции II, VII, IX и X). Поэтому проводят дополнительный анализ крови – коагулограмму. Для предотвращения возможной коагулопатии дополнительно вводят конакион (витамин К1) в дозе 1-2 мг/кг подкожно, этого достаточно для нормализации коагуляции в течение 3-12 часов после введения.
При сопутствующей желтухе у пациентов необходимо помнить об их предрасположенности к гипотонии в послеоперационном периоде и возможном развитии почечной недостаточности.
Ткани удаленного желчного пузыря обязательно отправляются в лабораторию для гистологического исследования.
Следует отметить, что до сих пор о проведении холедохотомии при обструктивных патологиях ведутся споры. Это опять же связано с особенностями анатомии наших пациентов, а точнее с малыми размерами структур билиарного тракта и большим числом описываемых осложнений (негерметичность швов, стенозы в послеоперационном периоде, высокая смертность при проведении подобных операций и др.). Опыт нашей клиники и сообщения S. G. Baker, P. D. Mayhew, S. J. Mehler (Journal of Small Animal Practice, Volume 52, Issue 1, pages 32-37, January 2011) позволяют говорить о низком уровне осложнений при данных операциях и требуют дальнейших разработок.
Прогноз заболевания условно благоприятный, при адекватно проведенном лечении функция желчного пузыря будет полностью сохранена. Наибольшую опасность могут представлять осложнения, связанные с разрывом желчного пузыря и возникновением перитонита. В случае его развития даже при адекватном лечении возможен летальный исход. Также необходимо уделять большое внимание наблюдениям лечащего врача, так как клиническая динамика имеет свои особенности в каждом конкретном случае.
Профессор Шатихин А.И.: - Хорошо знают гастроэнтерологи, что по современным представлениям хронический панкреатит – это группа заболеваний поджелудочной железы различной этиологии, характеризующаяся болевым синдромом и прогрессирующей функциональной недостаточностью органа.
О чем сегодня пойдет речь? Речь пойдет о лечении функциональной недостаточности панкреаса. Постепенный фиброз, экзогенная недостаточность поджелудочной железы – все это может привести к сахарному диабету.
Фиброз поджелудочной железы с развитием функциональной панкреатической недостаточности при хроническом панкреатите является исходом широкого диапазона экзогенных воздействий и эндогенных факторов. При хроническом панкреатите поражаются как секреторные, так и инкреторные отделы поджелудочной железы, что на поздних стадиях приводит к развитию сахарного диабета.
Какие этиологические факторы должны привлекать внимание гастроэнтерологов практических врачей при диагностике хронического панкреатита? Наиболее частыми причинами является злоупотребление алкоголем до 90%, наличие заболеваний билиарной системы, старение. В связи с указанным, часто выделяют билиарный панкреатит, алкогольный панкреатит. Возможен также наследственный или инволютивный панкреатит.
Клиническая симптоматика хронического панкреатита. Основными проявлениями его являются:
- постоянная боль в верхней части живота после приема пищи;
- постоянное снижение внешнесекреторной функции поджелудочной железы; диспептические расстройства;
- желтуха до 33% у пациентов переходящего характера, связанная с отеком, увеличением головки поджелудочной железы и сдавливание холедоха;
- формирование псевдокист вследствие разрывов протоков поджелудочной железы.
Редким проявлением при хроническом панкреатите может быть портальная гипертензия вследствие воспалительного сдавления vena portae (воротной вены) и v. lienalis (селезеночной вены).
Методы исследования панкреаса:
- это, конечно, жалобы, абсолютно глубокий, четкий, скрупулезный анамнез заболевания;
- лабораторные исследования панкреатических ферментов крови и мочи;
- обзорная рентгенография выявление кальцификатов в косой проекции, что бывает нередко у людей, злоупотребляющих алкоголем;
- ультразвуковое исследование: размеры, неровности контуров, протоки, псевдокисты, очаги, уплотнения паренхимы по серой шкале экрана. Должен предупредить, что сейчас нередко ставится диагноз только на основании ультразвукового исследования, как бы гиперболизируя значение ультразвукового исследования. Это неверно;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) – это изменение протоков поджелудочной железы и его ветвей, выявление, так называемого, симптома «цепь озер»;
- компьютерная томография (КТ) с контрастированием, признаки хронического панкреатита при этом: выявляется отсутствие накопления контрастированного вещества – это зона некроза;
- ангиография;
- и то, что часто проводится в практике врачами и имеет большое значение для определения внешнесекреторной функции – это макроскопия кала: кал с серым оттенком, имеет блестящий цвет, жирный, липучий вследствие стеатореи, плохо смываемый с унитаза; и микроскопия кала – это амилорея, креаторея и стеаторея за счет большого количества нейтрального жира в кале крупных капель диаметром до 8 мкм. Исследование эластазы в кале.
Общие принципы терапии хронического панкреатита:
- отказ от употребления алкоголя, в том числе пива;
- соблюдение диеты: пятой, 5п стол (панкреатический) с низким содержанием жира и с большим количеством белка;
- купирование боли: это спазмолитики и ненаркотические аналгетики: папаверин, но-шпа, метамизол, парацетамол;
- могут назначаться наркотические анальгетики при сильных болях, в частности, промедол;
- трамадол – перорально;
- антациды – очень хорошо для инактивации HCl, которые будируют секрецию поджелудочной железы;
- гидроокись алюминия за 15 минут до еды и через час после еды;
- холиноблокаторы (м-холинолитки);
- антидепрессанты;
- октреотид, в частности, сандостатин, как ингибитор панкреатической секреции, уменьшает число псевдокист;
- блокаторы протонной помпы сейчас занимают большое место. Это целая группа препаратов, которая 1-2 раза в день по 20 мг назначается этим больным;
- бета-блокаторы (анаприлин);
- латеральная панкреатоеюностомия и дистальная панкреатэктомия – это хирургические вмешательства;
- чрезкожная денервация plexus solaris введением алкоголя.
Вот теперь мы подходим к препаратам, которые являются темой сегодняшнего сообщения при лечении внешнесекреторной функции панкреаса:
- это препараты, содержащие в разных концентрациях липазу, амилазу, протеазу;
- таблетированные препараты: мезим, панзинорм, панкреофлат, панцитрат (капсулы с микротаблетками);
- капсулированные препараты: микразим, кишечнорастворимые капсулы с микрогранулами, известный сейчас креон – кишечнорастворимые капсулы с минимикросферами с различными дозами липазы от 10 тыс. ED до 40 тыс. ED; препараты, содержащие дополнительно к липазе, амилазе, протеазе компоненты желчи крупного рогатого скота, чаще свиньи и в энтеросолюбильных таблетках.
- облегчают переваривание белков, жиров и углеводов;
- стимулируют выделение собственных ферментов поджелудочной железы, желудка, тонкой кишки секрецию желчи;
- стимулируют холеретическое действие;
- стимулируют эмульгирование жиров;
- стимулирует активность липазы;
- стимулирует всасывание жиров и жирорастворимых витаминов.
Креон и хронический панкреатит. О креоне, надо сказать, что это относительно новый препарат, а здесь срабатывает врачебное любопытство и страсть к новому, возможно, лучшему препарату. Я абсолютно ничего не имею против креона, но только креон тоже не делает погоду в лечении внешнесекреторной функции. Почему именно креон? Почему отдается ему предпочтение? Так как в нем большое содержание липазы? Это тенденция общепринята у всех гастроэнтерологов: если много – значит лучше.
В течение последних лет из-за появления креона очень активно обсуждается проблема хронического панкреатита с панкреатической недостаточностью, а, следовательно, другие ферменты и показания к ним забываются.
Имеется гипердиагностика хронического панкреатита. Я на этом уже останавливался, когда говорил об ультразвуковом исследовании. А вот переедание, здесь совершается поиск ферментных препаратов. На практике отмечается гипердиагностика хронического панкреатита с истинной панкреатической недостаточностью. Это глубокая панкреатическая недостаточность, которая встречается достаточно редко. При этом хронический панкреатит диагностируется, еще раз подчеркиваю, с помощью только эхографии. Надо заметить, что истинная панкреатическая недостаточность встречается редко и требует, прежде всего, клинико-лабораторного подтверждения (копрология и эластазный тест).
Наиболее частой причиной нарушения пищеварения является переедание на фоне заболеваний желчевыводящих путей и печени или относительная недостаточность панкреатина при гиперацидности.
Почему интерес врачей должен быть обращен к ферментам с желчью? Сегодня ситуация меняется в связи с неинфекционной эпидемией сахарного диабета, которому сопутствуют заболевания желчевыводящих путей и билиарная недостаточность.
Проблема билиарной недостаточности в настоящее время не актуализирована в клинической практике, в то время как у больных с заболеваниями желчевыводящих путей при сахарном диабете, метаболическом синдроме и алкоголизме она является весьма актуальной. Это приводит к восстановлению интереса к холеретикам, в частности к фесталу, который может скорректировать симптомы билиарной недостаточности.
Давайте-ка вспомним механизмы действия желчи и желчных кислот. Существует мнение врачей о том, что таблетированные ферменты неэффективны, так как они разрушаются под действием HCl, при этом забывают, что имеются хотя и таблетированные, но энтеросолюбильные препараты, пожалуйста, ваш фестал.
Врачи недостаточно представляют себе, или забыли механизмы действия желчи, желчных кислот и липазы, что не позволяет им глубоко представлять механизмы действия некоторых ферментов.
Желчь – это секрет, отделяемый гепатоцитами; в кишечнике человека играет важную роль в физико-химической обработке, переваривании и всасывания жира.
С физиологической точки зрения желчные кислоты – главный компонент желчи, связанный с процессами переваривания и всасывания жира.
Желчные кислоты активируют панкреатическую липазу; в присутствии желчного компонента оптимум PH для действия липазы смещается с 8 до 6, то есть уровня, которой соответствует 12-ти перстной кишки.
Желчные кислоты (холевая и хенодезоксихолевая) осуществляют перенос липидов в водной среде, способны растворять липиды путем образования мицеллярного раствора – липидного комплекса желчи, который переносится в кишечник.
Желчные кислоты участвуют в эмульгировании жира в составе эмульгирующей системы, там насыщенный моноглицерид, ненасыщенная жировая кислота и желчная кислота – это стабилизаторы жировой эмульсии.
После расщепления жира липазой продукты расщепления – моноглицериды и жирные кислоты образуют мицеллярный раствор. Благодаря желчным кислотам образуются устойчивые в водной среде мицеллы, содержащие продукты расщепления жира, холестерин и фосфолипиды, которые переносятся с эмульгированных частиц к всасывающей поверхности кишечного эпителия.
Вот здесь начинается всасывание жиров. Липазы катализируют гидролизное расщепление триглицеридов на жирные кислоты и глицерин, которые всасываются в пищеварительном тракте в качестве энергетического, я подчеркиваю, и пластического материала. Это то, без чего сложно переваривать, поэтому липаза, катализируя гидролизное расщепление, обеспечивает нам энергетические и пластические материалы.
О результатах положительного использования фестала, содержащего компоненты желчи. Фестал пользуется особой популярностью у врачей и потребителей, как фермент, содержащий желчные компоненты, в частности желчные кислоты. При заболевании поджелудочной железы фестал компенсирует недостаточность ее внешнесекреторной функции. Фестал обеспечивает успех при дискинезии желчевыводящих путей, гипомоторной гипокинезии желчного пузыря, усиливает моторику кишечника. Благоприятно влияет на функцию всего желудочно-кишечного тракта; отмечается хорошая переносимость; купирует диспептические симптомы. Это данные Охлобыстина А.В. и академика Ивашкина В.Т. из их книги «Рациональная фармакотерапия заболеваний органов пищеварения».
Там же постулируется, что препараты, содержащие желчь и желчные кислоты, в частности фестал, могут служить средством заместительной терапии при эндогенной недостаточности желчных кислот.
О результатах положительного использования фестала, содержащего компоненты желчи. Так, у больных билиарным панкреатитом, инволютивным хроническим панкреатитом, особенно у лиц с алкогольным панкреатитом в дуоденальной желчи отмечено достоверное прогрессирующее снижение суммарного содержания конъюгатов желчи, что может приводить к снижению всасывания в кишке холестерина и влиять на экзокринную функцию поджелудочной железы. У больных с отсутствием выраженной экзогенной недостаточности поджелудочной железы при наличии только диспептических жалоб оправдано использование препаратов типа фестал, как содержащего экстракт желчи, способствующего эмульгированию жиров и повышению активности липазы.
Так, о результатах положительного использования фестала, содержащего компоненты желчи. Это вот я привел данные Винокуровой Л.В. из книги «Эффективная фармакотерапия-гастроэнтерология» за этот год.
Яковенко Э.П. с соавторами говорит, что одестон целесообразно комбинировать с полиферментными препаратами, содержащими компоненты желчи, а именно фестал.
В мультицентровых исследованиях по оценке протеолитической активности ряда ферментных препаратов с учетом собственной гидролитической активности дуоденального содержимого у больных доказано, что наибольшей удельной (истинной) протеолитической активностью обладает фестал. Является препаратом выбора для уменьшения боли и создания функционального покоя панкреаса.
Минимальное количество желчных кислот обеспечивает активацию липазы, но не вызывает диарею, а лишь небольшое послабление стула. Желчегонный эффект показан при билиарных хронических панкреатитах, у больных после холецистэктомии, преимущественно с запорами. Это данные профессора Губергриц Н.Б. из Донецка.
Я не могу вам не сказать о противоположном мнении, такое мнение принадлежит Маеву И.В. и его сотрудникам, «Фарматека», №12, 2011 год. В России продолжают рекомендовать таблетки панкреатина различных производителей, что особенно печально порой назначают не только чистый панкреатин, но и препараты с компонентами желчи. Нет абсолютно ни одного слова в доказательство того, что этого делать нельзя, нельзя использовать, якобы, с содержанием желчных кислот.
Препарат назначают по 2-3 таблетки во время приема пищи; таблетки не разжевывают, запивают небольшим количеством жидкости. Длительность лечения устанавливается индивидуально.
Лечение хронического панкреатита проводится под контролем: клинического состояния больных; клинико-лабораторных данных, то есть улучшаются копрологические данные; копрологического исследования; содержания эластазы в кале.
Критерии эффективности терапии экзогенной недостаточности при хроническом панкреатите. Признаками эффективности является: увеличение массы тела; нормализация стула; уменьшение метеоризма; положительная динамика результатов копрологического исследования, а именно уменьшение зерен нейтрального жира, то есть уменьшение или исчезновение стеатореи, креатореи и амилореи; нормализация показателей эластазного теста; нормализация витаминной недостаточности.
Противопоказания к назначению фестала: острый панкреатит и обострение хронического панкреатита; острый холецистит; острый гепатит. Спасибо за внимание!
С патологией желчевыводящих путей современной медицине приходится сталкиваться довольно часто. И число таких заболеваний продолжает расти. Сегодня мы поговорим о холецистите: что это за заболевание, каковы его симптомы, причины появления, как его выявляют и лечат.
На наши вопросы отвечает врач-гастроэнтеролог «Клиника Эксперт» Пермь Николай Борисович Патрушев.
— Николай Борисович, есть данные, что сегодня холециститом страдает 10-20 % взрослого населения, и отмечается тенденция к дальнейшему росту этой патологии. Расскажите, пожалуйста, что она собой представляет?
— Если одной фразой, то холецистит – это воспаление желчного пузыря. Патология желчевыводящих путей остается актуальной проблемой для сегодняшней медицины. Да, тенденция к росту заболеваемости есть. Более того: по прогнозам учёных число заболеваний пищеварительной системы (куда относится и патология желчевыводящих путей) в ближайшие 15-20 лет вырастет в мире на 30-50 %.
— Какие виды холецистита известны современной медицине?
— Их два: острый и хронический холецистит. Первый развивается быстро, на фоне полного благополучия. Появляется болевой синдром в животе, боль локализуется в правом подреберье. Может появиться тошнота, рвота, может повыситься температура. Как правило, острый холецистит наиболее часто является проявлением желчнокаменной болезни. Такие больные госпитализируются по линии скорой помощи в хирургический стационар.
Хронический холецистит изначально развивается как самостоятельный процесс, исподволь, незаметно. Зачастую диагноз «холецистит» пациенту ставят при обследовании по поводу совершенно других заболеваний.
Надо учитывать и то, что болезням желчного пузыря и желчевыводящих путей свойственно разнообразие клинических проявлений, длительность течения, затяжные обострения – это обуславливает частую обращаемость за медицинской помощью, делает эти недуги социальной проблемой.
— Каковы причины холецистита? Из-за чего он возникает?
— В развитии этой патологии участвуют различные факторы. На первое место я бы поставил нарушение сократительной функции желчного пузыря. Это приводит к застою желчи, замедлению её эвакуации из желчного пузыря. Чаще всего на сократительную функцию желчного пузыря влияют психоэмоциональные перегрузки, невротические реакции и длительные стрессовые ситуации, гиподинамия.
Имеет значение и инфекционный фактор. Инфекционные агенты проникают в желчный пузырь из хронических очагов воспаления в организме – например, при болезнях ЛОР-органов, желудка, двенадцатиперстной кишки, из других отделов кишечной трубки.
Вносят свою лепту в развитие холецистита и глистные инвазии – скажем, описторхоз. К воспалению желчного пузыря может приводить и перенесённый гепатит А (болезнь Боткина).
Также это заболевание могут спровоцировать забросы сока поджелудочной железы в полость желчного пузыря – возникает так называемый химический ожог слизистой желчного пузыря, что может привести к его воспалению.
Читайте материалы по теме:
— Расскажите, пожалуйста, о признаках холецистита. Как он проявляется?
— Холецистит может протекать с разной степенью тяжести. От этого, а также от стадии заболевания, будут зависеть симптомы. В первую очередь, патология проявляется болевым синдромом. Возникают эти боли за счёт спазма желчного пузыря или за счёт его растяжения.
Боль появляется в правом подреберье, как правило, через 40 минут – 1,5 часа после погрешности в диете (например, при употреблении острой, жирной пищи, жареных блюд, переедании). Боль ощущается примерно полчаса и при лёгкой форме проходит самостоятельно. При тяжёлых формах боли носят более интенсивный и длительный характер.
Ещё боль может провоцироваться длительным пребыванием человека в положении сидя – за рулём автомобиля, за компьютером. Из правого подреберья такие боли могут отдавать вверх – в правое плечо, шею, правую лопатку.
Кроме болевого синдрома, пациента могут беспокоить так называемые диспепсические расстройства: отрыжка, тошнота, металлический привкус во рту, иногда рвота (если она возникает неоднократно, в ней может появиться желчь). Могут наблюдаться вздутие живота, чередование запоров и поносов.
Также холецистит может сопровождаться раздражительностью, бессонницей, снижением работоспособности.
Чем тяжелее форма холецистита, тем ярче и длительнее будут выражены перечисленные симптомы.
— А бывает бессимптомный холецистит? То есть человека ничего не беспокоит, и болезнь выявляется только при проведении каких-либо диагностических исследований – например, в рамках профилактического обследования
— Да, такое бывает. В 50 % случаев холецистит протекает скрыто, бессимптомно. На признаки патологии желчного пузыря до клинических проявлений заболевания могут указывать только данные ультразвукового исследования. Поэтому это исследование надо обязательно включать в программу обследования заболеваний пищеварительной системы.
Кроме того, существуют атипичные клинические формы, которые могут вводить врача в заблуждение, симулируя различные заболевания других органов и систем, например, сердечно-сосудистой, эндокринной и других (так называемые «маски»). А когда начинаем разбираться, выясняется, что речь идёт о патологии именно желчного пузыря. Наиболее известна и изучена так называемая кардиальная маска холецистита (или холецисто-кардиальный синдром): каждый третий-второй больной холециститом может жаловаться на проблемы с сердцем. Это учащённое сердцебиение, одышка, боли в области сердца. Электрокардиограмма у таких больных без каких-либо отклонений.
Холецистит также может протекать под маской патологии щитовидной железы – здесь жалобы пациента будут как при тиреотоксикозе (раздражительность, чрезмерная потливость, то же учащённое сердцебиение, дрожание пальцев рук, повышение температуры тела до значений 37-37,5 градуса). При этом щитовидная железа может оказаться несколько увеличенной, и здесь надо разбираться, вызваны ли симптомы именно её патологией, или проблема всё же в желчном пузыре.
Ещё у холецистита может быть аллергическая маска, и ряд других. Чтобы разобраться в этом, врач должен обладать немалым практическим опытом, правильно выстроить диагностический поиск.
— Давайте поговорим о диагностике холецистита. Что в неё входит? Как доктор может обнаружить эту патологию?
— Сегодня самый доступный и распространённый метод диагностики холецистита – это УЗИ брюшной полости. Ультразвуковая диагностика позволяет оценить состояние стенок желчного пузыря: если они утолщены более чем на 4 мм, это уже явный признак холецистита, если меньше – возможно, патология только в начале развития. Врач оценивает также сократительную способность желчного пузыря.
УЗИ поможет выявить и камни в желчном пузыре. Если они обнаружены и также имеется холецистит, то говорят о каменном (калькулёзном) холецистите.
Записаться на УЗИ органов брюшной полости можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Есть и другие методы исследования. Например, зондирование двенадцатиперстной кишки (дуоденальное зондирование). Оно позволяет оценить биохимический состав желчи, посеять её на наличие инфекции и выявить микробы, которые вызывают воспаление в желчном пузыре.
— Чем могут помочь врачи пациенту с этим недугом? Как лечат холецистит?
— Помочь мы можем только после того, когда в ходе полноценного обследования максимально полно выясним все причины, которые привели к появлению у пациента холецистита. Программа лечения строится следующим образом. На первом месте – лечебное питание. Прежде всего, это дробный приём пищи, пять-шесть раз в день. Желчный пузырь «любит», чтобы пищу мы принимали в одни и те же часы: этим мы его тренируем и предупреждаем застой желчи в нём. Важно, чтобы пища была не в горячем или холодном виде, а в тёплом.
Подбор лекарственных препаратов осуществляется с учётом функции желчного пузыря, в частности, его сократительной способности. Если функция повышена, если присутствуют резкие спастические боли, рекомендуются препараты спазмолитического действия. Когда при нормальной сократительной функции органа мы находим признаки вязкой, застойной желчи, используются средства с желчегонным действием.
Если исследования показывают плохую сократимость пузыря, тогда в программу лечения включаются препараты, стимулирующие его функцию, помогающие ему работать правильно.
В определённых случаях используются противопаразитарные, антибактериальные, противовоспалительные средства. Всё это решает доктор, в зависимости от результатов исследования.
Не будем забывать и о других методах лечения холецистита – о том же санаторно-курортном. Хроническим больным надо хотя бы года три-четыре подряд ездить на курорты – как раньше говорили, «на воды». Это очень полезно. Но ехать туда надо со всеми медицинскими документами, тогда пациенту там правильно подберут диету, режим приемы воды (её тип, количество и температурный режим).
— Что можно есть при холецистите, а что нельзя?
— Белков, жиров и углеводов должно быть ровно столько, сколько необходимо для нормального функционирования организма. В рацион следует включать нежирные сорта мяса (говядина, крольчатина), рыбу (лучше отварную или приготовленную на пару), обезжиренный творог, пшеничные отруби. Среди круп предпочтение отдаётся овсяной и гречневой.
Не будем забывать о свежих овощах и фруктах (лучше пусть это будут дыня, тыква, арбуз, морковь, яблоки).
Исключаются жирные, жареные блюда, копчёности, маринады, соленья, спиртные напитки, включая пиво. В этот же список включаем газированные напитки, острые приправы и яичные желтки (последние – на период обострения).
Не помешают разгрузочные дни (1-3 в неделю): это могут быть рисово-компотные, творожные, арбузные дни. Кроме того, рекомендуется обильное питьё.
— Как предотвратить развитие холецистита? Расскажите, пожалуйста, о профилактике
— Наверное, многое понятно уже из вышесказанного. Основная профилактика мало отличается от профилактики многих других заболеваний. Это здоровый образ жизни, рациональное питание – едим часто, не на бегу, пищу пережёвываем тщательно, не спеша.
Согласитесь, казалось бы, простые, прописные истины. Но, поверьте, прежде всего именно они важны в плане профилактики холецистита.
Беседовал Игорь Чичинов
Если вам нужна консультация врача-гастроэнтеролога, записаться на приём можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Для справки:
Патрушев Николай Борисович
Врач-гастроэнтеролог, кандидат медицинских наук
Выпускник Пермского государственного института 1988 г.
Первичная специализация по гастроэнтерологии – 1995 г.
С 2005 по 2014 гг. работал в Центральном научно-исследовательском институте гастроэнтерологии (г. Москва). Сначала – врач отделения хронических заболеваний печени, затем заведующий консультативно-диагностическим отделением института.
С 2020 г. – врач-гастроэнтеролог в «Клиника Эксперт» Пермь.
Принимает по адресу: г. Пермь, ул. Монастырская, 42а.
На начальных этапах застой желчи легко корректируется, но, если запустить ситуацию, дело может закончиться даже экстренной операцией.
Наверное, каждому знакомо ощущение: съешь кусочек жирной пищи, а остается чувство, что объелся. Появляется тяжесть в правом боку, пища, кажется, долго не переваривается. Это один из симптомов застоя желчи.
Вместе с врачом ультразвуковой диагностики Цивильской центральной районной больницы Марией Алексеевой в «Школе здоровья» для пациентов разобрали основные признаки неблагополучия в желчном пузыре и выяснили, как это можно лечить.
Признаки застоя желчи:
- ноющая и тянущая боль в правом боку после физической нагрузки;
- ощущение дискомфорта в правом боку – как будто там что-то мешает или сдавливает;
- боль справа при наклоне и повороте;
- при долгом сидении в неправильной позе начинает ныть правая рука, появляется боль в правой лопатке;
- сухость или горечь во рту, незначительные изменения оттенка кожи.
Безобидный на первый взгляд застой желчи может обернуться большой бедой.
Холестаз (застой желчи) занимает третье место среди заболеваний и патологий пищеварительного тракта и молодеет из года в год.
Ему подвержены люди пенсионного возраста, женщины старше 40 лет, беременные, офисные работники и школьники (долгое ограничение в движении и неправильная поза за рабочим столом).
Желчь – продукт секреции клеток печени. Она вырабатывается в печени, затем по печеночным и желчным протокам поступает в желчный пузырь, где накапливается. Как только пища попала в ротовую полость и начался процесс переваривания, желчь поступает в кишечник (двенадцатиперстную кишку), где нейтрализует остатки соляной кислоты, расщепляет жиры (эмульгирует до нужной кондиции, чтобы они смогли всосаться в кровь), помогает организму усваивать жирорастворимые витамины А, Е, Д, К, обеззараживает пищу и удаляет лишние патогенные бактерии в тонком кишечнике, участвует в других ферментных реакциях для полноценного переваривания пищи и усвоения питательных веществ. К примеру, активизирует липазу (фермент поджелудочной железы).
Когда пищеварения не происходит, желчь накапливается в желчном пузыре – небольшом органе грушевидной формы, расположенном у правой межреберной дуги.
Если желчь по каким-либо причинам застаивается и не поступает в кишечник, это приводит к нарушению всего процесса пищеварения. Холестаз может повлечь за собой не только нарушение функции ЖКТ, но и серьезные заболевания, связанные с нарушением обмена веществ: авитаминоз, остеопороз, желчекаменная болезнь, холецистит, в тяжелых случаях – цирроз печени (скопление желчи, ее повышенная концентрация изменяет и перерабатывает клетки печени), а также может стать причиной формирования сахарного диабета. Поэтому запускать это состояние нельзя.
Чтобы желчь не застаивалась, врач специалист первой категории Мария Михайловна предупредила, о чем необходимо помнить пациентам.
Застою желчи отчасти способствует как сама печень, которая вырабатывает желчь, так и протоки, по которым она движется, и желчный пузырь.
Чтобы не было проблем, желчь всегда должна быть жидкой, а не вязкой или желеобразной.
Желчь – высококонцентрированный секрет, когда она долго находится в неподвижном состоянии, начинает формироваться осадок, сначала в виде хлопьев, затем они образуют камни. Не стоит забывать, что желчь выделяется на каждый прием пищи и роль правильного регулярного питания очень важна в профилактике образования камней!
Движение желчи осуществляется по протокам, окруженным мышцами. Не лишним будет помнить, что любой стресс ведет к спазму, в том числе и мышечному, что может привести к банальному пережатию самих протоков и их впускающих и выпускающих сфинктеров. Желчь может застрять в протоках. Поэтому прием пищи всегда должен быть в спокойной обстановке и правильной позе: доставляйте себе удовольствие – завтракайте, обедайте и ужинайте красиво.

Сформировавшийся застой желчи можно распознать по следующим признакам:
- тупая боль в правом подреберье;
- частая отрыжка;
- увеличенная печень;
- темная моча и светлый кал;
- запоры или понос;
- неприятный запах изо рта;
- хроническая усталость, сонливость;
- горечь во рту;
- постоянный кожный зуд;
- желтый цвет кожи и белков глаз.
При первых признаках застоя лучше сразу сделать УЗИ. При ухудшении самочувствия необходимо обратиться к врачу. При долгом застое может формироваться и песок, и камни в желчном пузыре, и при любой стимуляции движения желчи можно спровоцировать и движение камней. Если камень маленький, то хоть и с болью, но он выйдет из протока, а большой способен закупорить проток. И в этом случае показана экстренная операция.
Для точной постановки диагноза при застое желчи требуется дополнительное обследование и лечение:
- УЗИ печени и желчных протоков. Оно поможет оценить масштаб поражения и наличие камней. Наличие желчного осадка укажет на то, что желчь густая и вязкая, с трудом продвигается по желчным протокам, поэтому может застаиваться. Скопление желчи в протоках вызывает увеличение печени в объеме.
- Общие анализы крови и мочи помогут оценить общее состояние организма.
- Биохимия крови даст полное представление о работе печени и желчного пузыря.
- Анализ желчи позволит определить ее состав.
- Копрограмма поможет оценить работу кишечника, а также качество процесса пищеварения.

После всех обследований врач назначит лечение. На ранних стадиях это легко корректируется.
В профилактических целях полезно делать слепой тюбаж, это приносит облегчение, пить желчегонные травы или сборы и добавлять в свой рацион продукты, обладающие мягким желчегонным действием (горечи, зелень, грубая клетчатка).
Помните, что застой желчи – это в большинстве случаев проблема, созданная образом жизни человека, и она имеет свои предпосылки (нерациональное питание, стрессы, гиподинамия…).
Получайте удовольствие от жизни, убирайте предпосылки и живите здоровыми!

Под термином «механическая желтуха» подразумевают симптомокомплекс, возникающий при нарушении оттока желчи по желчным протокам печени. Основными его симптомами является окрашивание в желтый цвет кожных покровов, склер и видимых слизистых, которое связано с повышением в крови уровня билирубина (гипербилирубинемия).
Билирубин – это конечный продукт метаболизма гемоглобина, который содержится в эритроцитах. Когда состарившиеся эритроциты распадаются, содержащийся в них гемоглобин в ходе нескольких процессов трансформации в итоге превращается в билирубин.
В норме билирубин должен был бы выводиться с желчью в просвет двенадцатиперстной кишки, однако при наличии препятствия такому оттоку он попадает в кровь и оказывает токсическое действие на весь организм.
В онкологической практике причиной механической желтухи, как правило, является сдавление желчных протоков первичными или метастатическими опухолями печени, поджелудочной железы, забрюшинного пространства.
Чем опасна механическая желтуха?
Билирубин обнаруживается в крови и в норме. Однако его максимальные концентрации, как правило, не превышают 20,5 мкмоль/л.
При механической желтухе его концентрация в крови начинает постоянно нарастать и может достигать нескольких сотен мкмоль/л. Такой высокий уровень билирубина оказывает выраженное токсическое действие практически на все биохимические процессы, органы и системы организма. Кроме того, при наличии механической желтухи невозможно ни хирургическое, ни химиотерапевтическое лечение основного заболевания. Дальнейший рост концентрации билирубина приводит к гибели пациента.

Хотя инфузионная терапия и может несколько «разбавить» концентрацию в крови на короткое время, единственным способом снизить его концентрацию является восстановление оттока желчи из печени.
Как лечат механическую желтуху опухолевой этиологии?
В настоящее время наиболее эффективной тактикой борьбы с механической желтухой, обусловленной сдавлением желчных протоков опухолями являются дренирующие вмешательства на желчных протоках. Как правило, они выполняются под контролем рентгенотелевидения и (или) ультразвука.

Чаще всего на первом этапе при помощи тонкой и длинной иглы (игла Chiba) доступом через межреберье пунктируются желчные протоки. Через иглу вводят специальное контрастное вещество, которое позволяет увидеть на рентгене сами желчные протоки, а также определить уровень, на котором они заблокированы. Это вмешательство называют пункционная холангиография.
Далее при помощи специального инструмента возможна установка в желчные протоки специального дренажа. Различают дренирование:
- наружное – при котором вся желчь отводится только наружу;
- и наружно-внутреннее – при котором дренаж ставится таким образом, что желчь эвакуируется как наружу, так и в естественном направлении, в кишку.
Как правило, наружно-внутреннее дренирование более физиологично, поскольку при этом не теряются многие важные вещества, содержащиеся в желчи, которое в норме всасываются обратно в кишечнике.
В некоторых случаях, когда опухолевое сдавление изолирует несколько разных сегментов желчного дерева, может потребоваться установка нескольких дренажей.
Хотя дренирование и позволяет справиться с самим симптомом, оно существенно ограничивает качество жизни пациента – дренаж постоянно раздражает брюшную стенку, требует постоянного ухода, есть риск его смещения или даже случайного удаления, а также развития инфекционных осложнений в месте стояния.
Для преодоления этих недостатков дренирования относительно недавно было предложено завершать дренирующие вмешательства стентированием желчных протоков. Суть стентирования заключается в установке в зону сдавления желчного протока специального (чаще металлического) эндопротеза – стента, который поддерживает желчный проток в открытом состоянии за счет большой радиальной жесткости. При этом дренажную трубку можно удалить совсем, отток желчи будет осуществляться в нормальном направлении по стенту, а точнее по желчному протоку, восстановленному при помощи стента.

Отзыв о лечении механической желтухи в Европейской онкологической клинике
Каковы результаты дренирования и стентирования желчных протоков при раке?
Главным результатом дренирования и стентирования желчных протоков является снижение уровня билирубина, что не только спасает пациента от неминуемой гибели от гипербилирубинемии, но создает предпосылки для возврата к активному лечению основного заболевания – хирургической операции, химиоэмболизации, радиочастотной аблации или системной химиотерапии.
В Европейской онкологической клинике активно применяется современная тактика одномоментного стентирования, которая позволяет в ряде случаев сократить период ношения наружного дренажа до 1-2 дней, а подчас и избежать его вовсе.
Читайте также:

