Что такое летальный исход у кошек
Опубликовано: 29.04.2024
Когда в семье умирает любимый кот, это настоящая трагедия. И если вовремя заметить признаки приближающейся смерти, то хотя бы так можно облегчить животному последние дни. Возможно, это поможет смириться с утратой.

- Чувствуют ли кошки свою смерть
- Причины смерти кошек
- От старости
- От болезни
- Признаки того, что кошка умирает
- Отсутствие аппетита
- Затрудненное дыхание
- Замедление сердцебиения
- Специфический запах
- Пониженная температура
- Стадии смерти
- Поведение кошек перед смертью
- Гуманно ли усыплять питомца
- Что делать после смерти животного
- Как смириться с утратой
Чувствуют ли кошки свою смерть
В естественных условиях животное чувствует приближение собственной смерти и выбирает укромное место, где его не потревожат сородичи, и не настигнет хищник. Домашние кошки поступают точно так же.
При сильном недомогании они ищут уединения – ими движет инстинкт. Они уходят из дома и прячутся не потому, что им надоели хозяева. Просто животному нужен покой, отсутствие внешних раздражителей.
Причины смерти кошек
Срок жизни домашних любимцев намного короче человеческого. Причин смерти кошек не так много:
- естественная – смерть от старости;
- от болезни;
- внезапная гибель в результате несчастного случая.
К первым двум причинам можно подготовиться, облегчить страдания питомца. Скоропостижная смерть кота настигает внезапно, о ней невозможно узнать заранее. Переживается она намного острее, чем смерть животного по естественным причинам.
От старости
В среднем домашние коты живут 12–15 лет. Умирают кошки от старости и на 10–11 году жизни, а могут прожить гораздо дольше и скончаться в 20-летнем возрасте. Все зависит от породы и индивидуальных особенностей животного.
Интересно! Беспородные кошки живут особенно долго, так как их генный аппарат не пострадал от межродственного скрещивания.
Если возраст кота перешел 13-летнюю отметку, и он становится менее активным, много спит, можно сделать вывод, что его жизненный путь подходит к концу. По человеческим меркам это почти 70-летний возраст.
Каждый последующий год жизни – это плюс 7 лет. Умирающее от старости животное не испытывает боли: оно постепенно теряет жизненные силы и угасает.
Если кошка умирает дома, заботливый хозяин должен обеспечить ей покой и хороший уход.

От болезни
Заболевания, которые несут угрозу жизни кошки:
- Инфекции. Они занимают первое место среди причин, от которых может погибнуть непривитый котенок. Коты на свободном выгуле тоже подвержены этому риску. Заразиться животное может и во время плановой вязки, если партнер болеет. Об этом обстоятельстве хозяева могут не знать, если болезнь протекает в латентной (скрытой) форме.
- Почечная недостаточность – последствие кастрации и стерилизации, значительно сокращает жизнь котов. Болезнь поддается лечению, если ее вовремя заметить. В запущенной форме она приведет к смерти кошки.
- Онкология. К сожалению, животные тоже часто умирают от рака. Риск возникновения этого заболевания особенно высок у взрослых котов, но все чаще рак диагностируют у молодых котиков.
Признаки того, что кошка умирает
Понять, что кот умирает, можно по определенным признакам задолго до этого печального события. Изменения в поведении и внешнем виде подскажут хозяевам умирающего кота, что его уход неизбежен.
Отсутствие аппетита
Одним из признаков болезни или скорой смерти является потеря аппетита. Кот сначала теряет интерес к еде, ест без удовольствия, а затем и вовсе перестает питаться. Отказ от воды в течение нескольких дней – это сигнал, что кот умирает.

Следующие симптомы тоже должны вызвать тревогу:
- пустой туалетный лоток – свидетельство отказа работы желудочно-кишечного тракта;
- испражнения и рвота черного цвета – это говорит о внутреннем кровотечении;
- темная моча – почки не справляются с фильтрацией.
Последствия расстройства пищевого поведения не заставят себя ждать – восстановление организма будет невозможным.
Затрудненное дыхание
Скопление жидкости в легких – это следствие нарушения обмена веществ и отказа работы почек. Дыхание становится частым и поверхностным. Даже при незначительной физической нагрузке у кота появляется одышка.
Замедление сердцебиения
Из-за сбоя в работе выделительной системы и обезвоживания кровь густеет. Сердце с трудом прокачивает ее по потерявшим тонус сосудам и начинает давать сбои. Давление понижается, частота сердечных сокращений уменьшается.
В норме пульс здоровой кошки составляет 120–140 ударов в минуту. У умирающего животного он будет неровный и слабый. Чтобы определить ЧСС, нужно приложить ладонь под левую лапку кошечки.
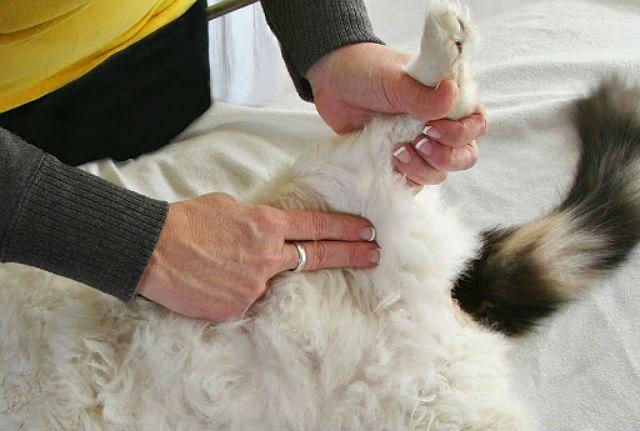
Специфический запах
Организм кошки перед смертью ослабевает, отходы жизнедеятельности и токсины не выводятся через кишечник и мочевыделительную систему. Продукты обмена веществ выделяются вместе с потом, выдыхаемым воздухом, через слизистые оболочки. От кошки начинает исходить неприятный запах. Появление этого признака говорит о том, что питомец скоро умрет.
Пониженная температура
Температура тела понижается из-за угасания жизненных функций. В норме показания градусника должны быть не ниже 37,7°С. Если это значение постепенно становится ниже, кошка умирает.
Важно! Этот признак скорой смерти можно определить и без термометра. Нужно потрогать подушечки лап животного: у умирающего кота они холодные.
Стадии смерти
Смерть – это не мгновение, а процесс, который постепенно выключает организм, проводя его по следующим стадиям:
- Преагония – угасание сознания, остановка кровообращения, бледность и синюшность кожных покровов. Продлиться эта стадия может от нескольких минут до часа.
- Терминальная пауза (предагония). Дыхание практически прекращается, давление падает до нуля. Исчезает глазодвигательный рефлекс.
- Агония. Характеризуется отсутствием сознания и тактильной чувствительности. Может возобновиться дыхание, и повыситься артериальное давление. Возможно возникновение судорог.
- Клиническая смерть. Полная остановка всех процессов жизнедеятельности. При проведении реанимационных мероприятий возможен «запуск» организма кота. Длительность периода составляет около 8 минут.
- Биологическая смерть. Эта стадия необратима и характеризуется полным прекращением всех физиологических процессов кошки.

Поведение кошек перед смертью
Перед смертью кошки ведут себя странно, и это невозможно не заметить.
Кошки уходят из дома, чтобы умереть в другом месте. Если питомец на свободном выгуле, то у него есть такая возможность. Многие хозяева рассказывают, что перед уходом пожилой или больной кот по-особенному ластился, мурлыкал.
Отследить признаки скорой смерти несложно, если кошка умирает от старости или продолжительной болезни и находится в квартире при хозяевах:
- Расстройство пищевого поведения. Кошка как будто забывает, зачем приходит к месту кормления. Она может долго сидеть возле миски с едой или водой и так и не притронуться к ним.
- Потеря контроля над физиологическими отправлениями. Пожилой кот вдруг начинает опорожнять кишечник и мочевой пузырь вне лотка.
- Кошка постоянно меняет место своего отдыха: может улечься в проходном месте или прячется в темные, тесные углы.
- Расстройство двигательных функций кота: шаткость походки, бесцельное хождение по дому, потеря координации.
- Постоянное мяукание. Так кошка пытается привлечь внимание хозяина, просит его помочь.
- Питомец перестает совершать «кошачий туалет» – вылизываться.
- Кошка много спит.
Ввалившиеся глаза, тусклая шерсть, резкое похудение, вялость и апатия должны насторожить владельца. Осмотр ветврача и паллиативное лечение помогут продлить кошке жизнь, если она серьезно больна.

Гуманно ли усыплять питомца
Вопрос о необходимости и гуманности эвтаназии по отношению к умирающему коту решает его владелец. Очень непросто решиться на усыпление своего питомца, почти члена семьи.
Аргументами в разрешении этой проблемы являются:
- неизлечимость заболевания;
- страдания, которые испытывает животное;
- неизбежность мучительной смерти.
Усыпление поможет сократить время агонии, сделать процесс ухода кошки быстрым и безболезненным.
Можно отказаться от этой процедуры в пользу приема сильных обезболивающих препаратов. В этом случае кошка не почувствует боли, но будет находиться без сознания до самого конца.
В современных ветклиниках усыпление животных проводится по жизненным показаниям и с согласия хозяина. Сначала кошке делают наркоз, и она засыпает. Затем вводится препарат, который останавливает дыхание и работу сердца.
Что делать после смерти животного
Несмотря на боль утраты, владельцу умершей кошки предстоит завершить неотложные дела. Если кошка погибла на улице или дома, ее нужно похоронить самостоятельно. Сделать это можно на собственном участке, в лесу или на кладбище для животных.
Кошек, которые умерли в ветлечебницах, хоронят специальные службы. Хозяин оплачивает услугу, прощается с питомцем и оставляет тело в больнице.

Как смириться с утратой
Смириться с потерей четвероногого друга непросто. Тяжело принять мысль, что питомец мертв и никогда не выбежит навстречу и не запрыгнет на колени. Если хочется плакать, не надо себя сдерживать: слезы облегчают тяжесть утраты.
Важно! С горечью утраты поможет справиться такой прием: нужно вспоминать только положительные моменты и забавные эпизоды из жизни ушедшего любимчика. Тогда печаль превратится в светлую грусть.
Многие семьи не решаются вновь заводить кошек, потому что не хотят испытывать горе утраты. Но проходит время, и в доме появляется маленький пушистый комочек: исследует незнакомую территорию, карабкается на диван, устраивается на плече. Ушедшего друга никто не заменит, но важно понимать, что жизнь продолжается. Это прекрасно, если человек может стать семьей для кота, который нуждается в тепле и заботе.
Заведующая терапевтическим отделением ветеринарной клиники «Центр» Инна Юрьевна Литвинова. Фото: представлено ветклиникой "Центр"
Летальные болезни кошек: что нужно знать о своем питомце. Заводя маленького пушистого котенка, мало, кто задумывается над тем, что животное может забрать болезнь. При этом помимо известного многим бешенства, кошки страдают и другими инфекционными заболеваниями, которые смертельно опасны для них. Об этом рассказала заведующая терапевтическим отделением ветеринарной клиники «Центр» Инна Юрьевна Литвинова.
- Против бешенства существует вакцина, которая великолепно работает, - начала разговор специалист, - И учитывая, что владельцы животных знают о нем, то зачастую приводят своего питомца на прививку. Именно поэтому это заболевание не настолько распространено, как те, о которых я хочу рассказать. Существуют три летальные инфекции кошек, которые относятся к медленным инфекциям. Они редко отличаются молниеносным течением и убивают не сразу: болезнь может прогрессировать от нескольких месяцев до нескольких лет. А при некоторых кошка и вовсе может жить не один десяток лет без проявления каких бы то ни было симптомов.
- Это, пожалуй, самая коварная из болезней, - продолжает Инна Юрьевна, - заболевание вызывается коронавирусом. Особенно он актуален для питомников, приютов, многокошковых домов и, конечно, подвалов и дворов, где очень много животных вынуждены находиться на одной территории. В группе риска такие породы кошек, как бенгальская, британская и мейнкун. Его носителями являются около 80% кошек. А у 10% из них вирус вызывает инфекционный перитонит. У остальных он, кстати, может и не вызывать болезнь, а проявиться в виде диареи и симптомы потом могут исчезнуть. Коварство вируса в том, что он заразен только тогда, когда не вызывает заболевания. И на этой стадии фекалии кошки опасны для других животных, так как коронавирус передается фекально-назальным путем.
- От чего зависит, разовьется ли инфекционный перитонит?
- От иммунитета кошки и от того, в каком возрасте животное было инфицировано. Чаще всего заболевают кошки до 1,5 лет с несовершенным иммунитетом. На втором месте - старенькие животные, у которых могут быть сопутствующие заболевания, такие как рак, лейкемия или иммунодефицит. Кот или кошка могли прожить в квартире 15 лет, но когда возраст дал о себе знать и иммунитет ослаб, то процесс мог стать смертельно опасным. И, кстати, заболевание может не развиться никогда, если это котенок с хорошей наследственностью.
- Это может быть просто неигривый кот, и больше никаких симптомов. Потом, правда, могут развиваться и другие - часто животные отказываются от еды, температура тела у них поднимается до 40-41 градусов, и развивается лихорадка, может появиться и желтуха, а в брюшной и грудной полости накапливается жидкость. Есть и другая форма перитонита - она вызывает воспаление кровеносных сосудов. Если он развивается в головном мозге, то у животного могут проявить неврологические симптомы - например, судороги, а также воспалительные заболевания головного и спинного мозга. Может быть воспаление передней камеры глаза или глазного сосуда. Если вирус агрессивный, то в 99% случаев кошка погибнет от него. При этом диагностических методов, чтобы его доказать, в доступе у ветврачей нет.
- На самом деле, когда владелец приходит к нам на прием, то диагноз врач должен подтвердить тремя-четырьмя способами - анамнез, клинический осмотр, симптомы и дополнительные диагностические мероприятия, например, УЗИ или анализ крови. При данном заболевании на УЗИ могут быть, а могут не быть характерные изменения. А анализы крови - общий и биохимический - нам лишь косвенно могут сказать о заболевании. Поэтому при инфекционном перитоните ветврач может поставить окончательный диагноз, не доказывая его специфическими лабораторными исследованиями.
- Также хроническое, летальное и коварное заболевание, - говорит специалист. - Но, в отличие от предыдущего, от него есть вакцина, которая прекрасно работает. Вакцинируя молодых кошек, есть возможность избавить популяцию от этого вируса. И еще примерно 30-40 % кошек, контактировавших с вирусом, могут выздороветь и сами: вирус сам может выводиться из организма, и они больше никогда не заболеют. Заразны же для других кошек могут быть слюна, моча, фекалии, молоко и кровь больного животного.
- Когда нужно делать прививку?
- С 8-недельного возраста, когда вводят вакцину против других вирусных заболеваний. Она повторяется один раз в год до 5-6 лет. После этого у животного формируется иммунитет. Кстати, кошки старшего возраста редко болеют лейкемией. У остальных болезнь может протекать по-разному. Некоторые на долгие годы остаются носителями вируса, не погибая от него. Но, на самом деле, это очень агрессивный вирус. Например, при стрессе болезнь может развить симптомы, а животное - погибнуть.
- А что касается диагностики?
- Существует несколько методов диагностики, которые могут доказать, больна кошка или здорова. Если живет в квартире одна и никуда не выходит, ее можно обследовать всего один раз. Если общается с другими, то надо регулярно исследовать животное на вирус лейкемии. Выходит такое обследование от 1,5 до 3 тысяч рублей, так как иногда надо взять несколько анализов. Первый раз - двукратный с интервалом 60 дней, потом - раз в полгода надо сдавать анализы. Если же кошка привита, то этого делать не надо. Вакцинация значительно экономит бюджет, так как ее стоимость составляет всего 600 рублей.
- Как быть, если вирус в крови животного обнаружен?
- Больше не выпускать на улицу, кастрировать или стерилизовать. Если повезет, то, как я уже говорила, кошка может жить с вирусом годами. Это в том случае, если до этого не было клинических симптомов лейкоза. Если же они были, скорее всего, через несколько месяцев животное погибнет от него.
- Как проявляется заболевание?
- Наиболее ярко оно может быть выражено у 4-5-месячных котят. Это лихорадка, увеличенные лимфоузлы и селезенка - классические симптомы для вирусной инфекции. Могут быть и симптомы поражения костного мозга и клеток крови. Животное будет в тяжелом состоянии и, скорее всего, погибнет не от лейкемии, а от вторичной бактериальной инфекции. У взрослых же кошек может не быть ярких симптомов, но в любом органе могут развиться опухолевые заболевания - лимфомы. Их также исследуют на вирус лейкоза. Если кошка его носитель - прогнозы плохие. Могут быть и симптомы иммунодефицита - у нее могут быть анемия, выделения из носа и другие болезни.
ВИРУСНЫЙ ИММУНОДЕФИЦИТ КОШЕК
- Это самый простой случай, потому что существуют и вакцинация, и эффективное лечение, - рассказывает ветврач. - Но есть и отрицательная сторона: если кошка им заразилась, то она никогда от него не избавиться и всегда будет носителем. Вирус передается через слюну больного животного. Больная кошка-мама может заразить котят при вылизывании.
- В том, что иммунодефицит может вызвать вторичное заболевание. При этом диагностика точно и с первого раза может доказать наличие или отсутствие вируса: делается тест на антитела к нему. Если они есть, то вирус будет сопровождать животного всю жизнь. Исключение - котята до шести месяцев, которые родились от мамы с положительным иммунодефицитом, и она могла передать свои антитела с молозивом. Но котята им не заражаются, через полгода анализ может и не показать.
- Кто в зоне риска?
- В зоне риска, как правило, молодые коты, которые, достигнув физиологической зрелости, находят приключения на улице и получают боевые ранения. Вирус иммунодефицита, попадая с укусом, быстро размножается, и тогда прогнозы плохие. Если кот заработал вирус в два-три года, то, создав для него благоприятные условия, можно продлить ему жизнь и на десять лет. Если в этот момент животное простерилизовать или кастрировать, не выпускать из дома, обрабатывать от паразитов и обеспечить правильное питание, то с этим вирусом можно также жить годами. Осложнением иммунодефицита может быть сахарный диабет, но его лечат инсулином, и тогда кот тоже имеет шанс жить долго. Могут развиваться и раковые опухоли, в том числе лимфомы, - это когда иммунитет перестает находить и убивать раковые клетки. Кошка может быть вялая, ей будет тяжело дышать. Если у животного уже есть вирус иммунодефицита или лейкемии, то может проявиться и коронавирус. И, кстати, для всех хронических инфекций характерен синдром больной кошки - она будет с плохим или хорошим аппетитом, но обязательно маленькая и худенькая.
- Когда вы заводите животное с неизвестным происхождением - это лотерея, и часто не в вашу пользу, причем неважно, какой кошка породы, - сказала в завершение разговора Инна Юрьевна Литвинова, - всеми этими болезнями болеют только коты и кошки: человек ими заразиться не может. Течение болезни осложнятся в случае хронических стрессов. Так, для кошки стрессом может стать и новый корм, и переставленный лоток, и отъезд-приезд владельцев, и половые проявления, и новое животное в доме. И здесь важно соблюдать правила их содержания, наличие у каждого животного собственного лотка, миски, домика и выделенной территории. В идеале кот или кошка должны жить в доме или квартире без других животных, а выбирать себе котенка надо у домашней любимицы мамы-кошки, которой создали пару с аналогичными характеристиками папой.
Самый подходящий контингент – это исследованные родители и котята. Если вы хотите принести в дом здорового котенка, то важно осознанно подходить к выбору, мама должна быть исследована, а котенку следует сделать все необходимые прививки.
Адреса и контакты:
344068 г. Ростов-на-Дону, Фурмановская, 106
344002, г. Ростов-на-Дону, ул. Тургеневская, 30
телефоны: +7 (863) 292-65-37, +7 (928) 621-65-65
Фурмановская, 106: ежедневно круглосуточно: с 9:30 до 22:00 без перерыва – прием терапевтов и узких специалистов, с 22:00 до 9:30 – оказание экстренной помощи и прием в стационар.
Тургеневская, 30: ежедневно с 9:00 до 19:00 без перерыва.
Для чего заводчику знать, как выглядит умирающая кошка? Прискорбно, но факт, что большая часть заводчиков дотягивает до последнего и привозит животное в клинику буквально на «последнем издыхании». Причины банальны – «не времени, думали, что очнется и т.п.», но есть и обратная сторона медали. Владелец кошки до последнего надеется, что его питомица выздоровеет, и продолжает лечение, хотя фактически она страдает и лучшим выходом для нее – уйти в покое.
Умирающая кошка и причины смерти
Домашние кошки при хорошем уходе в среднем живут 14-15 лет, некоторые доживают до весьма преклонного возраста – 19-25. Умирают животные от старости или от заболеваний.

Среди критических патологий, ведущих к смерти, встречаются:
- почечная недостаточность, диагностируется в 70% случаев и связана чаще с запущенной МКБ, когда лечение проведено несвоевременно и животное поступает в клинику уже с критическим поражением почек. В остальных случаях плохая работа почек связана с острыми внутренними процессами в организме, в том числе с отравлением;
- онкология. Злокачественные новообразования в 95% случаев заканчиваются летально, и объясняется это бессимптомным течением вначале и масштабными поражениями на 3-4 стадии (метастазы), когда появляются явные симптомы и заводчик решает показать кошку врачу. Лекарственные препараты и операции лишь незначительно продлевают жизнь питомцу;
- инфекционные болезни (особенно FIV, инфекционный перитонит, вирусный лейкоз). Некоторые из них не излечимы и почти всегда приводят к летальному исходу.
Кошки живут меньше людей. К этому нужно быть готовым и в любом случае заводчик однажды столкнется с выбором – срочно лечить животное или смирится, поняв, что кошка умирает.
Какие симптомы указывают на скорую смерть?
Признаки скорого летального исхода схожи с симптомами тяжелых, быстро прогрессирующих заболеваний. Поэтому, во избежание ошибки, нужно срочно вызвать ветеринарного врача ВЦ «РосВет» на дом, чтобы он подтвердил\опроверг предполагаемый диагноз.
Нельзя делать выводы самостоятельно, но на угасание жизни животного будут указывать:
- ослабленный пульс, ниже 140-122 уд\мин, критично ниже 60 уд\мин, значит, кончина близка;
- тяжелое, частое дыхание – выше нормативов в 20-30 дыхательных движений в минуту. Не нужно путать с учащенным в связи с жарой, стрессом. Признак связан с плохой работой органов дыхания и нехваткой кислорода;
- низкая температура тела (измеряется в прямой кишке), в норме у здоровой кошки она не может быть ниже 37.7 С. У умирающей питомицы температура снижается до 35-32С, подушечки лап становятся холодными на ощупь;
- нет аппетита, отказ от еды, воды. За несколько суток до смерти кошка перестает есть и пить, понять это можно по нетронутой еде, сухим каловым массам, темной моче;
- мочеиспускание, дефекация «под себя», если это не связано с параличом задних конечностей и таза. Кошка настолько слаба, что не может дойти до лотка;
- тусклая, свалянная неопрятная шерсть, неприятный запах бывает из-за нарушения работы всех органов, интоксикации, животное перестает за собой ухаживать;
- мутный взгляд, зрачки не реагируют на свет, глаза вваливаются – такое отрешение говорит о мучительной боли, которую животные переносят.
Кошки перед смертью меняют свои привычки, могут чрезмерно ластиться к хозяину, буквально требовать к себе внимания. Иногда наоборот, прячутся или уходят из дома, чтобы умереть в одиночестве.
Почему они уходят?
Кошки, которые могут свободно выходить на улицу, почти всегда исчезают при приближении смерти. В стаях беспризорных животных также, чувствуя приближение кончины, умирающие кошки прячутся. Почему так бывает доподлинно не известно, но есть несколько версий:
- ощущение слабости, невозможность противостоять нападению, боль – как опасность, все это заставляет кошку спасаться бегством;
- уединение с целью вылечится, прийти в себя;
- нежелание расстраивать хозяев – чистая теория, предположение, основанное на впечатлительности, присущей человеку.
В любом случае, основываясь на многолетних наблюдениях, ветеринарные специалисты могут утверждать, что поведение кошки меняется перед смертью. И это очень заметно владельцу, даже при условии, что с домашней питомицей у него не было тесной связи.
Что делать заводчику?
Первое – вызвать ветеринарного врача ВЦ «РосВет» на дом или доставить умирающую кошку в клинику. Точно сказать – умирает животное по естественным причинам или такое состояние признак остропротекающего заболевания, можно только обследовав и понаблюдав за пациентом.
Облегчить переход в иной мир заводчик может, если:
- оборудует лежанку в теплом месте;
- рядом поставит лоток и еду, чтобы кошка могла дойти до них;
- обеспечит тишину и покой;
- по назначению врача введет обезболивающие препараты, если питомица страдает от боли.
Ветеринарный врач, обследовав животное и установив, что питомец умирает от неизлечимого заболевания, либо очень страдает от боли – предложит заводчику эвтаназию. В этом случае процедура гуманна, так как облегчает уход кошки, избавляет ее от мучений. Принять решение должен владелец, но всегда помнить, что на первом месте должны стоять не его чувства и горечь от потери любимца, а обеспечение покоя умирающей кошке, избавление ее от боли и страданий.
Если Ваша кошка находится в преклонном возрасте, появились признаки нетипичного поведения, ухудшилось самочувствие – не медлите! Позвоните в ВЦ «РосВет» по телефону: +7 (495) 256-11-11, круглосуточно. Ветеринарный врач принимает 24 часа в сутки, при необходимости можно вызвать врача на дом.
Основными этапами умирания организма являются последовательно сменяющие друг друга следующие терминальные состояния: предагональное состояние, агония, клиническая и биологическая смерть.
Предагональное состояние — этап умирания организма, характеризующийся резким снижением артериального давления; сначала тахикардией и тахипноэ, затем брадикардией и брадипноэ; прогрессирующим угнетением сознания, электрической активности мозга и рефлексов; нарастанием глубины кислородного голодания всех органов и тканей. С предагональным состоянием может быть отождествлена последняя стадия шока.
Агония — предшествующий смерти этап умирания, который характеризуется последней вспышкой жизнедеятельности. В период агонии функции высших отделов мозга выключены, регуляция физиологических процессов осуществляется бульбарными центрами и носит примитивный, неупорядоченный характер. Активизация стволовых образований приводит к некоторому увеличению артериального давления и усилению дыхания, которое обычно имеет патологический характер (дыхание Куссмауля, Биота, Чейна—Стокса). Переход предагонального состояния в атональное, таким образом, обусловлен прежде всего прогрессирующим угнетением центральной нервной системы.
Агональная вспышка жизнедеятельности весьма кратковременна и заканчивается полным угнетением всех жизненных функций — клинической смертью.
Основное отличие клинической смерти от предшествующих ей состояний — отсутствие кровообращения и дыхания. Прекращение кровообращения и дыхания делает невозможными окислительно-восстановительные процессы в клетках, что приводит к их гибели и смерти организма в целом. Но смерть не наступает непосредственно в момент остановки сердца. Обменные процессы угасают постепенно. Наиболее чувствительны к гипоксии клетки коры головного мозга, поэтому продолжительность клинической смерти определяется временем, которое переживает кора головного мозга в отсутствие дыхания и кровообращения. В течение 5—6 мин повреждения большей части клеток коры головного мозга еще обратимы, что делает возможным полное оживление организма. Это связано с высокой пластичностью клеток центральной нервной системы: функции погибших клеток берут на себя другие, сохранившие жизнедеятельность. На длительность клинической смерти влияют:
- характер предшествующего умирания (чем внезапнее и быстрее наступает клиническая смерть, тем большей по времени она может быть);
- температура окружающей среды (при гипотермии снижена интенсивность всех видов обмена и продолжительность клинической смерти увеличивается).
Биологическая смерть наступает вслед за клинической и представляет собой необратимое состояние, когда оживление организма, как целого, уже невозможно.
Достоверные признаки биологической смерти. Достоверными признаками биологической смерти являются трупные пятна, трупное окоченение и трупное разложение.
Трупные пятна начинают формироваться через 2—4 ч после прекращения сердечной деятельности.
Трупное разложение — наступает в поздние сроки, проявляется разложением и гниением тканей. Сроки разложения во многом определяются условиями внешней среды.

Ветеринарная реаниматология
Реанимация (re — вновь, animare — оживлять) — это интенсивная терапия при остановке кровообращения и дыхания.
Изучением умирания организма и разработкой методов его оживления занимается наука реаниматология.
Реаниматология — наука о закономерностях угасания жизни, принципах оживления организма, профилактике и лечении терминальных состояний.
Со времен Гиппократа и до XX в. справедливо было мнение, что бороться за жизнь больного надо до его последнего вдоха, последнего удара сердца. После возникновения реаниматологии это положение стало неправильным: даже после прекращения дыхания и сердечной деятельности (в состоянии клинической смерти) надо бороться за жизнь пациента.
Реанимационные мероприятия — действия врача при клинической смерти, направленные на поддержание функций кровообращения, дыхания и оживление организма.
Разделяют два уровня реанимационных мероприятий: базовая реанимация и специализированная реанимация.
Успех реанимационных мероприятий определяется тремя факторами:
- раннее распознавание клинической смерти;
- немедленное начало базовой реанимации;
- быстрое прибытие профессионалов и начало специализированной реанимации.
Для клинической смерти (внезапной остановки сердца) характерны следующие признаки:
- потеря сознания или рефлекторной функции;
- отсутствие пульса на центральных артериях;
- остановка дыхания;
- отсутствие тонов сердца;
- расширение зрачков;
- изменение цвета кожных покровов.
Однако следует отметить, что для констатации клинической смерти и начала реанимационных мероприятий достаточно первых трех признаков: отсутствие сознания, пульса на центральных артериях и дыхания.
После постановки диагноза сразу как можно быстрее следует начинать мероприятия базовой сердечно-легочной реанимации.
Базовая сердечно-легочная реанимация — первый этап оказания помощи, от своевременности начала которой зависит вероятность успеха. Проводится на месте обнаружения умирающего животного. Она сводится к:
- airway — обеспечению свободной проходимости дыхательных путей;
- breathing — искусственной вентиляции легких;
- circulation — непрямому массажу сердца.
Сердечно-легочная реанимация может быть прекращена в следующих случаях:
- помощь оказывают непрофессионалы — при отсутствии признаков эффективности искусственного дыхания и кровообращения в течение 30 мин реанимационных мероприятий или по указанию специалистов-реаниматологов;
- помощь оказывают профессионалы: если по ходу проведения выяснилось, что реанимация больному не показана; реанимационные мероприятия в полном объеме неэффективны в течение 30 мин; наблюдаются многократные остановки сердца, не поддающиеся медицинским воздействиям.
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований.
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований. Поскольку выделить возбудитель от больных не удавалось в течение длительного времени, первоначально предполагалась вирусная или хламидийная этиология заболевания. Первые убедительные сведения об идентификации возбудителя БКЦ были получены только в 1983 г., когда исследователи, используя метод окраски по Warthin-Starry (метод серебрения), обнаружили в ткани пораженных лимфатических узлов у 29 из 34 больных БКЦ мелкие полиморфные грамотрицательные бациллы, которые удалось культивировать лишь в 1988 г. Именно этот микроорганизм первоначально был признан возбудителем БКЦ и получил название Alipia felis.
Тем не менее многочисленные последующие исследования не подтвердили четкой взаимосвязи развития БКЦ с A. felis: в большинстве случаев у больных в пораженных тканях не только не обнаруживался указанный возбудитель, но и в сыворотке крови не выявлялись антитела к нему. Более того, из ткани пораженных лимфоузлов был изолирован еще один возбудитель — Bartonella henselae. Методом ПЦР с применением специфических праймеров к Bartonella spp. и A. felis у больных, у которых кожный тест на БКЦ оказался положительным, было установлено, что в 96% случаев у них обнаруживалась ДНК Bartonella, тогда как ДНК A. felis не выявлялась ни в одном случае (A. Bergmans et al., 1995). Сходные данные, подтверждающие ключевую роль B. henselae в развитии БКЦ, были получены и другими исследователями при использовании непрямой реакции флюоресцирующих антител.
В то же время первоначальный факт обнаружения A. felis в пораженных лимфатических узлах игнорироваться не должен. На сегодняшний день некоторые исследователи допускают, что A. felis способен вызывать заболевание, которое по своей клинической картине может напоминать БКЦ.
Болезнь кошачьей царапины (лимфоретикулез доброкачественный) относится к группе бартонеллезов и характеризуется как нетяжелое самокупирующееся заболевание с развитием одностороннего лимфаденита, регионарного по отношению к месту инокуляции возбудителя, и только в редких случаях возможна диссеминация возбудителя с поражением центральной нервной системы и висцеральных органов.
B. henselae характеризуется как небольшая плеоморфная, грамотрицательная бацилла, весьма требовательная к условиям культивирования (растет только на средах с 5% кровяного агара при температуре от 35 до 37°С, с 5—10% углекислого газа и 40-процентной влажностью). Кроме этого, колонии первичной культуры растут медленно и становятся видимыми только после 9—15 дней роста. При последующем пассаже рост колоний ускоряется. Идентификация выделенного возбудителя проводится с использованием специфических антисывороток, определением профиля жирных кислот клеточной стенки или молекулярно-генетическим методом. С помощью этого метода было идентифицировано два генотипа B. henselae, хотя до сих пор четкой зависимости между генотипами возбудителя и особенностями клинического течения вызываемых ими заболеваний не установлено.
B. henselae на сегодняшний день рассматривается как основной возбудитель БКЦ, однако у 5—15% больных с диагнозом, установленным на основании клинико-эпидемиологических данных, даже с помощью существующих современных методов лабораторной диагностики этиологическое значение B. henselae в развитии заболевания не подтверждается.
Один из необъяснимых парадоксов, связанных с B. henselae: в последние годы установлено, что данный возбудитель ответственен за развитие не только БКЦ, но и некоторых других заболеваний.
БКЦ имеет широкое географическое распространение и встречается практически повсеместно. Основным естественным резервуаром B. henselae являются кошки, инфицированность которых в значительной степени определяет распространенность БКЦ (K. M. Zangwill et al., 1993). По данным некоторых исследователей, у более чем 50% домашних и диких кошек обнаруживается бактериемия, обусловленная B. henselae. В ходе исследования, проведенного в США, установлено, что наиболее высокий процент инфицированности кошек и, соответственно, заболеваемости БКЦ среди людей регистрируется в южных штатах. Большинство исследователей подчеркивают особую роль котят в передаче возбудителя, указывая, что у взрослых кошек редко выявляется бактериемия B. henselae за счет наличия у них специфических антител, свидетельствующих о длительности их инфицирования. Особенностью течения бартонеллеза у кошек является его продолжительность (месяцы, годы) и бессимптомность (даже в случае подтверждаемой бактериемии).
В циркуляции B. henselae среди кошек исключительную роль играют блохи (Ctenocephalides felis). Экспериментальным путем было установлено, что при отсутствии блох инфицирования здоровых кошек не происходит.
B. henselae обнаруживается в кишечнике блох и их испражнениях в течение 9 дней после инфицирования, что свидетельствует о его репликации и персистенции в организме блох. Кроме этого, экспериментально была установлена возможность инфицирования кошек путем внутрикожной инокуляции инфицированных испражнений блох, в то же время оральное введение кошкам инфицированных блох и их испражнений к сероконверсии не приводило. Роль блох в передаче возбудителя от кошек к человеку в настоящее время категорически не отрицается. В последние годы исследователями в США и Италии (Y. O. Sanogo et al., 2003) молекулярно-генетическими методами было продемонстрировано, что ДНК B. henselae может обнаруживаться в иксодовых клещах, хотя их роль в качестве вектора передачи возбудителя БКЦ по-прежнему не изучена.
«Травматический» контакт с кошками (царапины, укусы) весьма характерен для БКЦ и отмечается более чем у 90% заболевших. Установлено, что «резервуаром» B. henselae могут быть и собаки, однако достоверно подтвержденных случаев заражения от них людей пока не описано.
Эпидемиологические исследования показывают, что в сыворотке крови около 20% владельцев кошек и 3–4% общей популяции людей обнаруживаются антитела к B. henselae. Семейные случаи заболевания БКЦ не столь типичны и регистрируются менее чем у 5% пациентов. Хотя БКЦ может развиваться в любом возрасте, чаще заболевают молодые люди (до 18 лет).
Передача возбудителя БКЦ реализуется главным образом контактным путем через царапины, укусы или слюну инфицированных кошек. Подъем заболеваемости, как правило, отмечается с конца лета, что объясняется особенностями жизненного цикла у кошек и блох.
Поскольку возбудитель БКЦ был идентифицирован относительно недавно, многие аспекты, касающиеся патогенеза заболевания, до сих пор недостаточно изучены. Характер развивающегося инфекционного процесса, обусловленного действием B. henselae, в значительной степени зависит от иммунного статуса человека: в тех случаях, когда заболевание развивается у иммунокомпетентных пациентов, диссеминация возбудителя отсутствует, и процесс преимущественно ограничивается локальными или регионарными поражениями. В частности, БКЦ в большинстве случаев проявляется развитием регионарной лимфаденопатии. Поражение висцеральных органов описано только в отдельных случаях (Dunn et al., 1997), а бактериемия у иммунокомпетентных пациентов регистрируется исключительно редко (Slater et al., 1990). Напротив, у иммунокомпрометированных пациентов для инфекции B. henselae типично развитие бактериемии и других системных поражений, включая бациллярный ангиоматоз и бациллярный пелиозный гепатит, а у лиц с врожденными и приобретенными аномалиями клапанов сердца — эндокардит (Raoult et al., 1996).
Гистологические изменения в пораженных лимфатических узлах характеризуются пролиферацией гистиоцитов и B-лимфоцитов, приводящей к образованию гранулем с последующей нейтрофильной инфильтрацией и развитием центрального или звездчатого некроза.
Хотя B. henselae и считается одним из наиболее вероятных возбудителей БКЦ, тем не менее, согласно современным наблюдениям, данный возбудитель ответственен за развитие ряда других патологических состояний человека (табл. 1). При этом иммунный статус больных рассматривается как ключевой фактор, определяющий характер формирующегося заболевания, хотя известны случаи, когда даже у лиц с ВИЧ-инфекцией в стадии СПИДа БКЦ протекала в типичной форме.
| Таблица 1. Заболевания человека, вызываемые B. henselae |
Инкубационный период у больных с БКЦ может варьировать в достаточно широких пределах — от 3 до 20 дней и более, составляя в среднем 1–2 нед. Хотя общепринятой клинической классификации БКЦ нет, чаще всего выделяют типичную и атипичные формы заболевания (табл. 2), что определяется по доминирующему в клинической картине болезни синдромокомплексу.
В типичных случаях БКЦ проявляется развитием первичного аффекта и регионарного (к месту входных ворот инфекции) лимфаденита. Локализация первичного аффекта определяется местом первичной инокуляции возбудителя, а именно местом нанесения кошкой царапин и укусов. По истечении нескольких дней (от 3 до 10), когда нанесенные кошкой повреждения кожи уже заживают, в месте входных ворот формируется папула, которая, как правило, трансформируется в везикулу и далее в пустулу, а после вскрытия — в язвочку, покрытую корочкой. В некоторых случаях пустула может подсыхать без образования язвочки. В диаметре размер формирующейся папулы, как правило, составляет от 1–2 до 5 мм. Частота выявления первичного аффекта у больных БКЦ, по данным различных исследователей, может колебаться от 25 до 94%. Кожные проявления сохраняются в течение 1—3 нед и спонтанно разрешаются.
Регионарный лимфаденит является одним из наиболее постоянных и характерных клинических признаков БКЦ (табл. 3) и сохраняется в течение длительного времени: от 7 до 60 дней, а в отдельных случаях до 1 года и даже 3 лет. В большинстве случаев лимфаденит разрешается в течение 1—4 мес. Нередко он оказывается практически единственным проявлением БКЦ. В большинстве случаев (85%) у больных выявляются одиночные лимфатические узлы, реже множественные, в границах одной анатомической области. Несмотря на то что у больных регистрируется увеличение лимфатических узлов, осуществляющих дренаж места первичной инокуляции возбудителя, развитие лимфангоита не характерно для БКЦ. У 1/3 пациентов могут определяться увеличенные лимфатические узлы разных анатомических областей, хотя генерализованная лимфаденопатия встречается достаточно редко. Размером увеличенные лимфатические узлы чаще бывают от 1 до 5 см, в некоторых случаях до 8—10 см. При пальпации лимфатические узлы умеренно болезненные. Хотя они и не спаяны с окружающими тканями, нередко определяется гиперемия кожных покровов над ними. В 10—50% случаев у больных БКЦ развивается нагноение пораженных лимфатических узлов с образованием густого желто-зеленого гноя. В отдельных случаях при посеве гноя на питательные среды удается получить рост стафилококков и другой флоры, хотя роль условно-патогенной флоры (суперинфекция) в нагноении пораженных лимфатических узлов пока не установлена.
Общее состояние больных в большинстве случаев остается удовлетворительным. Только в трети случаев у больных отмечается повышение температуры тела свыше 38,3°С, которое сохраняется около недели и лишь иногда может затягиваться до месяца и более. Среди других клинических проявлений БКЦ могут отмечаться: слабость и недомогание (30%), головная боль (14%), тошнота и рвота (15%), спленомегалия (11%). В случае длительного течения заболевания у больных может наблюдаться потеря веса. Нередко заболевание приобретает волнообразное течение.
Поражение глаз (глазной вариант) при БКЦ регистрируется в том случае, когда местом инокуляции возбудителя служит слизистая оболочка глаз. Клинические проявления заболевания в этом случае будут включать развитие одностороннего поражения в виде язвенно-гранулематозного конъюнктивита, отека век и преаурикулярной лимфаденопатии (синдром Парино). Одновременно у больных могут определяться умеренно увеличенные и болезненные околоушные и шейные лимфатические узлы. К числу других глазных проявлений БКЦ относятся нейроретинит, неврит зрительного нерва и папиллит. Для нейроретинита типично одностороннее острое нарушение остроты зрения, развивающееся на фоне умеренно выраженных явлений интоксикации. При осмотре глазного дна могут выявляться геморрагии, множественные дискретные повреждения, ватоподобные образования, отек и экссудация соска зрительного нерва (симптом «макулярной звезды») (J. B. Reed et al., 1998).
Поражение нервной системы (неврологический вариант) у больных БКЦ выявляется редко (
2% случаев), хотя диапазон клинических проявлений весьма разнообразен: у больных могут выявляться радикулиты, полиневриты, миелит, энцефалопатия, энцефалит, менингит и церебральная атаксия. Характерным признаком поражения нервной системы при БКЦ является то, что они развиваются спустя 1—6 нед (чаще 2–3 нед) от момента появления лимфаденопатии. Для развития энцефалита и менингита типично внезапно возникающее ухудшение состояния больного, сопровождающееся лихорадкой, головной болью, спутанностью сознания и дезориентацией. В некоторых случаях состояние может прогрессивно ухудшаться, вплоть до развития комы. В ликворе у таких больных определяется мононуклеарный плеоцитоз. Только в отдельных случаях у больных после перенесенного энцефалита могут отмечаться резидуальные явления.
Некоторые авторы (P. M. Delahoussaye, B. M. Osborne, 1990), указывая на возможность поражения печени и селезенки при БКЦ, выделяют висцеральный вариант заболевания, для которого характерны длительная волнообразная лихорадка, увеличение размеров печени и селезенки, повышение в сыворотке крови уровней аминотрансфераз, с определением при УЗИ и компьютерной томографии множественных, диффузных, гипоэхогенных дефектов. Довольно часто у таких больных отмечается генерализованная лимфаденопатия.
Кроме этого, в более редких случаях у больных БКЦ могут выявляться абсцесс селезенки, плеврит, эндокардит, пневмония, узловатая эритема, тромбоцитопеническая пурпура, остеомиелит (B. Dzelalija et al., 2001, C. V. Hulzebos et al., 1999).
В типичных случаях первичная диагностика БКЦ не представляет больших сложностей, поскольку основывается на характерных клинико-эпидемиологических данных (табл. 4).
Определенные сложности имеются при лабораторной верификации диагноза, что связано с отсутствием соответствующей лабораторной базы. В зарубежной практике длительное время в качестве основного диагностического критерия БКЦ использовался кожный тест, в котором в качестве аллергена применялся термоинактивированный пунктат, полученный из лимфоузлов больных с установленным (в соответствии с принятыми критериями) диагнозом БКЦ. По данным многих авторов, результативность такого теста достигала 95—98%, однако из-за риска передачи гемоконтактных инфекций использование данного теста ограничено, а кожного теста с использованием очищенных антигенов B. henselae пока не описано.
Микробиологические исследования в широкой практике не применяются ввиду длительности (от 2 до 6 нед) и сложности проведения анализа.
Достаточно информативным способом установления диагноза является биопсия папул и/или пораженных лимфатических узлов с последующим гистологическим исследованием (окрашивание срезов гематоксилин-эозином и серебром — метод Warthin-Starry), позволяющим выявить характерные гистологические признаки поражения и скопление мелких плеоморфных бактерий.
В последние годы большое внимание уделяется разработке специфических иммунологических (ИФА) и молекулярно-генетических (идентификация гена 16S рибосомальной РНК B. henselae) методов обнаружения возбудителя БКЦ в биопсийном материале больного, хотя пока для широкой практики они по-прежнему недоступны.
Дифференциальный диагноз необходимо проводить с заболеваниями, сопровождающимися развитием лимфаденопатии (табл. 5).
Несмотря на то что в редких случаях отмечаются варианты тяжелого течения БКЦ, у иммунокомпетентных лиц прогноз заболевания благоприятный. Повторных случаев и летальных исходов не описано.
Многочисленные клинические наблюдения показывают, что в большинстве случаев БКЦ протекает как самокупирующаяся инфекция, и применение антибактериальной терапии не оказывает существенного влияния на ее течение. Традиционные рекомендации по применению эритромицина (эритромицин-тева, зинерит) и доксициклина (юнидокс солютаб, медомицин, вибрамицин, тетрадокс) основаны на эффективности этих препаратов у больных с ВИЧ-инфекцией при развитии бациллярного ангиоматоза, вызываемого Bartonella quintana, тогда как у больных БКЦ терапевтическая эффективность указанных препаратов не подтверждена ни в одном исследовании. Весьма противоречивыми остаются данные по соответствию чувствительности in vitro возбудителя БКЦ к антибактериальным препаратам и их клинической эффективности. Единственным антибактериальным препаратом, клиническая эффективность которого была установлена в ходе рандомизированного плацебо-контролируемого исследования, является азитромицин (сумамед, хемомицин, азивок, сумазид), назначаемый в течение 5—10 дней. В неконтролируемых исследованиях (A. M. Margileth, 1992) из 18 антимикробных препаратов клиническая эффективность была установлена только при применении рифампицина (бенемицин, р-цин), ципрофлоксацина (ципросан, цифран, ципрова), гентамицина (гентамицин К, гентамицина сульфат) и триметопримсульфаметоксазола (бактрим, септрин). Антибактериальные препараты при БКЦ следует применять у иммунокомпрометированных лиц и при тяжелом течении заболевания, сопровождающегося поражением нервной системы и висцеральных органов.
В случае выявления флуктуации в пораженном лимфатическом узле требуется его пункция и аспирация гноя, что ускоряет последующий процесс склерозирования и рубцевания ткани лимфатического узла и влияет в конечном итоге на выздоровление пациента.
По вопросам литературы обращайтесь в редакцию.
В. А. Малов, доктор медицинских наук, профессор
А. Н. Горобченко, кандидат медицинских наук, доцент
ММА им. И. М. Сеченова, Москва
Читайте также:

