Что такое летаргия у кошки
Опубликовано: 19.05.2024
Особое болезненное состояние человека, напоминающее глубокий сон. В состоянии летаргического сна человек способен находиться от нескольких часов до нескольких недель, а в исключительных случаях он может затянуться на годы.
Причины возникновения.
Перенесённый сильный эмоциональный стресс;
Некоторые особенности психики человека;
Травмы головы, сильные ушибы головного мозга, автомобильные катастрофы;
Стресс от потери близких людей.
Известны случаи, когда люди были введены в состояние летаргии посредством гипнотического воздействия.
Одни медики считают, что причиной является нарушение обмена веществ, а другие видят здесь разновидность патологии сна.
Возможные осложнения. Если недвижимое состояние продолжалось долго, то человек возвращается из него, получив такие осложнения, как атрофию сосудов, пролежни, септическое поражение бронхов и почек.
Симптомы. Для летаргического сна свойственны:
отсутствие реакции на какие-либо внешние раздражители,
резкое замедление всех жизненных процессов.
Сознание человека в состоянии летаргии обычно сохраняется, он способен воспринимать и даже запоминать события вокруг, но не способен никак отреагировать. Это состояние следует отличать от нарколепсии и энцефалита.
В наиболее тяжёлых случаях наблюдается картина мнимой смерти: кожа бледнеет и холодеет, прекращается реакция зрачков на свет, пульс и дыхание с трудом определяются, артериальное давление падает и даже сильные болевые раздражения не вызывают ответной реакции. Несколько дней человек не может есть и пить, прекращаются выделения кала и мочи, происходит резкое обезвоживание организма и потеря веса.
В более лёгких случаях летаргии дыхание сохраняется ровным, мышцы расслабляются, иногда закатываются глаза и вздрагивают веки. Но сохраняется способность глотать и совершать жевательные движения, также частично может сохраняться восприятие окружающего. Если же кормление больного невозможно, то оно производится с помощью специального зонда.
Диагностика. Многие боятся быть похороненным заживо, но современная медицина знает, как доказать, жив ли человек. Для этого врач проводит электрофизиологические исследования сердца и мозга, так можно узнать о работе сердца и мозговой деятельности. Когда человек находится в летаргическом сне, показатели задействуют слабую работу органов.
Эксперты медицины обязательно внимательно осматривают больного, ищут признаки, которые характерны для смерти – окоченение, трупные пятна. Если вышеописанных признаков нет, могут сделать небольшой надрез, исследовать кровь, проверить ее циркуляцию.
Лечение. Летаргический сон не предполагает лечения. Больного, как правило, не нужно госпитализировать, он остается в домашних условиях, среди родных и близких. Нет нужды в медикаментах; пищу, воду, витамины, ему вводят в растворенном виде. Самое главное в таком состоянии – это уход, который должны осуществлять родственники: гигиенические процедуры, соблюдение температурного режима.
Больной должен находиться в отдельной комнате, чтобы его не беспокоил окружающий шум – большинство тех, кто вышел из летаргического сна, говорят, что они все слышали, но не могли ответить. Любое действие в уходе за больным должно быть рассмотрено врачом – речь идет об очень необычном заболевании, малоизученном и непонятном даже научному миру, поэтому даже самая малость ухода, как температура, окружение, освещение, должна быть взята во внимание.
Профилактика. Единая методика лечения и профилактики летаргии не разработана. По имеющимся данным, людям следует придерживаться нескольких правил, чтобы избежать апатических, а также летаргических атак:
1. Избегать воздействия прямых солнечных лучей в жаркую и влажную погоду;
2. Употреблять достаточное количество жидкости (лучше всего простой кипяченой воды);
3. Ограничить прием сладкой пищи и продуктов, содержащих крахмал, включить в рацион как можно больше растительной клетчатки;
4. Избегать недосыпа и не спать слишком долго;
5. Не употреблять одновременно лекарственные препараты и алкогольные напитки.
Кишечный ТРИАДИТ , действительно ли он существует?
Albert E. Jergens, DVM, PhD, DACVIM
College of Veterinary Medicine, Iowa State University
Ames, IA, USA
ОПРЕДЕЛЕНИЕ И ОПИСАНИЕ ПРОБЛЕМЫ
Термин ТРИАДИТ обозначает часто употребляемый, но плохо описанный синдром параллельного холангита, панкреатита, и воспалительной болезни кишечника у кошек. Совокупность этих синдромов определяет основной механизм болезни. Распространение бактериальной инфекции от двенадцатиперстной кишки в печень и поджелудочную железу может вызвать паренхиматозное воспаление в этих органах; в то время как, воспалительная болезнь кишечника быть последствием аберрантного иммунного ответа организма хозяина на внутриполостные бактерии. Это объясняет почему в большинстве случаев преобладающими признаками триадита являются гепатобилиарная болезнь, панкреатит и IBD, встречающийся как вторичные осложнения
ИНДИВИДУАЛЬНЫЕ КОМПОНЕНТЫ
Панкреатит
Панкреатит обозначает воспаление панкреатической паренхимы, классифицируемой по времени, причине, и тяжести . Острый и хронический панкреатит неотличим клинически, он может быть умеренным или тяжелым; хронические случаи - чаще умеренные , острые случаи обычно очень тяжелые.
Причина кошачьего панкреатита обычно неизвестна, но разнообразие потенциальных факторов риска включает паразитов (Токсоплазма gondii, Amphimerus pseudofilineus), тупую травму, ишемическую, и интеркуррентную болезнь (особенно гепатобилиарную болезнь). Независимо от причины, панкреатит происходит из-за самопереваривания поджелудочной железы преждевременно активизированными пищеварительными ферментами, наиболее важную роль играют протеазы и фосфолипазы.
История и клинические признаки у кошек не постоянные. Большинство тяжело больных кошек имеют летаргию и анорексию, рвота и брюшной дискомфорт встречаются реже. Умеренный хронический панкреатит может быть субклиническим и может вызвать потерю веса и анорексию. Клинический диагноз панкреатита неуловим. Изменения в полном анализе крови и профиле биохимии сыворотки часто являются умеренными и неопределенными. Повышенные показатели ферментов печени обычны в серьезных случаях и могут указать на параллельные изменения в печени (липидоз, холангит), и/или внепеченочную желчную преграду.
Диагностическая визуализация может показать увеличенную плотность мягкой ткани и/или уменьшение детализации органов брюшной полости. Брюшная ультрасонография более чувствительна для панкреатита и может показать гипоэхогенное изменение в паренхиме, свидетельствующее о воспалении. Исследование кошачей сыворотки на панкреатическую иммунореактивность липазы (fPLI) недавно начало развиваться, считается очень чувствительным и является серологическим маркером для панкреатита. Гистопатология панкреатической биопсии подтверждает панкреатическое воспаление.
Лечение панкреатита является комплексным и включает восстановление баланса жидкости/электролита, сокращение панкреатической секреции и симптоматическую терапию. Болеутоляющая терапия может потребоваться для облегчения состояния. Особое внимание должно уделяться диетическому питанию, так как много кошек с панкреатитом имеют анорексию, которая может привести к развитию печеночного липидоза как вторичного осложнения. Кошкам, у которых нет рвоты, нужно предложить обезжиренную диету. При отсутствии аппетита пища вводится через зонд в пищевод, в гастростому или подкожную кишечную фистулу. Избегайте использования антибактериальных средств, если нет признаков сепсиса, воспалительной лейкограммы или лихорадки.
Прогноз для кошек с панкреатитом непосредственно связан с серьезностью болезни, параллельными осложнениями, и возможностью обеспечения соответствующего содержания и кормления.
Кошачий холангит
Новая схема классификации, предложенная WSAVA группой стандартизации болезни печени признает три формы холангита у кошек. Согласно этой новой схеме классификации предпочтительнее использовать термин холангит, чем холангиогепатит.
Этиология гнойного холангита неизвестна, но может быть вызвана бактериальной инфекцией. Одна из гипотез предполагает, что желчный проток и и главный проток поджелудочной железы, которые формируют общий тракт, входя в двенадцатиперстную кишку, могут быть причиной воспалительной болезни печени. Эта связь могла бы объяснить занос кишечных бактерий и панкреатических ферментов в желчный проток.
Лимфоцитарный холангит имеет иммунологическое происхождение. При этом гистологически отмечается умеренное проникновение лимфоцитов в портальную область.
Лимфоцитарный холангит наблюдается прежде всего у кошек средних лет с хроническим (> 3 недели) течением заболевания.
Текущие симптомы расстройства аппетита (сниженный, нормальный и даже повышенный) часто наблюдаются неделями или месяцами. Более тяжелое состояние наблюдается у кошек с острой формой нейтрофилии.
Наиболее часто наблюдаются следующие признаки:
1) неустойчивый аппетит или анорексия и летаргия;
2) потеря веса;
3) лихорадка при нейтрофильном холангите;
4) при лимфоцитарном холангите иногда наблюдается асцит.
Диагноз холангита базируется на обычных диагностических параметрах. Биохимический профиль печени показывает высокий АЛТ и АСТ, повышенную концентрацию билирубина. Увеличенный сывороточный глобулин и уменьшенный альбумин часто присутствуют при лимфоцитарной форме. Желчная преграда должна подозреваться у кошек с летаргией, неустойчивой лихорадкой и прогрессивной желтухой. Окончательный диагноз требует гистологической оценки биопсии печени. Проведите испытания коагуляции (АКТ или APTT/OSPT или PIVKA) до биопсии печени и проведите терапию витамином K1, если тест окажется неудовлетворительным. Бактериологическое исследование желчи и/или культуры ткани печени рекомендуют у кошек с подозрением на нейтрофильный холангит.
Какое лечение диктуют результаты биопсии печени?
При нейтрофильном холангите требуется антибактериальная терапия. Лимфоцитарный холангит часто отзывчив к иммунодепрессантам.
Применяйте урсодеоксихолиевую кислоту для холерезиса и выведения вредных желчных кислот. S-аденозилметионин рекомендуется для уменьшения поражения гепатоцеллюлярной ткани. Поддерживающая терапия может включать антикоагулянты, растворы электролитов и диетотерапию. Тонкокишечное и желудочное зондирование могут быть необходимы для осуществления принудительного кормления.
Прогноз при холангите осторожный. Прогноз при нейтрофильном холангите менее благоприятен, чем при лимфоцитарной форме. Кошки с лимфоцитарным холангитом могут жить в течение многих месяцев и лет.
Кошачая Воспалительная Болезнь Кишечника (FIBD)
FIBD - важная болезнь, характеризуется постоянными желудочно-кишечными нарушениями, гистологически отмечается воспаление слизистой оболочки, и положительный ответ на иммунотерапию. Она считается одним из самых распространенных гистологических диагнозов, полученных у кошек с хронической рвотой или диареей.
Этиология FIBD неизвестна. Недавние исследования предполагают взаимодействия между иммунной системой слизистой оболочки, генетической восприимчивостью организма и экологическими факторами (например, нормальная микрофлора). FIBD может произойти как
последствие иммунного ответа хозяина на кишечную резидентную микрофлору, в конечном счете заканчивающуюся потерей защитных свойств слизистой оболочки.
Клинические признаки у кошек связаны с клеточными инфильтратами слизистой оболочки и внедрением в нее разнообразных воспалительные медиаторов. Клинические признаки являются обычно циклическими и соответствуют вовлеченным в процесс органам. Хроническая диарея, рвота, анорексия, летаргия, и потеря веса показательны при легких и тяжелых кишечных воспалениях. Потеря белка энтеропатия может наблюдаться при тяжелых формах.
Внешние изменения нехарактерны за исключением потери веса у некоторых кошек. Лабораторные
отклонения являются обычно умеренными и неопределенными, но могут включать изменения в концентрации белка, повышении уровня ферментов печени и незначительных нарушениях электролитов при хронической рвоте. Диагноз FIBD – один из многих и требует исключения многих других болезней, которые вызывают кишечное воспаление - системная болезнь, заражение паразитами, пищевая непереносимость, инфекционные болезни и лимфосаркома - главные дифференциальные диагнозы для FIBD.
Клинический критерии для диагностики FIBD:
1) постоянные признаки заболевания желудочно-кишечного тракта;
2) отрицательный ответ на изменение диеты;
3) исключение других причин для воспаления желудочно-кишечного тракта;
4) гистопатологическое подтверждение воспаления слизистой оболочки.
К сожалению, не существует стандартной микроскопическая система оценки для определения повреждения при воспалительном заболевании кишечника. Интерпретация биопсии остается очень субъективной
Лечение FIBD включает использование диет, добавление в пищу клетчатки при колитах, и применения иммуносупрессивных и противовоспалительных препаратов.
Терапия остается в значительной степени эмпирической. Прогноз при лечении FIBD
в огромном большинстве случаев от хорошего до отличного. После завершения терапии лекарствами, большинство животных способны поддерживать хорошее состояние здоровья одной диетой. Неудачи лечения редки и обычно из-за неправильной диагностики, тяжелой формы болезни, не выполнения хозяином рекомендаций, и/или присутствия параллельной болезни типа диареи в ответ на применение антибиотика или гепатобилиарной болезни.
КОШАЧИЙ TRIADITIS ТЕКУЩАЯ ПЕРСПЕКТИВА
В то время как внешне, казалось бы, существует изобилие свидетельств, подтверждающих одновременное воспаление в кошачих желудочно-кишечных тканях, критическая оценка литературы не позволяет считать его абсолютно доказанным. Большинство исследований до настоящего времени было ретроспективное по характеру, проводилось на субъективном подборе пациентов, использовалось не достаточно продвинутые диагностические исследования для определенных болезней, и/или не имели подтверждения корректные временные соотношения между панкреатитом, холангитом, и FIBD, то есть происходят ли они одновременно. Однако, более ранние сообщения действительно заслуживают доверия. Они в большей степени определили
индивидуальные компоненты триадита и они действительно обеспечивают достоверность
наблюдения. В совокупности они предлагают разумную ассоциацию между воспалительным заболеванием печени и панкреатитом; хотя их ассоциация с FIBD в литературе подтверждена в значительно меньшей степени.





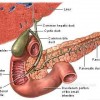
Триадит у кошек
Это синдром кошек среднего и старшего возраста.При этом заболевании лимфоциты инфильтрируют структуры печени, поджелудочной железы и кишечника в местах выведения протоков этих органов. Причиной этого служит иммунная реакция организма на инородное тело, бактериальных агентов или токсические компоненты в кишечнике.В процесс может быть вовлечен один из органов или все. Особенность данного заболевания — возможность перехода патологического процесса с органа на орган, ввиду из тесного анатомическое сообщения. Пораженные органы становятся отечными, не могут нормально функционировать. Когда лимфоциты накапливаются только в подслизистом слое кишечника, болезнь называют IBD — воспалительное заболевание кишечника. При поражении только печени — гепатит, при поражении поджелудочной железы — панкреатит. Все эти заболевания встречаются чаще вместе, но на ранних этапах может превалировать одно.
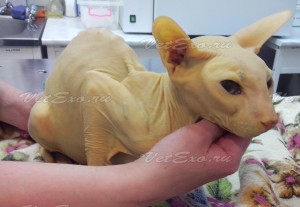
Иктеричность кожных покровов
Симптомами является прогрессирующая анорексия (отказ от еды), кахексия (исхудание), рвота, диарея, иктеричность.
Диагностика: биохимический анализ крови, клинический анализ крови, УЗИ печени и кишечника, биопсия. Наиболее сложно диагностируется панкреатит, поэтому он всегда остается в дифференциальных диагнозах.
Лечение направляется на заболевание с наиболее яркой симптоматикой. Необходимо назначения диеты в кормлении, антибиотикотерапии, иммуносупресивных препаратов.
Холангит можно подразделить на два подвида: нейтрофильный и лимфоцитарный.
Нейтрофильный холангит возникает как правило из-за восходящей инфекции от желудочно-кишечного тракта. Часто он сопровождается панкреатитом. Данная патология часто встречается вместе с застоем желчи, происходящей на фоне воспаления, а не обструкции.
Симптомы: летаргия, анорексия, пирексия, иктеричность, иногда абдоминальные боли.
Лечение: антибактериальная терапия, курс не менее 4-6 недель. При сильном воспалении и билиарном стазе — преднизолон.
Прогноз благоприятный при раннем начале лечения.
Лимфтоцитарный холангит — хроническое состояние, длящееся от месяца до года. Встречается у молодых кошек, особенно часто регистрируется у персидской породы. Этиология не известна. Не исключен иммуноопосредованный механизм возникновения.
Симптомы: летаргия, отсутствие аппетита, жажда, потеря веса, брюшная стенка дряблая, пальпируется увеличенная печень, иктеричность. Кошка может не отличаться от своих здоровых соплеменников и даже показывать полифагию.
Лечение: кортикостероиды на 4-6 недель антибактериальная терапия, урсодезоксихолиевая кислота.
Прогноз: средняя продолжительность жизни кошек с данным диагнозом 36 месяцев. При развитии асцита прогноз неблагоприятный.
Лечение гепатита: внутривенная терапия, витамин К, метионин, силимарин, холеретики (урсодезоксихолиевая кислота), диета и раскорм, противорвотные (маропитант, метоклопрамид), стимуляторы аппетита (витамин В12), диуретики при угрозе развития асцита.
Лечение панкреатита: внутривенная терапия, противорвотные (маропитант, метоклопрамид), Н2антогонисты (ранитидин, фамотидин), стимулятор аппетита (витамин в12), антиоксиданты (метионин, селен)
Особое болезненное состояние человека, напоминающее глубокий сон. В состоянии летаргического сна человек способен находиться от нескольких часов до нескольких недель, а в исключительных случаях он может затянуться на годы.
Причины возникновения.
Перенесённый сильный эмоциональный стресс;
Некоторые особенности психики человека;
Травмы головы, сильные ушибы головного мозга, автомобильные катастрофы;
Стресс от потери близких людей.
Известны случаи, когда люди были введены в состояние летаргии посредством гипнотического воздействия.
Одни медики считают, что причиной является нарушение обмена веществ, а другие видят здесь разновидность патологии сна.
Возможные осложнения. Если недвижимое состояние продолжалось долго, то человек возвращается из него, получив такие осложнения, как атрофию сосудов, пролежни, септическое поражение бронхов и почек.
Симптомы. Для летаргического сна свойственны:
отсутствие реакции на какие-либо внешние раздражители,
резкое замедление всех жизненных процессов.
Сознание человека в состоянии летаргии обычно сохраняется, он способен воспринимать и даже запоминать события вокруг, но не способен никак отреагировать. Это состояние следует отличать от нарколепсии и энцефалита.
В наиболее тяжёлых случаях наблюдается картина мнимой смерти: кожа бледнеет и холодеет, прекращается реакция зрачков на свет, пульс и дыхание с трудом определяются, артериальное давление падает и даже сильные болевые раздражения не вызывают ответной реакции. Несколько дней человек не может есть и пить, прекращаются выделения кала и мочи, происходит резкое обезвоживание организма и потеря веса.
В более лёгких случаях летаргии дыхание сохраняется ровным, мышцы расслабляются, иногда закатываются глаза и вздрагивают веки. Но сохраняется способность глотать и совершать жевательные движения, также частично может сохраняться восприятие окружающего. Если же кормление больного невозможно, то оно производится с помощью специального зонда.
Диагностика. Многие боятся быть похороненным заживо, но современная медицина знает, как доказать, жив ли человек. Для этого врач проводит электрофизиологические исследования сердца и мозга, так можно узнать о работе сердца и мозговой деятельности. Когда человек находится в летаргическом сне, показатели задействуют слабую работу органов.
Эксперты медицины обязательно внимательно осматривают больного, ищут признаки, которые характерны для смерти – окоченение, трупные пятна. Если вышеописанных признаков нет, могут сделать небольшой надрез, исследовать кровь, проверить ее циркуляцию.
Лечение. Летаргический сон не предполагает лечения. Больного, как правило, не нужно госпитализировать, он остается в домашних условиях, среди родных и близких. Нет нужды в медикаментах; пищу, воду, витамины, ему вводят в растворенном виде. Самое главное в таком состоянии – это уход, который должны осуществлять родственники: гигиенические процедуры, соблюдение температурного режима.
Больной должен находиться в отдельной комнате, чтобы его не беспокоил окружающий шум – большинство тех, кто вышел из летаргического сна, говорят, что они все слышали, но не могли ответить. Любое действие в уходе за больным должно быть рассмотрено врачом – речь идет об очень необычном заболевании, малоизученном и непонятном даже научному миру, поэтому даже самая малость ухода, как температура, окружение, освещение, должна быть взята во внимание.
Профилактика. Единая методика лечения и профилактики летаргии не разработана. По имеющимся данным, людям следует придерживаться нескольких правил, чтобы избежать апатических, а также летаргических атак:
1. Избегать воздействия прямых солнечных лучей в жаркую и влажную погоду;
2. Употреблять достаточное количество жидкости (лучше всего простой кипяченой воды);
3. Ограничить прием сладкой пищи и продуктов, содержащих крахмал, включить в рацион как можно больше растительной клетчатки;
4. Избегать недосыпа и не спать слишком долго;
5. Не употреблять одновременно лекарственные препараты и алкогольные напитки.
Введение
Судорожные припадки обусловлены пароксизмальными синхронными разрядами нейронов, обычно возникающими в коре головного мозга.
Эпилепсия – это общий термин, который относится к повторяющимся судорожным припадкам любого типа, и ее можно разделить на различные этиологические категории:
- Первичная или идиопатическая эпилепсия. Судорожные припадки, которые возникают при отсутствии явного структурного заболевания мозга. Обычно подразумевается наследственная основа, и это подтверждено у многих популярных пород собак, таких как лабрадор-ретриверы, немецкие овчарки, золотистые ретриверы и таксы. Также поражаются многие другие породы.
- Вторичная или симптоматическая эпилепсия. Судорожные припадки возникают из-за специфического поражения головного мозга, такого как опухоль мозга или энцефалит.
- Криптогенная или вероятно симптоматическая эпилепсия. Не выявлено определенной причины судорожных припадков, но предполагается, что припадки являются вторичными (симптоматическими).
- Реактивная эпилепсия. Судорожные припадки возникают из-за экстракраниального заболевания, такого как, например, гипогликемия.
Причины припадков
Идентификация припадков
Диагностика эпилепсии
Наиболее эффективное лечение судорожных припадков возможно только в том случае, когда поставлен диагноз.
Причины возникновения судорожных припадков перечислены в таблице 1. Первичные проявления, анамнез и клинические симптомы позволяют приоритизировать дифференциальные диагнозы и выбрать соответствующие диагностические тесты.4
Если подозревается симптоматическая или реактивная эпилепсия (например, 12-летний золотистый ретривер с припадками, появившимися впервые), рекомендуется полное диагностические обследование, включающее минимальный набор данных, тест на толерантность к желчным кислотам, визуализационные исследования головного мозга и анализ цереброспинальной жидкости. Во многих случаях полное обследование не является необходимым при первом появлении припадков (например, в остальном здоровая 3-летняя немецкая овчарка с недавно появившимися припадками), однако всегда рекомендуются получение минимального набора данных, проведение теста на толерантность к желчным кислотам и офтальмоскопия. Тест на толерантность к желчным кислотам не только исключает портосистемный шунт, но и является исходной мерой функции печени, которую можно использовать впоследствии, если животному будут назначены гепатотоксические препараты, например фенобарбитал.
Всем владельцам животных можно выдать список симптомов, за которыми нужно следить и которые могут свидетельствовать о причинном заболевании головного мозга (изменения в поведении, спотыкание, нарушения зрения) и поэтому требуют более развернутого диагностического обследования.
Судорожные припадки являются наиболее частым и, как правило, единственным симптомом, свидетельствующим о наличии опухоли головного мозга.
Поэтому исключительно важно рекомендовать визуализацию мозга посредством компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) любой собаке старше 6 лет с судорожными припадками, появившимися впервые. Некоторые породы предрасположены к специфическим болезням, следовательно, первичные симптомы также будут определять рекомендации. Например, впервые появившиеся судорожные припадки у 4-летнего боксера с большей вероятностью обусловлены опухолью головного мозга, чем первичной эпилепсией. Сходным образом первое появление припадков у 2-летнего мопса, вероятнее всего, является результатом энцефалита. Кошки более чувствительны к гипертензии и ее последствиям, чем собаки, но у обоих видов животных важно попытаться измерить кровяное давление и исследовать сетчатку на наличие признаков сосудистого или иного заболевания.
Когда лечить судорожные припадки
Большинство судорожных состояний вызывают рецидивирующие припадки, которые по природе являются прогрессирующими из-за постепенного включения дополнительных нейронов в судорожные очаги (киндлинг-эффект). Если первопричина припадков может быть идентифицирована, то лечение должно быть направлено на эту причину. Применение противоэпилептических средств показано, если поставлен диагноз первичной эпилепсии или если лечение первопричины припадков при вторичной эпилепсии не обеспечивает контроль припадков (например, у животных с опухолями головного мозга, гидроцефалией или энцефалитом). До начала лечения важно определить частоту припадков, поскольку противоэпилептические средства имеют побочные эффекты и не всегда являются необходимыми. Например, если лечение припадков начато после первого припадка, то уже никогда не будет ясно, был ли этот припадок единственным, и трудно определить, можно ли прекратить лечение или нет. Исключением из этого правила являются случаи, когда диагноз поставлен и дальнейшие припадки могут угрожать жизни животного. Например, если у животного был один припадок и диагностирована опухоль головного мозга, то последующие припадки могут вызвать фатальное повышение внутричерепного давления, и пациенту следует немедленно назначить противоэпилептические средства.
Общее эмпирическое правило состоит в том, что припадки следует лечить, если они возникают чаще, чем раз в месяц, если они возникают кластерами или сочетаются с эпилептическим статусом, или если они сопровождаются неприемлемыми побочными эффектами (например, исключительно длительным послесудорожным периодом, злобой или обструкцией дыхательных путей у брахицефальных пород собак).
Во всех случаях наиболее эффективное лечение животного требует полного понимания и согласия его хозяина, поэтому до начала лечения важно определить ожидания владельца.
Какой лекарственный препарат использовать у собак
Для лечения судорожных припадков у собак исторически использовали два лекарственных препарата – фенобарбитал и бромид калия. Оба лекарства эффективны как по отдельности, так и в комбинации. Примидон не рекомендован из-за его гепатотоксичности, а диазепам не является эффективным оральным противоэпилептическим средством из-за его короткого периода полувыведения у собак. Период полувыведения фенобарбитала составляет от 48 до 72 часов, и его следует давать перорально два раза в день. Стартовая доза равна 2–4 мг/кг перорально два раза в день, и постоянный уровень препарата в крови достигается за 10–14 дней. Если необходимо быстрое прекращение припадков (например, у собаки болезнь начинается с кластерных припадков), введение дозы, равной 12 мг/кг и распределенной на 24–48 часов, обеспечит терапевтические уровни фенобарбитала в крови, хотя эта доза вызовет временную седацию.
Преимуществами фенобарбитала являются хорошая эффективность, доступность, разумная цена, удобный режим дозирования и быстрота, с которой изменения дозы отражаются в концентрациях в крови, что обеспечивает легкость регулирования дозы.
Недостатками являются необходимость ведения документации (это контролируемый лекарственный препарат), полифагия, полиурия/полидипсия, первоначальная седация (должна пройти примерно через неделю) и седация при необходимости более высоких концентраций препарата в крови, гепатотоксичность (чаще всего связанная с концентрациями в крови, превышающими 35 мкг/мл), нейтропения и тромбоцитопения (очень редкое осложнение), некролитический дерматит и взаимодействие с другими лекарственными препаратами (не следует использовать совместно с циметидином, хлорамфениколом или кетоконазолом). Может развиться толерантность к фенобарбиталу, которая с течением времени потребует более высоких доз для поддержания того же уровня в крови. Терапевтические концентрации в крови лежат в диапазоне 15–45 мкг/мл, хотя концентрации, превышающие 35 мкг/мл, связаны с повышенным риском гепатотоксичности. После достижения стабильного состояния изменения дозы, необходимые для достижения желаемого уровня в крови, можно рассчитать с использованием следующего уравнения: новая доза = текущая доза × желаемый уровень в крови / измеренный уровень в крови. Необходимая доза определяется частотой припадков, концентрацией препарата в крови и тяжестью имеющихся побочных эффектов. Состояние собак, получающих лечение фенобарбиталом, следует контролировать через каждые 6–12 месяцев посредством физикального обследования, измерения концентраций фенобарбитала в крови и биохимического профиля с целью выявления признаков гепатотоксичности. При внезапном резком возрастании концентраций ферментов печени (ожидаемым является их умеренное возрастание при лечении фенобарбиталом) или снижении концентрации альбумина необходимо провести дополнительное исследование в форме теста на толерантность к желчным кислотам.
Следует отметить, что резкое прекращение лечения припадков (фенобарбиталом или бромидом калия) может привести к фатальному эпилептическому статусу или рецидиву припадков, которые гораздо труднее контролировать.
Бромид калия с большим успехом использовали как дополнение к терапии фенобарбиталом у собак с устойчивыми к лечению припадками. В настоящее время его все чаще используют как единственное средство при лечении собак. Бромид калия имеет длительный период полувыведения, колеблющийся в диапазоне от 24 до 46 дней, в зависимости от содержания соли в пищевом рационе и функции почек. Его следует давать один раз в день в дозе, равной 25–40 мг/кг/день, и постоянный уровень в крови достигается через 3–4 месяца. Для более быстрого достижения терапевтических концентраций в крови (100–300 мг/дл) можно нагружать животное этим препаратом в дозе, равной 100–130 мг/кг/день, в течение 5 дней, после чего снизить дозу до поддерживающей, равной 30 мг/кг. Концентрацию в крови следует проверить после 5-дневного применения нагрузочной дозы и через 4–6 недель, чтобы убедиться в том, что терапевтические уровни сохраняются. В экстренных случаях терапевтические уровни могут быть достигнуты за один день посредством орального введения 200 мг/кг с небольшим количеством корма с 2–3-часовыми интервалами (общая доза равна 600 мг/кг).
Преимуществами бромида калия являются хорошая эффективность, особенно при использовании дополнительно к терапии фенобарбиталом, отсутствие гепатотоксичности, дозирование один раз в день, разумная цена и отсутствие статуса контролируемого лекарственного средства.
Недостатками являются полиурия/полидипсия и полифагия, седация и слабость задних конечностей при высоких концентрациях в крови (в частности, в сочетании с фенобарбиталом), отсутствие разрешения на использование в ветеринарии, необходимость постоянного пищевого рациона (изменения содержания соли в пищевом рационе изменяют концентрации препарата в крови), раздражение желудочно-кишечного тракта, состояние кожи, называемое бромодермой, и возможная связь с гиперлипемией и панкреатитом. Бромид калия имеется в продаже в жидкой форме и в форме капсул. Считается, что капсулы с большей частотой вызывают побочные эффекты со стороны желудочно-кишечного тракта, поскольку растворение капсулы обеспечивает фокусирование солевого раствора внутри желудка. Раздражение желудочно-кишечного тракта можно минимизировать посредством дачи лекарства с кормом.
Принимая решение о начале лечения фенобарбиталом, бромидом калия или комбинацией обоих препаратов, следует учесть несколько факторов. Например, если собака очень молодая, то желательно начать лечение бромидом калия, а фенобарбитал добавить только в случае необходимости, чтобы минимизировать время, в течение которого собака получает гепатотоксический препарат. Если заболевание впервые проявилось в форме кластера тяжелых припадков, обычно предпочтительно сразу же начать лечение животного фенобарбиталом, поскольку в этом случае можно быстрее достичь постоянных концентраций в крови, а препарат можно вводить внутривенно. Если владелец животного не может давать препарат через каждые 12 часов, то препаратом выбора может быть бромид калия, поскольку его можно давать через каждые 24 часа. Наконец, следует учитывать побочные эффекты препаратов, и собак с заболеванием печени не следует лечить фенобарбиталом, тогда как использования бромида калия лучше избежать при лечении собак с панкреатитом в анамнезе.
В последнее время в США и Европе более доступными стали препараты Леветирацетам (Кеппра) и Зонисамид (Зонегран), которые можно добавлять к бромиду калия и фенобарбиталу или использовать вместо них.
Зонисамид (Зонегран) – это производное сульфонамида, которое впервые было использовано в Японии в 1989 г. Он лицензирован в Соединенных Штатах Америки с 2000 г., однако дженерики появились только в последнюю пару лет. Механизм действия еще не полностью выяснен, однако, по-видимому, он абсолютно иной, нежели у фенобарбитала и бромида калия. Известно, что он блокирует возбуждающие натриевые и кальциевые каналы, предполагалось, что он является ингибитором карбоангидразы (хотя это не считается важным механизмом регулирования судорожных припадков) и влияет на синтез и распад нейромедиаторов. Он метаболизируется печенью (не через цитохром Р450) и имеет достаточно длительный период полувыведения, равный 18–28 часам, так что его можно давать собакам два раза в день – большое преимущество перед многими другими лекарствами, которые нужно давать чаще.
В исследованиях собак, проведенных в Японии, были определены дозы, необходимые для достижения концентраций в крови, признанных терапевтическими, и было показано, что подходящей стартовой дозой для животных, не получающих фенобарбитал, является доза, равная 5 мг/кг два раза в день, тогда как животным, получающим фенобарбитал, необходима доза, равная 10 мг/кг два раза в день. Дозу можно повышать достаточно безопасно; в исследованиях хронической токсичности для собак дозы до 75 мг/кг/день использовали в течение года с минимальными эффектами на аппетит и массу тела.
Побочные эффекты, отмеченные у собак, которых одновременно лечили дополнительными противоэпилептическими средствами, включали атаксию (реагировавшую на снижение дозы), летаргию и рвоту. Недавно у нас был случай, в котором, по-видимому, развилась идиосинкразическая гепатотоксичность, которая разрешилась после прекращения приема препарата. Опубликованы два исследования клинической эффективности зонисамида как дополнительного средства при лечении стойкой эпилепсии у собак, и в обоих случаях были получены впечатляющие реакции со снижением припадков у 58 % и 82 % собак. Однако эти исследования не были контролируемыми и включали относительно малое количество пациентов. Благодаря безопасности, доступности и практичности дозирования (два раза в день) этот лекарственный препарат в настоящее время является препаратом первого выбора для лечения собак с первичной эпилепсией. Хотя в настоящее время еще нет данных относительно его эффективности при использовании в качестве единственного средства, эти данные, по-видимому, появятся в течение следующих нескольких лет. Базовые концентрации в крови взяты из опубликованных данных, полученных у людей, и определены как 10–40 мкг/мл; концентрации в крови могут быть измерены в лаборатории фармакологии Колледжа ветеринарной медицины Обернского университета, но это довольно дорогостоящая процедура. Однако относительная безопасность данного лекарственного препарата делает мониторинг его концентраций в крови менее критичным, чем при использовании таких препаратов, как фенобарбитал. Мы обычно измеряем концентрацию в крови в том случае, если судорожные припадки плохо контролируются, а доза является высокой: это полезно для того, чтобы определить, поможет ли дальнейшее повышение дозы.
Фармакокинетика и токсичность зонисамида также была исследована на кошках, и, хотя препарат показал себя как безопасный, все же в этом случае нельзя повышать дозы так же, как у собак: примерно у половины кошек, получавших 20 мг/кг/день, развивались летаргия и атаксия, а также симптомы со стороны желудочно-кишечного тракта, такие как анорексия, рвота и диарея. Период полувыведения равен 33 часам, и рекомендована доза, равная 5–10 мг/кг один раз в день.4
Концентрации леветирацетама в плазме могут быть измерены в фармакологической лаборатории в Оберне за ту же цену, что и в случае зонисамида, однако отсутствие побочных эффектов делает эти измерения менее критичными. Кроме того, у людей не было отмечено четкой взаимосвязи между концентрацией в плазме и терапевтическим эффектом. Несмотря на то что препарат обычно применяют в виде дополнительной терапии в устойчивых к лечению случаях, основными препятствиями к его использованию являются неудобство дозирования (три раза в день), а также, как и в случае зонисамида, отсутствие в настоящее время данных о его эффективности в качестве единственного средства.
Леветирацетам использовали для лечения кошек.7 Период его полувыведения равен 3 часам, рекомендованная доза была равна 20 мг/кг три раза в день.
Семь из 10 кошек с устойчивой к лечению эпилепсией ответили на лечение леветирацетамом, и лишь у двух возникли побочные эффекты в виде летаргии и снижения аппетита.
Читайте также:

