Дакриоцистит у котенка лечение
Опубликовано: 26.04.2024

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Острый гнойный дакриоцистит, или флегмона слезного мешка, - это гнойное воспаление слезного мешка и жировой клетчатки, которая его окружает. Гнойный дакриоцистит может развиться и без предшествующего хронического воспаления слезоотводящих путей при проникновении инфекции из очага воспаления на слизистой оболочке носа или в околоносовых пазухах.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины дакриоцистита
В этиопатогенезе дакриоцистита играют роль многие факторы: профессиональные вредности, резкие колебания температуры окружающего воздуха, заболевания носа и придаточных пазух, травмы, снижение иммунитета, вирулентность микрофлоры, сахарный диабет и т. д. Закупорка носослезного протока чаше всего возникает в результате воспаления его слизистой оболочки при ринитах. Иногда причиной нарушения проходимости носослезного протока бывает его повреждение при травме, нередко хирургической (при пункции гайморовых пазух, гайморотомии). Однако большинство авторов считают основной причиной развития дакриоциститов наличие патологических процессов в носовой полости и его придаточных пазухах.

[7], [8], [9], [10]
Симптомы острого дакриоцистита
При флегмоне слезного мешка в районе внутреннего угла глазной щели и на соответствующей стороне носа или щеки появляются краснота кожи и плотная резко болезненная припухлость. Веки становятся отечными, глазная щель сужается или глаз закрывается полностью. Распространение воспалительного процесса на окружающую мешок клетчатку сопровождается бурной общей реакцией организма (повышение температуры, нарушение общего состояния, слабость и т. п.).
Симптомы хронического гнойного дакриоцистита
Хроническое воспаление слезного мешка (хронический дакриоцистит) развивается чаще в результате нарушения проходимости носослезного протока. Задержка слезы в мешке приводит к появлению в нем микроорганизмов, чаще стафилококков и пневмококков. Образуется гнойный экссудат. Больные жалуются на слезотечение и гнойное отделяемое. Конъюнктива век, полулунная складка и слезное мясцо покрасневшие. Отмечается припухлость области слезного мешка, при надавливании на которую из слезных точек выделяется слизисто-гнойное или гнойное содержимое. Постоянное слезотечение и гнойное выделение из слезного мешка в конъюнктивальную полость являются не только болезнью "дискомфорта", но и фактором, который снижает трудоспособность. Они ограничивают выполнение ряда профессий (токари, ювелиры, хирургические профессии, водители транспорта, люди, которые работают с компьютерами, артисты, спортсмены и т. д.).
Хроническому дакриоциститу подвержены чаще люди среднего возраста. У женщин дакриоцистит встречается чаще, чем у мужчин. Слезотечение часто усиливается на открытом воздухе, чаще всего при морозе и ветре, ярком свете
Что беспокоит?
Осложнения
Дакриоциститы часто приводят к тяжелым осложнениям и инвалидности. Даже малейший дефект эпителия в роговице при попадании соринки может стать входными воротами для кокковой флоры из застойного содержимого слезного мешка. Возникает ползучая язва роговицы, приводящая к стойкому нарушению зрения. Тяжелые осложнения могут возникнуть и в том случае, если гнойный дакриоцистит остается нераспознанным перед полостной операцией на глазном яблоке.

[11], [12], [13]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение острого дакриоцистита
В разгар воспаления назначают антибиотики, сульфаниламиды, обезболивающие и жаропонижающие препараты. Постепенно инфильтрат становится мягче, формируется абсцесс. Флюктуирующий абсцесс вскрывают и гнойную полость дренируют. Абсцесс может вскрыться самостоятельно, после чего воспаление постепенно стихает. Иногда на месте вскрывшегося гнойника остается незаживающий свищ, из которого выделяются гной и слеза. После перенесенного острого дакриоцистита появляется тенденция к повторным вспышкам флегмонозного воспалительного процесса. Чтобы этого не допустить, в спокойном периоде выполняют радикальное оперативное вмешательство - дакриоцисториностомию.
Лечение хронического дакриоцистита
В настоящее время хронический дакриоцистит лечат в основном хирургическими методами: выполняется радикальная операция - дакриоцисториностомия, с помощью которой восстанавливают слезоотведение в носовую полость. Суть дакрицисториностомии состоит в создании соустья между слезным мешком иполостью носа. Операцию выполняют с наружным или внутриносовым доступом.
Принцип наружной операции был предложен в 1904 г. ринологом Тоти, позднее она совершенствовалась.
Дюпюи-Дютан и другие авторы производят дакриоцисториностомию под местной инфильтрационной анестезией. Выполняют разрез мягких тканей до кости длиной 2,5 см, отступив от места прикрепления внутренней связки век в сторону носа 2-3 мм. Распатором раздвигают мягкие ткани, разрезают надкостницу, отслаивают ее вместе со слезным мешком от кости боковой стенки носа и слезной ямки до носослезного канала и отодвигают кнаружи. Формируют костное окно размером 1,5 х 2 см при помощи механической, электрической или ультразвуковой фрезы. Разрезают в продольном направлении слизистую оболочку носа в костном "окне" и стенку слезного мешка, накладывают кетгутовые швы сначала на задние лоскуты слизистой оболочки носа и мешка, затем - на передние. Перед наложением передних швов в область соустья вводят дренаж в сторону полости носа. Края кожи сшивают шелковыми нитями. Накладывают асептическую давящую повязку. В нос вводят марлевый тампон. Первую перевязку производят через 2 дня. Швы снимают через 6-7 дней.
Эндоназальная дакриоцисторино-стомия по Весту с модификациями также выполняется под местной анестезией.
Для правильного ориентирования в положении слезного мешка медиальную стенку слезного мешка и слезную косточку прокалывают зондом, введенным через нижний слезный каналец. Конец зонда, который будет виден в носу, соответствует задне-нижнему углу слезной ямки. На боковой стенке носа, впереди средней носовой раковины, выкраивают соответственно проекции слезной ямки лоскут слизистой оболочки носа размером 1 х 1,5 см и удаляют его. В месте проекции слезного мешка удаляют костный фрагмент, площадь которого 1 х 1,5 см. Выпяченную зондом, введенным через слезный каналец, стенку слезного мешка рассекают в виде буквы "с" в пределах костного окна и используют для пластики соустья. При этом открывается выход для содержимого слезного мешка в носовую полость.
Оба способа (наружный и внутриносовой) обеспечивают высокий процент выздоровления (95-98 %). Они имеют как показания, так и ограничения.
Внутриносовые операции на слезном мешке отмечаются небольшой травматичностью, идеальной косметичностью, меньшим нарушением физиологии системы слезоотведения. Одномоментно с основной операцией можно устранить анатомические и патологические риногенные факторы. Такие операции успешно проводят в любой фазе флегмонозного дакриоцистита.
В последние годы разработаны эндоскопические методы лечения: эндоканаликулярная лазерная и внутриносовая хирургия с применением операционных микроскопов и мониторов.
При комбинированных нармушениях проходимости слезных канальцев и носослезного протока разработаны операции с наружным и внутриносовым подходом - каналикулориностомия с введением на длительный срок в слезоотводящие пути интубационных материалов - трубок, нитей и т. д.
При полном разрушении или облитерации слезоотводящих путей выполняют лакориностомию - создание нового слезоотводящего пути из слезного озера в полость носа с помощью лакопротеза из силикона или пластмассы, который вводят на длительный срок. После эпителизации стенок лакостомы протез удаляют
Автор: Илья Юрьевич Морозов – к.в.н., ветеринарный врач-офтальмолог, микрохирург ИВЦ МВА.
Сокращения: НСК — носослезный канал.
Введение
Самая частая жалоба, с которой обращаются на прием к ветеринарному офтальмологу владельцы животных - это слезотечение. Слезотечение (эпифора) – патологическое состояние, при котором слеза выходит из конъюнктивального мешка на наружную поверхность века, сопровождающееся увлажнением кожи и шерсти вокруг глаза (рис. 1) Слезотечение сопровождает практически любую офтальмологическую патологию и является лидирующим симптомом среди всех жалоб.
Оно может быть односторонним или двусторонним, может быть на протяжении всей жизни (или ее длительного периода) или возникнуть недавно, быть обильным или быть совсем незначительным.

Рис. 1. Слезные дорожки.
Причин для слезотечения много. Все причины слезотечения делятся на проблемы, связанные с повышенной продукцией слезы (раздражение) и проблемы, связанные с оттоком слезы, а также может встречаться идиопатическая эпифора (к ней больше склонны собаки).
Слезные железы
Слезные железы глаза выполняют ряд наиважнейших функций, которые отвечают за поддержание нормальной и постоянной работы роговицы. Одной из функций слезных желез является формирование пленки, покрывающей роговицу (Рис.2).
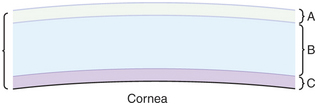
Рис. 2. Строение слезной пленки А, Поверхностный липидный слой; В, водный слой; С, внутренний слизистый слой.
Основная слезная железа вырабатывает собственно слезную жидкость (70%), имеющую серозный характер. Дополнительная слезная железа, находящаяся в толще третьего века и также учувствует в выработке слезы (30%).
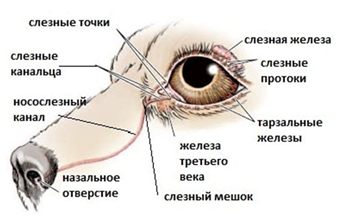
Рис. 3. Система выработки и отведения слезы.
Как же функционирует система отведения слезы у собак?
Жидкость основной слезной железы смешивается с жидкостью железы третьего века, слизистыми выделениями бокаловидных клеток конъюнктивы и секретом тарзальных желез. Затем с помощью век слеза равномерно распределяется по поверхности глазного яблока и стекает вниз, собираясь в нижнем конъюнктивальном своде (под нижним веком). Затем оттекает через верхнюю и нижнюю слезные точки по слезным канальцам в слезный мешок, после чего по носослезному каналу попадает в носовые ходы или ротовую полость.
Причина нарушения работы слезоотводящей системы:
- атрезия слезных точек;
- непроходимость слезных канальцев;
- дакриоцистит;
- непроходимость носовой части НСК.
Атрезия слезных точек
Заращение слезных точек может быть, как врожденным, так и приобретенным. Для кошек часто причиной являются осложнения различных вирусных заболеваний (ринотрахеит). У собак часто встречается атрезия нижней слезной точки, особенно у американских кокер-спаниелей, бедлингтон терьеров, золотистых ретриверов, пуделей и самоедов. У некоторых животных одна рабочая слезная точка достаточно хорошо справляется с отведением слезы. При отсутствии двух слезных точек отведение слезы становится невозможным и развивается эпифора.
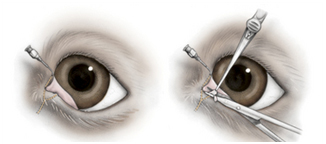
Рис. 4. Хирургический метод открытия слезных точек.
Непроходимость слезных канальцев
Данная патология может возникнуть если в слезных канальцах скапливаются слизь и бактерии, что вызывает воспалительный процесс. Также часто причиной становится герпесвирусная инфекция кошек, в результате которой наблюдается сужение просвета канальцев. Реже у животных мы наблюдаем сужение слезных канальцев в результате термических и химических ожогов.
Дакриоцистит
Воспаление слезного мешка часто бывает односторонним. Вызывается вирусом герпеса, попаданием инородных тел, воспалением или опухолями. Проявляется слезотечением, гнойными истечениями в медиальном углу глаза.
Дакриоцистит часто встречается у кроликов, и связан со стоматологическими проблемами.
Непроходимость НСК
Причинами развития стеноза или непроходимости носослезного канала являются: породная предрасположенность, вирусные, хламидийные, бактериальные коньюнктивиты, дакриоциститы, врожденное отсутствие или анатомическая узость устья и шейки носослезных каналов, повреждения и травмы слезоотводящей системы.
Лечение и диагностика
Для диагностики патологии системы отведения слезы у животных применяется:
1. Биомикроскопия (микроскопия глаза)
Детальное изучение структур глаза, проводимое с помощью специального оптического прибора – щелевой лампы
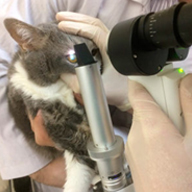
Рис. 5. Биомикроскопия щелевой лампой.
2. Тесты
а) Тест с флюоресцеином
Специальный офтальмологический тест, который применяется в офтальмологии для оценки целостности роговицы глаза, наличия дефектов эпителия роговицы. Данный тест позволяет детально изучить наличие дефектов роговицы их масштаб и глубину.
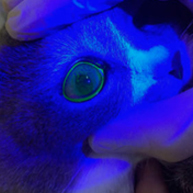
Рис. 6. Флуоресцеиновый тест при освещении с кобальтовым синим фильтром.
б) Тест Джонса
Специальный офтальмологический тест, применяемый для оценки проходимости, стеноза, атрезии носослезного канала. При проведении данного теста в конъюнктивальный мешок вносят офтальмологический краситель и оценивают его прохождение, о чем свидетельствует окраска носа у животного. Данное исследование играет важную роль при патологиях слезоотводящих путей, дакриоциститах. Эта диагностика применяется у всех видов животных: собаки, кошки, грызуны, птицы и др. Основными показаниями к данному тесту являются дакриоциститы, эпифора (слезотечение), конъюнктивиты, блефариты, покраснения.
Различают:
Тест Джонс 1 – оценка проходимости красителя за промежуток времени естественным путем со слезой;
и Тест Джонс 2 – определение стеноза канала, при этом краситель вносится через глазную канюлю под давлением.
3. Промывание системы слезовыделения
В полость конъюнктивы закапывают несколько капель местного анестетика. Промывание осуществляется изотоническим раствором хлорида натрия посредством металлической канюли и шприца объемом 5-10 мл. Интерпретация результатов.
- При нормальной проходимости каналов даже от легкого нажатия на поршень шприца жидкость свободно изливается из носа.
- При вытекании жидкости из отверстия того же слезного канала, в который введена канюля, диагностируется стеноз внутреннего отдела канала.
- Если жидкость мгновенно вытекает из противоположной слезной точки, это говорит о стенозе (сращении) устьев слезных каналов или о стенозе носослезного протока.
- Если жидкость начинает вытекать из противоположной слезной точки, спустя несколько секунд, или при повышении давления на поршень шприца, это свидетельствует о стенозе носослезного протока. При этом в промывной жидкости может отмечаться примесь крови или гноя.
Если жидкость появляется из носа при значительном усилении давления на поршень шприца, можно говорить о неполном заращении (стенозе) носослезного протока.
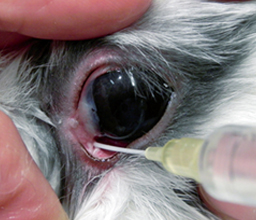
Рис. 7. Промывание слезных канальцев.
4. Бужирование системы слезовыделения
Бужирование проводится при подозрении на непроходимость системы слезовыделения (верхняя и нижняя слезные точки, слезный мешок, носослезный канал), при атрезии или рубцовом перерождении слезных точек, дакриоцистите, инородных телах в системе слезовыделения.
При отсутствии нормального тока жидкости производится введение проводника следующим путем: нижняя слезная точка - слезный мешок - носослезный ход – ноздря, или верхняя слезная точка - слезный мешок - носослезный ход - ноздря. Одновременно проводится расширение или реконструкция слезных точек в случае их малого калибра или отсутствия таковых.
Процедура проводится под легкой общей анестезией.
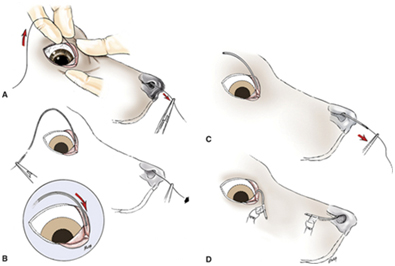
Рис. 8. Бужирование системы слезовыделения.
Терапевтический курс лечения включает:
- антибактериальные капли (тобрекс, ципролет и т. д.);
- противомикробные мази (эритромициновая, тетрациклиновая и т. д.);
- системную антибактериальную терапию (цефалоспорины, аминогликозиды, пенициллины).
Непроходимость НСК вызывает хронические конъюнктивиты, язвенные блефариты, требующие периодической антимикробной и противовоспалительной терапии. Если стеноз связан со срастанием или закупоркой носослезного канала, то возможно проведение хирургического бужирования канала с последующей гигиенической обработкой глаз.

Практически 6% всех заболеваний глаз приходится на болезни слезных органов. К приобретенным их патологиям принято относить нарушения секреции слезных желез, воспаления и опухоли. Состояниями, требующими неотложного вмешательства, считают острые воспалительные процессы слезопродуцирующих органов и слезоотводящих путей.
Дакриоаденит
Острый дакриоаденит представляет собой воспалительный процесс слезной железы. Он возникает, как осложнение общих инфекционных заболеваний (грипп, ангина, скарлатина, пневмония, эпидемический паротит, брюшной тиф и пр.).
Обычно острый дакриоаденит – состояние одностороннее, хотя встречаются и двусторонние поражения. Процесс начинается остро с возникновения отека и покраснения кожи верхнего века. Наружный угол его вследствие отека опускается и глазная щель приобретает S-образную форму. Отек становится причиной смещения глазного яблока книзу и кнутри, а также ограничения его подвижности кверху и кнаружи. Из-за смещения глазного яблока может возникнуть диплопия. В области проекции пальпебральной зоны слезной железы видна гиперемированная, отечная конъюнктива, что выявляется при легком оттягивании верхнего века. При пальпации наружный отдел верхнего века резко болезнен. Возможно общее недомогание, повышение температуры, головная боль.
Лечение дакриоаденита проводится в стационаре. Назначают сухое тепло – УВЧ и облучение пораженной области ультрафиолетовыми лучами.
Проводят медикаментозную терапию противовоспалительными и антимикробными препаратами: растворами глюкокортикостероидов (дексаметазон); растворами нестероидных противовоспалительных средств (диклофенака натрия, диклоф, индоколлир); растворами антисептиков, антибиотиков и сульфаниламинов (витабакт, мирамистин, сульфацил-натрия, левомицетин). На ночь закладывают антимикробные мази: тетрациклиновую, эритромициновую, хлорамфеникол.
В случае возникновения абсцесса, его вскрывают со стороны кожи века вдоль края над местом наибольшей флюктуации. После вскрытия, устанавливают дренажи с раствором хлорида натрия. Назначают промывания растворами антисептиков (диоксидина, фурацилина, перекиси водорода). В дальнейшем для лучшей регенерации смазывают очистившуюся рану метилурациловой мазью или левомиколем.
Каналикулит
Каналикулитом называют воспаление слезных канальцев. Заболевание возникает из-за воспалительных процессов в области век, конъюнктивы или слезного мешка. Возбудителями каналикулита становятся гноеродные бактерии, вирусы и патогенные грибы. Хронический каналикулит развивается в случае острого воспалительного процесса в слезных канальцах или на конъюнктиве при отсутствии антибактериальной терапии. Причиной заболевания, также могут быть поражения хламидиями при трахоме, туберкулез, сифилисе.

Больные при этом отмечают слезостояние и слезотечение. Слой эпидермиса в области канальцев отечен, гиперемирован, с болезненностью при пальпации. Слезные точки расширены, отечны и гиперемированы. При надавливании на них может появляться слизисто-гнойное либо крошкообразное (при грибковой инфекции) отделяемое.
Лечение каналикулита начинают с удаления содержимого слезных канальцев. Его проводят путем надавливания и последующего промывания конъюнктивальной полости антисептическими растворами (фурацилина, перманганата калия).
При бактериальной инфекции назначают растворы антибиотиков (фторхинолонов), сульфаниламидов, антисептиков, которые закапывают в конъюнктивальный мешок. На ночь за веко закладывают антибактериальные мази.
В случае каналикулита, вызванного патогенными грибами, назначают инстилляции амфотерицина, а также раствора нистатина. На ночь закладывают мази с противогрибковыми веществами (нистатин).
При вирусных каналикулитах назначают растворы антиметаболитов, а также препараты интерферона и интерфероногенов (иоддезоксиуридин, Офтан-ИДУ, полудан, Актипол). Применяют противовирусные препараты (мазь ацикловир, Зовиракс). Также рекомендуется использование оксалиновой, флореналевой или теброфеновой мази на ночь.
В тяжелых случаях прибегают к рассечению слезного канальца и удалению содержимое с обработкой раны в последующем спиртовым раствором йода.
При стенозе, слезоотводящие протоки промывают раствором коллализина.
Дакриоцистит
Дакриоцистититом называют воспаление слезного мешка. Заболевание может протекать как в острой, так и в хронической формах. К хроническим формам дакриоцистита относится простая и эктатический катаральная, эмпиема и флегмона слезного мешка, а также стенозирующий дакриоцистит. Вместе с тем, принято выделять дакриоцистит новорожденных, который может проявляться в простой, эктатически катаральной, гнойной и флегманозной формах.
Острый дакриоцистит, как правило, является обострением хронического дакриоцистита и проявляется гнойным воспалением стенок слезного мешка. В случае вовлечения в процесс воспаления окружающей клетчатки, возможно формирование флегмоны слезного мешка.
Возникновение дакриоцистита обусловлено стенозом носослезного канала, когда в слезном мешке происходит застой слезной жидкости. Это способствует размножению внутри патогенной (чаще стафилококковой и стрептококковой) флоры. Причиной нарушения оттока слезы становится воспаление слизистой носослезного канала, обычно переходящее со слизистой носа. У новорожденных заболевание возникает из-за атрезии (заращения) в носослезном протоке выходного отверстия.

При остром дакриоцистите пациенты отмечают слезотечение, отек, покраснение и острую болезненность внутреннего угла глаза. Осмотр и пальпация слезного мешка, а также прилегающих областей носа и щеки, выявляет отечность и покраснение тканей, их плотность и болезненность. При отеке век, наблюдается сужение глазной щели. В начале заболевания, из слезных точек возможно выделение гноя при надавливании на слезный мешок, канальцевая проба положительная. Нередки: повышение температуры тела, общая слабость и головная боль. Спустя несколько дней происходит размягчение инфильтрата, появляется флюктуация. Как правило, сформировавшийся абсцесс вскрывается самопроизвольно.
Дакриоцистит новорожденных проявляется выделением из слезных точек слизи и гноя, канальцевая проба положительная, а носовая - отрицательная. Промывание слезных путей выявляет непроходимость жидкости в полость носа. Возможно осложнение заболевания, развивающееся как флегмонозный острый дакриоцистит.
Лечение острого дакриоцистита необходимо проводить только в стационаре. В качестве противовоспалительной терапии назначают инъекции антибиотиков и НПВС. До момента флюктуации применяют УВЧ-терапию. Растворы антибиотиков фторхинолонов (ципролоксацин, офлоксацин и пр.), также назначают и конъюнктвально.
При флюктуации, флегмону вскрывают и ставят дренаж с раствором хлорида натрия. Некоторое время раневую поверхность промывают растворами антисептиков. Затем назначают препараты для активации регенерации тканей (метилурациловая мазь, левомеколь).
Дакриоцистит новорожденных начинают лечить толчкообразным массажем слезного мешка сверху вниз. После него, конъктивально закапывают растворы антисептиков. Если эффект отсутствует, выполняют пассивное промывание слезоотводящих путей растворами антисептиков или зондирование слезного канальца боуменовским зондом.
Лечение хронического дакриоцистита – хирургическое, для чего выполняют дакриоцисториностомию (создают новый путь оттока слезы). В послеоперационном периоде системно и местно назначают антибиотики и НПВС.

Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Наши врачи, которые решат Ваши проблемы со зрением:

Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.

Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.

Врач ретинолог, пециалист по сетчатке глаза, проводит диагностику и лазерное лечение заболеваний сетчатки (дистрофий, разрывов, кровоизлияний).
Уточнить стоимость той или иной процедуры, записаться на прием в "Московскую Глазную Клинику" Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Острый гнойный дакриоцистит, или флегмона слезного мешка, - это гнойное воспаление слезного мешка и жировой клетчатки, которая его окружает. Гнойный дакриоцистит может развиться и без предшествующего хронического воспаления слезоотводящих путей при проникновении инфекции из очага воспаления на слизистой оболочке носа или в околоносовых пазухах.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины дакриоцистита
В этиопатогенезе дакриоцистита играют роль многие факторы: профессиональные вредности, резкие колебания температуры окружающего воздуха, заболевания носа и придаточных пазух, травмы, снижение иммунитета, вирулентность микрофлоры, сахарный диабет и т. д. Закупорка носослезного протока чаше всего возникает в результате воспаления его слизистой оболочки при ринитах. Иногда причиной нарушения проходимости носослезного протока бывает его повреждение при травме, нередко хирургической (при пункции гайморовых пазух, гайморотомии). Однако большинство авторов считают основной причиной развития дакриоциститов наличие патологических процессов в носовой полости и его придаточных пазухах.

[7], [8], [9], [10]
Симптомы острого дакриоцистита
При флегмоне слезного мешка в районе внутреннего угла глазной щели и на соответствующей стороне носа или щеки появляются краснота кожи и плотная резко болезненная припухлость. Веки становятся отечными, глазная щель сужается или глаз закрывается полностью. Распространение воспалительного процесса на окружающую мешок клетчатку сопровождается бурной общей реакцией организма (повышение температуры, нарушение общего состояния, слабость и т. п.).
Симптомы хронического гнойного дакриоцистита
Хроническое воспаление слезного мешка (хронический дакриоцистит) развивается чаще в результате нарушения проходимости носослезного протока. Задержка слезы в мешке приводит к появлению в нем микроорганизмов, чаще стафилококков и пневмококков. Образуется гнойный экссудат. Больные жалуются на слезотечение и гнойное отделяемое. Конъюнктива век, полулунная складка и слезное мясцо покрасневшие. Отмечается припухлость области слезного мешка, при надавливании на которую из слезных точек выделяется слизисто-гнойное или гнойное содержимое. Постоянное слезотечение и гнойное выделение из слезного мешка в конъюнктивальную полость являются не только болезнью "дискомфорта", но и фактором, который снижает трудоспособность. Они ограничивают выполнение ряда профессий (токари, ювелиры, хирургические профессии, водители транспорта, люди, которые работают с компьютерами, артисты, спортсмены и т. д.).
Хроническому дакриоциститу подвержены чаще люди среднего возраста. У женщин дакриоцистит встречается чаще, чем у мужчин. Слезотечение часто усиливается на открытом воздухе, чаще всего при морозе и ветре, ярком свете
Что беспокоит?
Осложнения
Дакриоциститы часто приводят к тяжелым осложнениям и инвалидности. Даже малейший дефект эпителия в роговице при попадании соринки может стать входными воротами для кокковой флоры из застойного содержимого слезного мешка. Возникает ползучая язва роговицы, приводящая к стойкому нарушению зрения. Тяжелые осложнения могут возникнуть и в том случае, если гнойный дакриоцистит остается нераспознанным перед полостной операцией на глазном яблоке.

[11], [12], [13]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение острого дакриоцистита
В разгар воспаления назначают антибиотики, сульфаниламиды, обезболивающие и жаропонижающие препараты. Постепенно инфильтрат становится мягче, формируется абсцесс. Флюктуирующий абсцесс вскрывают и гнойную полость дренируют. Абсцесс может вскрыться самостоятельно, после чего воспаление постепенно стихает. Иногда на месте вскрывшегося гнойника остается незаживающий свищ, из которого выделяются гной и слеза. После перенесенного острого дакриоцистита появляется тенденция к повторным вспышкам флегмонозного воспалительного процесса. Чтобы этого не допустить, в спокойном периоде выполняют радикальное оперативное вмешательство - дакриоцисториностомию.
Лечение хронического дакриоцистита
В настоящее время хронический дакриоцистит лечат в основном хирургическими методами: выполняется радикальная операция - дакриоцисториностомия, с помощью которой восстанавливают слезоотведение в носовую полость. Суть дакрицисториностомии состоит в создании соустья между слезным мешком иполостью носа. Операцию выполняют с наружным или внутриносовым доступом.
Принцип наружной операции был предложен в 1904 г. ринологом Тоти, позднее она совершенствовалась.
Дюпюи-Дютан и другие авторы производят дакриоцисториностомию под местной инфильтрационной анестезией. Выполняют разрез мягких тканей до кости длиной 2,5 см, отступив от места прикрепления внутренней связки век в сторону носа 2-3 мм. Распатором раздвигают мягкие ткани, разрезают надкостницу, отслаивают ее вместе со слезным мешком от кости боковой стенки носа и слезной ямки до носослезного канала и отодвигают кнаружи. Формируют костное окно размером 1,5 х 2 см при помощи механической, электрической или ультразвуковой фрезы. Разрезают в продольном направлении слизистую оболочку носа в костном "окне" и стенку слезного мешка, накладывают кетгутовые швы сначала на задние лоскуты слизистой оболочки носа и мешка, затем - на передние. Перед наложением передних швов в область соустья вводят дренаж в сторону полости носа. Края кожи сшивают шелковыми нитями. Накладывают асептическую давящую повязку. В нос вводят марлевый тампон. Первую перевязку производят через 2 дня. Швы снимают через 6-7 дней.
Эндоназальная дакриоцисторино-стомия по Весту с модификациями также выполняется под местной анестезией.
Для правильного ориентирования в положении слезного мешка медиальную стенку слезного мешка и слезную косточку прокалывают зондом, введенным через нижний слезный каналец. Конец зонда, который будет виден в носу, соответствует задне-нижнему углу слезной ямки. На боковой стенке носа, впереди средней носовой раковины, выкраивают соответственно проекции слезной ямки лоскут слизистой оболочки носа размером 1 х 1,5 см и удаляют его. В месте проекции слезного мешка удаляют костный фрагмент, площадь которого 1 х 1,5 см. Выпяченную зондом, введенным через слезный каналец, стенку слезного мешка рассекают в виде буквы "с" в пределах костного окна и используют для пластики соустья. При этом открывается выход для содержимого слезного мешка в носовую полость.
Оба способа (наружный и внутриносовой) обеспечивают высокий процент выздоровления (95-98 %). Они имеют как показания, так и ограничения.
Внутриносовые операции на слезном мешке отмечаются небольшой травматичностью, идеальной косметичностью, меньшим нарушением физиологии системы слезоотведения. Одномоментно с основной операцией можно устранить анатомические и патологические риногенные факторы. Такие операции успешно проводят в любой фазе флегмонозного дакриоцистита.
В последние годы разработаны эндоскопические методы лечения: эндоканаликулярная лазерная и внутриносовая хирургия с применением операционных микроскопов и мониторов.
При комбинированных нармушениях проходимости слезных канальцев и носослезного протока разработаны операции с наружным и внутриносовым подходом - каналикулориностомия с введением на длительный срок в слезоотводящие пути интубационных материалов - трубок, нитей и т. д.
При полном разрушении или облитерации слезоотводящих путей выполняют лакориностомию - создание нового слезоотводящего пути из слезного озера в полость носа с помощью лакопротеза из силикона или пластмассы, который вводят на длительный срок. После эпителизации стенок лакостомы протез удаляют

Дакриоцистит — это воспалительное или гнойно-воспалительное поражение слезного мешка. Слезный проток, который выводит секрет из слезного мешка на слизистую оболочку глаза достаточно тонок. Если по какой-либо причине возникает препятствие выведению секрета, в слезной железе возникают застойные явления.
Стеноз или закупорка (полная или частичная) протока ведет к развитию воспалительных процессов. В местах застоя возникает отек, покраснение и формируется благоприятная среда для размножения болезнетворных микроорганизмов.
Лечит это заболевание врач-офтальмолог, в некоторых случаях пациенту требуется консультация ЛОР-врача.
Виды дакриоцистита
По остроте протекания процесса дакриоцистит можно подразделить на 2 вида:
- Острый дакриоцистит. Возникает при полной закупорке слезного канальца и попадании болезнетворных микроорганизмов внутрь, может сопровождаться гнойными процессами и высокой температурой.
- Хронический дакриоцистит. Возникает при частичной или неполной закупорке канала, а также при патологии строения слезовыводящих путей. Имеет более смазанную симптоматику, часто ограничивающуюся отеками и дискомфортом без резких болевых ощущений. Хроническая форма, несмотря на менее выраженные болевые ощущения, может быть опаснее острой, так как высока вероятность осложнений.
По механизмам возникновения дакриоцистит подразделяют на следующие разновидности:
- вирусный – возникает в результате попадания в проток патогенных вирусов;
- бактериальный – при застойных явлениях в слезном мешке он становится уязвим для бактерий;
- хламидийный (паразитарный) – скопления хламидий или других одноклеточных паразитарных организмов могут вызывать закупорку;
- травматический – при травматическом поражении может быть поврежден носослезный проток, либо отёки после травмы приводят к его пережиманию;
- аллергический – отеки при аллергии также могут пережимать слезный канал;
- врожденный – у новорожденного может быть забит или недостаточно открыт слезный канал.
Болезни более подвержены женщины. Это связано, во-первых, с более миниатюрным строением протоков. А во-вторых, с попаданием в них декоративной косметики, что вызывает закупорку и аллергические отёки.
Дакриоцистит у новорожденных детей
При внутриутробном развитии у плода носослезный канал закрыт специальной мембраной, которая прорывается при родах или незадолго до рождения рассасывается сама. У некоторых младенцев мембрана сохраняется с одной или обеих сторон после рождения, что приводит к затруднению слезоотделения и воспалению слезного мешка.
Причины заболевания

Для новорожденных и младенцев частыми факторами развития болезни являются:
- слишком узкий носослезный канал;
- частичное срастание слезно-носового канала или сохранение в нем мембраны;
- нерассосавшиеся после внутриутробного развития пробочки;
- полное зарастание протока (встречается крайне редко).
У взрослых самыми частыми причинами даркиоцистита являются:
- заболевания носоглотки, такие как синусит, гайморит, полипоз носа, аллергический или простудный ринит;
- травмы носа, которые приводят к разрыву канала или же закупорке вследствии давления на него травматических отеков;
- травмы век, приводящие к закупорке вывода секрета слезных желез;
- попадание в проток инородных тел (песка, пыли, остатков косметики);
- вирусные или бактериальные инфекции могут быть как причиной закупорки так и её следствием;
- инфекционные поражения кожи около глаз;
- переохлаждение, приводящее к загустеванию слезного секрета и закупорке канала;
- длительное воздействие высоких температур и сухости, что приводит к пересыханию и закупорке канала.
Воздействие некоторых факторов риска постоянно может привести к возникновению хронического дакриоцистита. Возможно влияние внешних факторов, таких как работа во вредных условиях. Особенности строения слезовыводящих путей также могут быть причиной частичной закупорки и возникновения хронического дакриоцистита.
Группа риска
Дакриоцистит достаточно распространенное заболевание, которое и может возникнуть у любого человека. Тем не менее для некоторых групп населения риск выше.
К ним относятся люди:
- склонные к аллергическим реакциям, особенно во время «сезонных аллергий»;
- с хроническим снижением иммунитета, в том числе в осенне-зимний период;
- больные сахарным диабетом;
- имеющие хронические заболевания носа или офтальмологические заболевания;
- работающие на вредных или пыльных производствах;
- женщины, злоупотребляющие декоративной косметикой.
Симптомы дакриоцистита
Острая гнойная форма заболевания сопровождается следующими симптомами:
- Отечность века и вокруг глаза, сужение глазной щели. Глаз выглядит полузакрытым.
- Воспалительная опухоль в районе слезного мешка, которая может быть очень болезненной и твердой.
- Болевые ощущения в области глаза и его орбиты.
- Повышенная температура, интоксикация организма.
- Абсцесс, который обычно вскрывается наружу с вытеканием гнойного содержимого.
При острой форме симптоматика выражена, как визуально так и по ощущениям.
Хроническая форма заболевания имеет более смазанную симптоматику:
- обильное слезовыделение;
- отек века выражен не так сильно, как в острой форме;
- опухоль слезного мешка присутствует, но не столь выражена.
Несмотря на менее болезненное протекание хроническая форма даже более опасна своими последствиями для глаза. Хроническое нарушение здорового слезовыделения приводит к воспалительному поражению конъюнктивы (слизистой оболочки глаза). Симптоматика хронического дакриоцистита может быть похожа на конъюнктивит. Но дакриоцистит поражает обычно один глаз, а конъюнктивит сразу оба.
У новорожденных дакриоцистит проявляется как:
- постоянное слезоотделение;
- припухлость век;
- гнойные выделения из глаз вместо слез.
Для младенцев это очень опасно, так как могут возникнуть осложнения как для глаз и носоглотки, так и для мозга.
Осложнения
Игнорирование симптомов и откладывание лечения может привести к достаточно серьезным осложнениям:
- формируется обширный абсцесс, который может перейти во флегмону;
- нарушается зрительная функция глаза в результате пересыхания конъюктивы и гнойных выделений из слезных протоков;
- гнойные воспалительные процессы в глазу угрожают опасными для мозга осложнениями – вплоть до менингита и энцефалита;
Многие люди не любят обращаться к врачам. Но дакриоцистит, не та болезнь, которая «рассосется сама». Её последствия могут быть достаточно пагубными, пациентам следует быть осторожными и добросовестно выполнять рекомендации лечащего врача, чтобы избежать осложнений.
Диагностика
Для профильного специалиста (офтальмолога) постановка диагноза не является проблемой, так как большинство признаков заметны визуально. Но для уточнения диагноза, определения причин и подбора лечения проводятся дополнительные исследования:
- определяется проходимость слезных путей – в глаз вводится красящее вещество, которое при проходимости попадает в носовую полость;
- зондирование носослезного канала, чтобы оценить степень его поражения;
- проведение биомикроскопии глаза;
- инстилляционная (флюоресцеиновая) проба;
- цветовая проба Веста;
- пассивная носослезная проба;
- микробиологическое исследование – посев выделений из слезного канала;
- рентгенологическое исследование с использованием специальных веществ, вводимых в носослезный канал;
- исследование носа и его пазух;
Врач может назначить при необходимости один или несколько дополнительных методов исследования.
При диагностике важно не только установить факт заболевания, но также определить причины и подобрать максимально эффективные методы лечения.
Лечение дакриоцистита

Для устранения заболевания, а также профилактики осложнений проводится комплексное лечение, которое включает в себя:
- приём внутрь антибактериальных и иммуностимулирующих препаратов;
- препараты местного применения, преимущественно в виде мазей, эмульсий;
- физиотерапевтическое воздействие – лампы УВЧ, прогревание;
- специальный массаж, который проводится до 5-7 раз в день, для открытия слезного протока и выведения содержимого слезного мешка;
- вскрытие абсцесса, промывание и обработка антисептическими средствами;
- формирование нового канала при необходимости, в случае если сам не восстановился.
В случае хронического дакриоцистита возможно применение хирургического метода – расширение протока и формирование носослезного канала. Если причиной возникновения хронической формы служит деформация новой полости в результате травмы, требуется помощь челюстно-лицевого хирурга.
Для лечения новорожденных и младенцев применяют следующие методы:
- зондирование носослезного канала — применяется в случае, если пренатальная мембрана сама не рассосалась;
- промывание глаз специальными растворами;
- массаж для выдавливания содержимого из носослезных каналов. Зачастую массаж эффективно убирает мембрану, мешающую оттоку слез;
Если не помогли консервативные методы после трехмесячного возраста возможно хирургическое вмешательство для открытия носослезного канала.
Очень важно при дакриоцистите исключить механическое раздражение глазного яблока. Если пациент имеет проблемы со зрением и носит контактные линзы необходимо на время лечения от них отказаться и пользоваться очками. Контактные линзы раздражают и без того поврежденную слизистую оболочку глаза, что может привести к гнойному процессу на конъюнктиве и травмированию.
Профилактика
Для того, чтобы исключить из своей жизни вероятность дакриоцистита следует соблюдать следующие условия:
- вовремя и до конца излечивать заболевания носовой полости и придаточных пазух носа, такие как гаймориты, риниты или полипоз носа;
- избегать травматического воздействия на носовую область и глаза;
- в случае травм обращаться к врачу, чтобы устранить последствия;
- избегать вредных условий, таких как пыльные помещения или воздействия вредных веществ;
- при работе во вредных условиях (стройка, химическое производство) использовать средства защиты – специальные очки и респираторы;
- избегать крайних температур (переохлаждения или сухого жара) на длительное время;
Для того, чтобы избежать развития заболевания, при обнаружении у себя одного или нескольких симптомов следует обязательно обратиться к врачу.
Читайте также:

