Дивертикул у кота как лечить
Опубликовано: 14.05.2024
г. Балаково, ул. Трнавская, д 4. тел. +7-987-356-69-05
Вы здесь
Описание и причины
Дивертикул пищевода – мешкообразное расширение пищевода, ведущее к формированию кармана органа, в котором скапливается пища. Выделяют два типа дивертикула пищевода – пульсионный и тракционный, а также две формы – врожденную и приобретенную. Пульсионный (истинный) дивертикул пищевода – грыжеобразование слизистой оболочки через мышечный слой, данный вид дивертикула развивается при повышение внутрипросветного давления либо по причине локального нарушения перистальтики, либо при сохраненной перистальтике на фоне обструкции пищевода. Тракционный (ложный) дивертикул пищевода – развивается при сращении наружной стенки пищевода с окружающими тканями, при этом, на место сращения воздействуют силы снаружи ведущие к изменению формы и/или объема пищевода. Формирование дивертикула пищевода чаще отмечается в трех зонах – глоточно-пищеводной, среднегрудной и каудальной грудной.
Врожденный дивертикул пищевода отмечается крайне редко, предположительно развивается в результате слабости стенки пищевода, аномального отделения трахеи и пищевода в период эмбрионального развития или в результате эксцентрического формирования вакуолей в стенке пищеводе. Врожденная форма дивертикула чаще отмечается в дистальном отделе шейного пищевода краниально ко входу в грудную полость или дистальном отделе пищевода краниально к диафрагме.
Приобретенная форма дивертикула пищевода отмечается в большинстве случаев формирования дивертикула и, в большинстве случаев, это именно пульсионный тип дивертикула, чаще всего он локализуется краниально к диафрагме, но может развиться на любой участке непосредственно перед участком поражения пищевода. Пульсионный дивертикул может развиваться при множестве заболеваний пищевода, таких как тяжелый эзофагит, стриктура (стеноз) пищевода, инородное тело пищевода, аномалии сосудистого кольца, гиатальная грыжа и нейромышечные дисфункции. Стенка пульсионного дивертикула состоит только из эпителиального слоя и соединительной ткани, он формируется вторично к повышению внутриросветного (интралюминального) давления, скоплению пищи и воспалению пищевода.
Тракционный дивертикул пищевода – самый редкий его тип, формируется при формировании спаек наружной стенки пищевода с соседними органами, на фоне различных патологических процессов. Тракционный дивертикул может развиваться при различных воспалительных процессах в трахее, бронхах, лимфатических узлах и других тканях окружающих пищевод. В зоне формирования спайки прикладывается повышенное давление, которое либо расширяет пищевод, либо отклоняет его ось. Большинство тракционных дивертикулов пищевода развиваются в краниальном отделе грудной части пищевода и среднегрудной его части. Стенка тракционного дивертикула пищевода состоит из адвентиции, мышечного слоя, подслизистого и слизистого слоев.
Формирование дивертикула пищевода, вне зависимости от причины, ведет к нарушению прохождения пищи и ее удержанию, на фоне чего развивается эзофагит, который еще больше усугубляет течение дивертикула. При регургитации удерживаемой в дивертикуле пищи – может отмечаться развитие аспирационной пневмонии. При значительном истончении стенок дивертикула пищевода, может отмечаться их разрыв с последующим воспалением окружающих органов.
Клинические признаки
При дивертикуле пищевода собак и кошек отсутствует какая либо видовая, половая и возрастная предрасположенности, на вероятность его развития больше влияет предрасполагающее или первичное заболевание пищевода.
Выраженность клинических проявлений зависит от степени поражения, дивертикулы пищевода малых размеров могут быть асимптоматичными, при больших дивертикулах могут отмечаться различные клинические проявления. Дивертикул пищевода может вести к хронической задержке пищи, хроническому воспалению пищевода и разрыву стенки с последующим воспалением окружающих тканей а также к формированию пищеводно-бронхиальной фистулы. Поводом обращения в ветеринарную клинику обычно служит проявления как затруднения при приеме пищи (болезненность, отрыжка, регургитация), потеря веса, признаки грудной или абдоминальной боли и одышка с лихорадкой при развитии аспирационной пневмонии. При физикальном обследовании животного с дивертикулом пищевода – значимые изменения выявляются редко, в редких случаях, врач ветеринарной клиники может определить галитоз при значительном скоплении и брожении пищи в пищеводе а также уплотнение в шейном отделе пищевода при соответствующей локализации дивертикула.
При проведении обзорной радиографии в ветеринарной клинике, дивертикул определяется как наполненные газом или пищей массы в пищеводе. При контрастном исследовании хорошо определяется форма пищевода и непосредственная зона его расширения. Эзофагоскопия используется для подтверждения радиографического диагноза дивертикула и идентификации таких изменений как эзофагит, сриктура пищевода и других аномалий. Следует помнить, что у собак с генерализованным мегаэзофагусом, пищевод краниально к основанию сердца имеет большее расширение, а у брахицефалческих пород имеется петля добавочного пищевода точно краниальнее к основании сердца.
Диагноз и дифференциальный диагноз
Окончательный диагноз дивертикула пищевода устанавливается при проведении контрастного радиографического исследования пищевода, для подтверждения может быть применено эндоскопическое исследование. Список дифференциальных диагнозов включает такие заболевания как гиатальная грыжа, желудочно-пищеводная инвагинация, стриктура пищевода, новообразование пищевода, внепросветные массы, аномалии сосудистого кольца, инородное тело пищевода, эзофагит и мегаэзофагус.
Лечение и прогнозы
Важным этапом лечения дивертикула пищевода является выявление и устранение подлежащих причин. При наличии дивертикулов не значительного размера, может быть предпринята консервативная терапия в виде сбалансированного кормления мягкой пищей и кормлением с приподнятой головой. При наличии дивертикула пищевода сопровождающегося клиническими проявлениями (пр. регургитация и затруднения в приеме пище), он должен быть подвергнут хирургическому иссечению. Предпочтительно полное иссечение дивертикула пищевода (дивертикулэктомия), но при локализации в грудной клетке – данный вид операции не всегда возможен.
Прогноз при дивертикуле пищевода зависти от степени его тяжести, возможности коррекции как дивертикула так и подлежащих причин а также профессионализма ветеринарного хирурга. Вероятно сохранение нарушения моторики пищевода, даже после грамотно проведенной хирургической коррекции дефекта. В общем и целом, прогнозы на заболевание – осторожные.
Валерий Шубин, ветеринарный врач, г. Балаково.
У кошек непроходимость кишечника является состоянием, при котором частично или полностью нарушается продвижение кормовых масс по кишечнику. Данная патология не является самостоятельным заболеванием; это синдром, который достаточно часто встречается и в равной степени опасен для маленьких котят и для взрослых кошек.
Причины и типология
Затруднение или прекращение проходимости корма может быть вызвано нарушением двигательной функции, в частности это паралич, или механической функции кишечника.
Механическая непроходимость кишечника у кошек может быть обусловлена самыми разными факторами:
- закупорка кишечника инородным предметом – самая распространённая причина, так как кошки склонны к заглатыванию мелких предметов быта (нитки, иглы, тряпки, игрушки, собственная шерсть и так далее);
- новообразования в брюшной полости, либо непосредственно самой кишечной стенки;
- заворот или перекрут кишечника;
- инвагинация кишечника (то есть состояние, при котором одна часть кишки вворачивается внутрь другой её части);
- грыжи;
- абсцессы или гранулёмы;
- спаечная болезнь;
- врождённые аномалии, в частности дивертикул кишечника.
Симптомы непроходимости кишечника у кошек
При частичной непроходимости через препятствие проникает лишь часть содержимого кишечника, а при полной непроходимости продвижение кормовых масс прекращается. Поэтому одним из симптомов является малое количество каловых масс или полное их отсутствие. В обоих случаях на участке кишечника, где произошла закупорка, нарушается кровообращение, что может приводить к некрозу, то есть омертвению части кишки. Полная непроходимость характеризуется такими тяжёлыми клиническими проявлениями, как внезапный приступ рвоты, угнетение, анорексия, абдоминальная боль и коллапс. Такое состояние опасно для жизни животного, требуется срочное оперативное вмешательство.
Общее состояние кошки зависит от степени непроходимости (низкая, средняя, высокая), размера инородного тела и от длительности заболевания.
Различают следующие основные симптомы кишечной непроходимости кишечника у кошек:
- снижение аппетита, доходящее порой до полного отказа от корма;
- возникающая в большинстве случаев периодическая рвота;
- уменьшение количества каловых масс или полное их отсутствие;
- болезненные ощущения и увеличение объёма живота;
- ухудшение общего состояния.
Также отмечают обезвоживание организма в результате нарушенного всасывания воды и дисбаланса микрофлоры кишечника. При длительном голодании может наступить истощение, и вследствие этого понижается общая температура тела (менее 37?С), возникает общая слабость, возможно появление одышки. Если кошке в данном состоянии не оказать помощь, это может повлечь за собой гибель животного.
Поэтому в случае проявления вышеперечисленных клинических признаков следует незамедлительно обращаться к квалифицированному ветеринарному специалисту в ветеринарную клинику.
Также следует понимать, что каждый случай индивидуален, и не у всех кошек симптоматика ярко выражена. У некоторых животных кишечная непроходимость может проявляться лишь несколькими признаками из вышеперечисленных, поэтому следует быть внимательными к своим питомцам и обращать особое внимание даже на малозаметные изменения в их состоянии.
Диагностика непроходимости кишечника у кошек
В клинике следует подробно рассказать врачу обо всех замеченных Вами изменениях в состоянии кошки. Специалист тщательно обследует животное, может потребоваться сдать анализы крови и мочи, чтобы оценить состояние на момент обращения и исключения отравлений и инфекционных осложнений. С учётом общего состояния кошки врач назначает схему лечения.
Скорее всего, потребуется обзорная рентгенограмма брюшной полости животного. УЗИ кишечника в данной ситуации малоинформативно, но иногда можно увидеть косвенные признаки инородного предмета, а также оценить перистальтику.

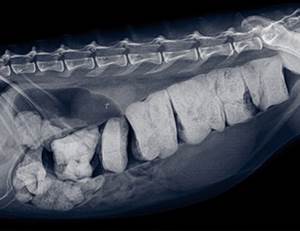
Рис.1. Проволока в прямой кишке кошки
Обзорная рентгенография часто не даёт достаточно информации, чтобы поставить диагноз (если только у животного нет рентгеноконтрастного инородного тела), но она помогает определить, какая часть желудочно-кишечного тракта поражена.
Следует помнить, что не все предметы можно увидеть на рентгеновском снимке. Рентгеноконтрастными являются иглы, скрепки, камни, стекло и так далее. А пластик, резина, нитки и другие подобные предметы можно выявить лишь с помощью рентгеноконтрастного вещества. В таком случае кошке скармливается контрастное вещество и делается серия снимков для отслеживания его прохождения по пищеварительному тракту через 15 минут, 30 минут, 2 часа, 6 часов после дачи контрастного вещества и далее по усмотрению ветеринарного врача.

Рис. 2. Шёлковая лента в тонком отделе кишечника кошки.
Но пальпация и рентгенография брюшной полости обычно позволяют поставить предположительный диагноз и дают основания для диагностической операции. Это может быть диагностические лапаротомия, лапароскопия, фиброгастродуоденоскопия (ФГДС), при этих исследованиях врач проводит более детальное обследование органов пищеварительной системы.
Лечение кишечной непроходимости у кошек
В результате установления причины можно судить о дальнейших действиях: либо проводят консервативное терапевтическое лечение больного животного, либо экстренное оперативное вмешательство с целью устранения причины закупорки просвета кишечника (при обнаружении инородного тела, грыжи, опухоли и т.п.).
Также хирургическое вмешательство необходимо, если симптомы не исчезают или усиливаются, а также, если отмечаются признаки перитонита.
Во всех случаях следует уделить особое внимание стабилизации животного и восстановлению водно-электролитного баланса после операции.
Ваши действия при подозрении непроходимости кишечника у кошки
Если Вы заметили симптоматику кишечной непроходимости у своего питомца или допускаете, что кошка могла проглотить какие-либо инородные предметы, немедленно обратитесь за помощью в ветеринарную клинику!
Не стоит насильно кормить или поить кошку, так как это может вызвать рвоту. Не стоит давать противорвотных препаратов, которые не оказывают лечебного эффекта. Слабительные и усиливающие перистальтику кишечника препараты в ряде случаев могут быть противопоказаны, так как их действие может привести к разрыву кишок.
Не всегда клинические признаки могут быть яркими, поэтому к квалифицированному специалисту в клинику необходимо обратиться как можно скорее, поскольку в условиях клиники есть всё необходимое оборудование для скорейшей постановки диагноза.
Профилактика непроходимости кишечника у кошек
В подавляющем большинстве случаев кишечная непроходимость у кошек развивается в результате проглатывания инородных объектов. Будьте внимательны к своему домашнему питомцу, не оставляйте в свободном доступе мелкие бытовые предметы, детские игрушки.
Клинический случай лечения непроходимости кишечника у кота
Кот Изюм поступил в ветеринарный центр Прайд с жалобами на многократную рвоту с примесью крови и отказ от корма на протяжении трёх дней.
На осмотре у ветеринарного врача-терапевта Васильевой А. М. была выявлена нитка под языком. После проведения рентген диагностики с контрастом был поставлен диагноз – непроходимость кишечника. Хирургом Мамедкулиевым А. К. было проведено хирургическое вмешательство и нитка была полностью извлечена.
На данный момент состояние Изюма отличное, он проходит курс лечения дома.
(с) Ветеринарный центр лечения и реабилитации животных "Зоостатус".
Варшавское шоссе, 125 стр.1.


Запор – редкая или затрудненная эвакуация каловых масс – обычная проблема у кошек. Запор может быть острым или хроническим. Частая первопричина – обезвоживание, и она легко устраняется поддерживающим введением жидкости, оральными, пищевыми или парентеральными средствами. Стойкий запор (обстипация) – тяжелый запор, который не поддается лечению. Стойкий запор подразумевает постоянную потерю возможности дефекации. Если обстипация приводит к расширению или гипертрофии толстой кишки, то такое состояние называется мегаколон.
Расширенный мегаколон – терминальная стадии идиопатической дисфункции толстой кишки. Результатом болезни является диффузное расширение толстой кишки и снижение перистальтики.
Гипертрофический мегаколон – результат неправильного сращения перелома таза и стеноза тазового канала или другого состояния (включая полипы или инородное тело), которое препятствует прохождению каловых масс. Закупорка толстой кишки – накопление затвердевшего кала в области таза – и является последствием запора, стойкого запора или мегаколона.
Доктор Роберт Уошэбо и его команда исследовали мегаколон у кошек, и результаты их работы подтверждают, что основополагающей проблемой при мегаколоне является нарушение беспрерывного функционирования кишечника.
Распространение
Запор, стойкий запор и мегаколон могут появится у кошек любого возраста, породы и пола, однако кошки средних лет (5,8 лет), домашние гладкошерстные (е) мужского пола (70%), больше подвержены риску.
Признаки мегаколона у кошек

Кошек приносят к ветеринару, когда хозяева начинают замечать затрудненную, болезненную дефекацию или ее полное отсутствие. Кошки могут ходить в туалет мимо лотка, могут подолгу пытаться сходить в туалет, или многократно возвращаться к лотку, чтобы повторить безуспешную попытку дефекации. Может наблюдаться выделение слизи или крови, что является признаками воспаления, а также приступы диареи. От напряжения может возникнуть рвота. Потеря аппетита, потеря веса, летаргия и обезвоживание становятся особенностями этого состояния. Расширенному мегаколону предшествуют повторные эпизоды запора и стойкого запора. У кошки с гипертрофическим мегаколоном может быть в прошлом травма, которая привела к перелому таза.
Диагностика
Ущемление и расширение толстой кишки встречается во всех случаях мегаколона. Может потребоваться рентген, так как бывает трудно дифференцировать эту патологию от неоплазии. У кошек с вегетативной дистонией будут признаки других нарушений, таких как недержание мочи, регургитация, мидриаз, выпадение третьего века и брадикардиия. Ректальное обследование под седацией или анестезией должно быть выполнено у всех кошек, чтобы исключить перелом таза и его неправильное сращение, дивертикул прямой кишки, перинеальную грыжу, аноректальную стриктуру, инородное тело, неоплазию или полипы. Неврологическое обследование также необходимо, чтобы обнаружить любые неврологические причины запора, включая травму тазового нерва, повреждение спинного мозга или деформации спинного мозга Мэнкских кошек.
Дифференциальная диагностика причин запора у кошек:
- Нейромышечная дисфункция.
- Заболевание спинного мозга – стеноз,синдром “конского хвоста”, деформация спинного мозга Мэнских кошек.
- Нарушения функционирования тазового или подчревного нерва – травматическое повреждение, неоплазия, вегетативная дистония.
- Нейропатия подслизистого сплетения Мэйсснера или сплетения Ауэрбаха – вегетативная дистония, старение.
- Гладкая мускулатура толстого кишечника – идиопатический мегаколон, старение.
- Механическая обструкция.
- Внутрипросветная – инородное тело (кости, растительный материал, волосы), неоплазия, дивертикул прямой кишки, перинеальная грыжа, аноректальные стриктуры.
- Интрамуральная – неоплазия.
- Экстрамуральная – переломы таза, неоплазия, заболевания простаты.
- Воспаление.
- Перианальный свищ, практит, абсцесс анальных инусов, аноректальные инородные тела, перианальные укусы.
- Метаболический и эндокринный.
- Метаболический – обезвоживание, гипокалиемия, гиперкальцемия.
- Эндокринный – гипотиреоз, ожирение, пищевой вторичный гиперпаратиреоз.
- Фармакологический.
- Агонисты опиоидных рецепторов, холинергические антагонисты, мочегонные препараты, сульфат бария, фентиазины.
- Внешняя среда и поведение.
- Загрязненный лоток, вялость, госпитализация, изменения в окружающей среде.
Биохимия сыворотки и полный анализ крови обычно нормальны, однако эти анализы следует сделать, чтобы выявить кошек с электролитными нарушениями (гипокалиемия, гиперкальцемия, обезвоживание). У котят с запором и подозрением на гипотиреоз необходимо проверить уровень T4.
Необходимо выполнить рентгенографию брюшной полости. Рентгенограммы помогут выявить предрасполагающие факторы, такие как перелом таза, внепросветное образование, инородное тело и патологии спинного мозга. Ущемление отделов толстого кишечника, само по себе, не подразумевает необратимого мегаколона.
Клизмы с барием, колоноскопия и ультразвук могут дополнительно использоваться для диагностики проблемы. Анализ ликвора требуется у кошек с неврологическими проблемами.
Лечение

Есть пять компонентов правильного клинического ухода за пациентами с мегаколоном.
- Достижение и поддержание оптимальной гидратации.
- Удаление уплотненного кала.
- Пищевые волокна.
- Слабительная терапия.
- Прокинетические средства, воздействующие на толстый кишечник.
1. Пока присутствует клеточное обезвоживание, будет существовать потребность к ресорбированию воды из тракта. Таким образом необходима системная гидратация. Это может быть достигнуто с помощью парентерального введения жидкости, включая регулярное подкожное введение растворов жидкостей хозяевами, питания консервами, добавления воды или бульона к еде или использования фонтанов с водой в домашних условиях. Добавления волокон к диете нужно избегать, пока не достигнута необходимая гидратация.
2. Удаление уплотненного кала требуется, чтобы уменьшать токсическое и воспалительное воздействие на стенки кишечника. При легком запоре допустимо использование педиатрических суппозиториев. Они содержат сульфосукцинат диоктила натрия, глицерин или бисакодил.
Клизмы – другой способ смягчить стул. Растворы, которые могут использоваться, включают теплую водопроводную воду, сульфосукцинат диоктила натрия ( мл/кошку), минеральное масло ( мл/кошку) или лактулозу ( мл/кошку). Содержимое клизмы должно медленно вводиться в кишечник через хорошо смазанный резиновый катетер. Минеральное масло и сульфосукцинат диоктила натрия не должны применяться вместе. Клизмы с фосфатом натрия противопоказаны, потому что они могут привести к опасным для жизни электролитным нарушениям (гипернатриемия, гиперфосфатемия и гипокальцемия) у кошек. Применения мыла с гексахлорофеном также нужно избегать потенциальной нейротоксичности. Наконец, клизмы, сделанные слишком быстро, могут вызвать рвоту, представлять угрозу перфорации кишечника и не дать достаточно времени для смягчения каловых масс.
В сложных случаях может потребоваться ручное извлечение кала . Можно использовать вливание воды в толстую кишку, массаж брюшной стенки и аккуратное использование корнцанга, чтобы измельчить фекальную массу. Манипуляции необходимо проводить аккуратно, чтобы исключить перфорацию. Эти процедуры требуют седации.
3. Пищевые волокна действуют как формирующее каловые массы легкое слабительное средство. Нерастворимые (плохо поддающийся ферментации) волокона, такие, как отруби пшеницы, подорожник и тыква, улучшают моторику кишечника, за счет расширения просвета кишечника, увеличения содержания жидкости в кишечнике, связывания токсинов (таких, как желчные кислоты, аммиак), ускорения прохождения пищи, что снижает контакт слизистой кишечника с токсинами и делает дефекацию более частой.
Растворимые (хорошо поддающиеся ферментации) волокна (овсяные отруби, пектин, пульпа свеклы, овощи) хорошо перевариваются бактериями и создают большое количество жирных кислот с короткими цепочками, которые полезны для здоровья кишечника, но они не подходят как легкие слабительные средства их низкой способности увеличивать массу кала и связывать токсины.

4. Слабительные средства подразделяются на смягчающие, смазывающие, гиперосмотические и стимулирующие, в зависимости от их метода действия.
Смягчающие слабительные средства – анионные детергенты, которые увеличивают смешиваемость воды и жиров в пище, улучшая поглощение жиров и уменьшая поглощение воды. Примером являются сульфосукцинат диоктила натрия и сульфокцинат диоктила кальция.
Смазывающие слабительные препятствуют поглощению воды и ускоряют прохождение каловых масс. К ним относятся минеральное (вазелиновое) масло и петролатум. Минеральное масло лучше применять с клизмой, а не перорально, риска аспирационной пневмонии. При частом использовании смазывающие слабительные средства могут мешать всасыванию жирорастворимых витаминов.
Гиперосмотические слабительные средства стимулируют выделение жидкости в просвет кишечника и продвижение пищи. К ним относятся лактулоза, соли магния и гликоли полиэтилена. Лактулоза является самым безопасным и наиболее последовательно действующим веществом в этой группе. Соли магния противопоказаны кошкам с почечной недостаточностью. Гликоли полиэтилена противопоказаны при функциональной или механической кишечной непроходимости.
Стимулирующие слабительные средства улучшают перистальтику кишечника. К ним относится является бисакодил. Долгосрочное использование может привести к повреждению нейронов мышечной оболочки.
5. Кишечные прокинетики – относительно новый класс лекарственных средств, у которых есть способность стимулировать подвижность пищевода. Ранее стимулирующие вещества были неэффективны или значительных побочных эффектов (бетанехол) или неспособности улучшить подвижность в дистальном отделе тракта (метаклопромид, домперидон). Цисаприд принадлежит новой группе прокинетических препаратов и, как показала практика, хорошо работает в случае слабого и среднего запора. Кошкам с долгосрочным стойким запором или мегаколоном данное лекарство может не подойти. Прукалоприд и тегасерод – два новых прокинетических препарата, которые показали свою эффективность у кошек.
Хирургическое лечение.
Кошки с хроническим стойким запором или мегаколоном часто нуждаются в колэктомии. Хроническое воздействие уплотненного кала заканчивается воспалением и изъязвлением слизистой, с риском перфорации. Операцию следует провести прежде, чем пострадает стенка кишечника, и здоровье пациента окажется под угрозой. Во время резекции рекомендуется сделать биопсию кишечника, поскольку с ее помощью может быть идентифицирована основная болезнь ( лимфосаркома, инфекционный перитонит). В течении недель после операции будет наблюдаться диарея. Прогноз обычно благоприятен.
Если мегаколон имеет гипертрофический тип, то требуется тазовая остеотомия в дополнение к колэктомии. Если мегаколон случился меньше чем через 6 месяцев после перелома таза, то колэктомии, возможно, удастся избежать.
Дивертикулез толстой кишки — это приобретенное заболевание.
Как проявляется дивертикулярная болезнь?
Какие осложнения могут развиться?
Каких больных необходимо госпитализировать?
Дивертикулез толстой кишки — это приобретенное заболевание. Считается, что в его основе лежит нарушение перистальтики, которое ведет к появлению участков с высоким внутрипросветным давлением, проталкивающим слизистую оболочку через подслизистый и мышечный слои. Это происходит в относительно слабых местах, где в циркулярную мышцу выходят кровеносные сосуды.
Нарушение перистальтики может иметь место из-за частого прохождения малых объемов каловых масс с низким содержанием непереваренных остатков пищи. Как циркулярные, так и продольные мышечные пучки обычно при этом гипертрофируются, что ведет к утолщению и укорочению толстой кишки. Дивертикулы и мышечная гипертрофия наиболее часто наблюдаются в сигмовидной кишке, но толстая кишка также может поражаться в любом отделе или тотально.
Термин «дивертикулез» просто отражает наличие дивертикулов, при этом не обязательно клиническое проявление болезни. Дивертикулит — это клинико-морфологическое понятие, обозначающее воспаление дивертикулов. Дивертикулярная болезнь — это более широкое понятие, применимое к дивертикулезу и к его осложнениям.
У людей до 30 лет дивертикулез наблюдается очень редко, но его частота увеличивается с возрастом, и к 50 годам до 30% населения имеет дивертикулы толстой кишки. Частота этой патологии у мужчин и у женщин одинакова.
Только у 20% лиц с дивертикулезом в конце концов развиваются симптомы заболевания.
Эта болезнь характерна для стран Запада, его патогенез в значительной степени связывается с недостаточным потреблением клетчатки. У вегетарианцев и у сельских жителей Африки оно наблюдается реже.
Таким образом, считается, что в развитии этой патологии важную роль играют факторы окружающей среды. Тем не менее определенное значение, видимо, имеют генетические факторы: в тех случаях, когда дивертикулы появляются в молодом возрасте либо когда они поражают преимущественно правые отделы толстой кишки.
Клиническая картина. Большинство пациентов с дивертикулезом не предъявляют никаких жалоб. При неосложненной дивертикулярной болезни может наблюдаться нарушение стула, часто сопровождающееся болями типа колик, метеоризмом и чувством распирания в животе. Эти симптомы иногда сложно отличить от синдрома раздраженной кишки.
Острый дивертикулит характеризуется болями в левой подвздошной ямке. Обычно при этом присутствуют признаки острого воспаления, а именно: тахикардия, лихорадка, местные перитонеальные явления и лейкоцитоз.
Перфорация воспаленного дивертикула может приводить к абсцедированию. У таких больных нередко наблюдается скачущая лихорадка и болезненная масса в пораженной области.
Часто дивертикулярные абсцессы самопроизвольно рассасываются. Однако крупные или нерассасывающиеся абсцессы могут потребовать чрескожного дренирования под контролем ультразвука или КТ. Перфорация дивертикулярного абсцесса в брюшную полость вызывает гнойный перитонит, при этом локальная болезненность становится разлитой.
Местный воспалительный процесс, связанный с дивертикулом, может приводить к перфорации стенки другого органа, выстланного эпителием, при этом формируется свищ. Наиболее часто при дивертикулярной болезни наблюдаются коловезикальные свищи, возникающие при перфорации дивертикула в мочевой пузырь. При первом обращении к врачу у больных с коловезикальными свищами иногда не бывает жалоб на нарушение функции кишечника, вместо этого отмечаются частые инфекции мочевыводящих путей и/или пневматурия.
Свищи могут открываться и в другие органы — влагалище или петли тонкого кишечника, изредка возникают кишечно-кожные фистулы.
Разлитой перитонит, связанный с дивертикулярной болезнью, обусловлен наличием свободного гноя и/или кала в брюшной полости. Каловый перитонит развивается в результате некроза кишечной стенки, приводящего к вытеканию каловых масс. Состояние больного при этом может быть очень тяжелым, с выраженными явлениями перитонита и септическим шоком.
Иногда из сосудов, проходящих в шейке дивертикула, возникает кровотечение, причем чаще — профузное. Обычно такое кровотечение развивается из одиночного дивертикула, расположенного, как правило, в правых отделах толстой кишки.
Дивертикулярная болезнь не может рассматриваться как причина скрытого кровотечения из нижних отделов желудочно-кишечного тракта, ведущего к железодефицитной анемии, при которой следует искать другие причины — такие, как новообразования или ангиодисплазию.
Воспалительные изменения в сочетании с гладкомышечной гипертрофией и рубцами от предыдущих приступов острого дивертикулита могут быть достаточной причиной для полного закрытия просвета толстой кишки и острой ее обструкции. Неполная обструкция из-за рубцов проявляется неустойчивым характером стула и болями в животе типа колик. С помощью методов лучевой диагностики может быть очень трудно отличить возникшие в результате дивертикулярной болезни стриктуры от злокачественной опухоли.
Методы диагностики. Дивертикулез легко выявляется при иригоскопии и при компьютерной томографии (КТ) с контрастированием.
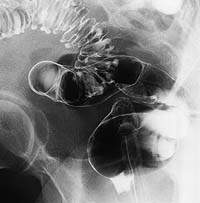 | 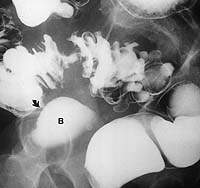 |
| Рисунок 1. Иригоскопия: неосложненный дивертикулез сигмовидной кишки | Рисунок 2. Иригоскопия: дивертикулярная болезнь сигмовидной кишки. Свищ (стрелка) соединяет кишку с мочевым пузырем (В) |
Иригоскопия с двойным контрастированием выявляет дивертикулы (см. рис. 1), любые стриктуры, и может также помочь в обнаружении свищей (см. рис. 2).
Если на участках с выраженным дивертикулезом иногда не представляется возможным достоверно исключить мелкие полипы или карциномы, то необходимо провести колоноскопию или гибкую ректороманоскопию.
Иригоскопию с двойным контрастированием можно выполнять лишь через четыре-шесть недель после купирования острого дивертикулита.
При остром же патологическом процессе главную роль играют другие диагностические методики — такие, как КТ и/или сонография.
Колоноскопия. Колоноскопию обычно проводят амбулаторно. Она позволяет хорошо визуализировать дивертикулы и любую патологию слизистой. Это диагностический метод выбора в тех случаях, когда больной поступает с ректальным кровотечением или при иригоскопии не удалось хорошо осмотреть толстую кишку.
Однако колоноскопию иногда трудно провести из-за спазма, наблюдающегося при обширной дивертикулярной болезни, а также из-за ригидноcти либо из-за cамих дивертикулов.
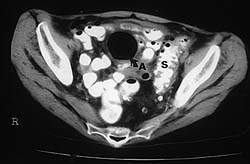 |
| Рисунок 3. Компьютерная томография с контрастированием: дивертикулярная болезнь сигмовидной кишки (S), осложнившаяся с образованием абсцесса (А), содержащего большое количество газа (стрелка) |
Чувствительность сонографии несколько меньше, однако с ее помощью можно выявлять утолщение стенок и крупные абсцессы.
Другие методы исследования. Иногда для обнаружения коловезикального свища может потребоваться цистоскопия. Ангиография и сканирование с эритроцитами, меченными технецием, позволяют найти источник кровопотери из толстой кишки.
Направление в стационар. Больным с нарушениями стула, с кровью при ректальном исследовании или с повторяющимися болями в животе необходимо проводить обследование в амбулаторных условиях для выяснения причин перечисленных симптомов. Ригидная ректороманоскопия и иригоскопия или полная колоноскопия — используемые в этом случае основные методы. Бессимптомные дивертикулы выявляются по крайней мере у каждого третьего человека старше 65 лет. Поэтому дивертикулит можно достоверно диагностировать только тогда, когда имеется соответствующая клиническая картина и когда не обнаружено других заболеваний, особенно злокачественных опухолей.
Больного с острым дивертикулитом без нарушения функции других систем организма не обязательно лечить в стационаре. В таких случаях часто бывает достаточным лечение на дому, заключающееся в оральном приеме антибиотиков (амоксициллин с клавулановой кислотой и метронидазол курсом пять дней) и потреблении большого количества жидкости. Назначаются также анальгетики и постельный режим. Если за несколько дней боль не прекращается или усиливается или же становится более распространенной, а также если у больного появляются системные симптомы (например, тахикардия или температура), то необходимо немедленно направить его в стационар.
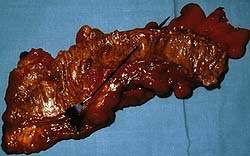 |
| Рисунок 4. Осложненная дивертикулярная болезнь. Зонд вставлен в перфорированный дивертикул. Слизистая выглядит вполне нормальной |
Лекарственное и хирургическое лечение. В неосложненных случаях для лечения может быть достаточным специальное питание. Больному рекомендуют диету с высоким содержанием клетчатки и/или прием лекарственных препаратов, увеличивающих объем стула, например шелуху испагулы (ispaghula). Пациенты должны пить много жидкости.
Боли, обусловленные спазмами гладкой мускулатуры, следует снимать спазмолитиками — такими, как мебеверин (mebeverine). Роль хирургической резекции в неосложненных случаях остается спорной и она должна применяться в исключительных случаях.
Лапоротомия и миотомия (рассечение) гипертрофированной гладкой мускулатуры сигмовидной кишки справедливо подверглись критике и представляют в настоящее время только исторический интерес.
Элективная хирургия. При осложнениях — таких, как свищи или стриктуры, требуется хирургическое вмешательство с резекцией пораженного дивертикулами сегмента толстой кишки и с наложением первичного анастомоза. Больным с рецидивами дивертикулита резекция предлагается в случаях, когда их физическое состояние позволяет провести такое вмешательство — если исключена другая патология.
Одну треть больных, которые госпитализируются по поводу приступа дивертикулита, в последующие пять лет приходится госпитализировать повторно с той же патологией.
Элективная хирургия связана с гораздо меньшей частотой осложнений и смертностью; обычно удается провести резекцию и наложение первичного анастомоза, хотя иногда может потребоваться формирование стомы.
Экстренная хирургия. Для больных с генерализованным перитонитом перед операцией требуется проведение эффективных реанимационных мероприятий с внутривенным введением жидкости и антибиотиков.
Перфорация толстой кишки — тяжелая ситуация, почти половина больных с каловым перитонитом умирают. При гнойном перитоните, который развивается в результате разрыва дивертикулярного абсцесса, наблюдается более низкая, но все же значительная смертность.
Больным с острым дивертикулитом, не поддающимся консервативному лечению, также может потребоваться операция. В таких случаях резецируются воспаленный сегмент с дивертикулами или флегмона, причем обычно удается наложить первичный анастомоз.
При обширном каловом или гнойном загрязнении брюшной полости необходима резекция пораженного сегмента, но первичный анастомоз при этом не всегда уместно накладывать. В таких случаях культя прямой кишки ушивается, и проксимальные отделы толстой кишки выводятся на кожу в виде конечной колостомы. Это вмешательство называется операцией Хартмана (Hartmann).
После операции Хартмана в большинстве случаев удается без всякого риска закрыть колостому, и, по многочисленным данным, в 80% случаев восcтанавливается нормальное прохождение кишечного содержимого.
Если развиваются осложнения, то выключение пораженного сегмента из работы кишечника проводится с помощью наложения обходного анастомоза и налаживания дренажа брюшной полости. Но в таких ситуациях этот сегмент не резецируется, что приводит к значительному повышению смертности по сравнению с первичной резекцией. Поэтому от подобной операции подавляющее большинство хирургов отказалось.
При осложнениях дивертикулярной болезни тяжелые сопутствующие заболевания и пожилой возраст отрицательно влияют на исход экстренной операции.
Неприятный запах изо рта, который может стать постоянным спутником человека, способен испортить взаимоотношения с окружающими и снизить самооценку. Это состояние зазывают галитоз, или халитоз. Оно не является самостоятельным заболеванием, а относится к важным симптомам патологий ротовой полости и внутренних органов. Заглушить зловоние можно мятными леденцами, спреем или жевательной резинкой, но это не избавит от проблемы. Нужны комплексные меры диагностики и последующего устранения причин галитоза.
Почему появляется неприятный запах
Ротовая полость является началом пищеварительного тракта. В ней обитает много бактерий, в слюне содержатся ферменты, которые способны расщеплять углеводы. Поэтому после пробуждения у всех людей плохо пахнет изо рта. Но это состояние не считают патологией, достаточно почистить зубы, чтобы запах исчез.
Стойкий неприятный аромат появляется после употребления в пищу блюд с чесноком, луком, некоторыми специями. При злоупотреблении алкоголя кисловатое зловоние сохраняется на сутки или больше, что связано с метаболизмом этилового спирта в печени и выделением его паров через легкие.
Большое количество неприятных ароматов сопровождает заболевания, влияющие на обмен веществ. У пациентов с сахарным диабетом, которые не соблюдают диету или неправильно применяют инсулин, при накоплении в крови кетоновых тел появляется запах ацетона изо рта. Люди, страдающие почечной недостаточностью, будут отталкивать от себя окружающих неприятным ароматом мочевины, которую не могут вывести из организма почки.
Частые причины у взрослых – патологии пищеварительного тракта. К галитозу приводят:
- гастрит с повышенной кислотностью;
- язва желудка, двенадцатиперстной кишки;
- недостаточность кардиального сфинктера;
- дивертикулы пищевода;
- злокачественные опухоли желудка или пищевода.
Болезни дыхательных путей также могут вызывать появление неприятного запаха. Воздух из легких проходит через ротоглотку, поэтому может частично покидать организм через рот. Неприятно пахнет при гнойных заболеваниях пазух носа, хроническом насморке или тонзиллите.
Стоматологические причины галитоза
При появлении запаха изо рта в первую очередь подозревают болезни зубов или десен. Бактерии используют остатки пищи в ротовой полости для собственного питания. Если неправильно чистить зубы или полностью отказаться от этой процедуры, во рту скапливается большое количество зубного налета. Его гниение вызывает отталкивающий запах. Если налет долго не удалять, формируется плотный зубной камень, а зловоние сохраняется надолго.
Кариес и разрушение зубов тоже может стать причиной неприятного запаха. Это участки скопления большого количества микробов. Сильно пахнет изо рта у людей, которые вовремя не удаляют разрушенные корни зубов. Зловоние может возникать при ношении брекетов, зубных пластин, протезов, под которыми скапливаются остатки пищи. Любое инородное тело во рту требует дополнительного очищения.
На состояние ротовой полости влияет выработка слюны. При некоторых заболеваниях она недостаточно жидкая. Возникает сухость слизистой оболочки рта, нарушаются процессы самоочищения и активируется размножение бактерий. Аналогичный механизм работает в жаркую погоду или при занятиях спортом, если проходится активно дышать ртом.

Курение также способствует появлению галитоза. На зубах оседают компоненты табачного дыма, соединяются с мягким налетом. Сухость во рту, способствует изменению состава слюны и повышению ее вязкости. Избавиться от запаха можно только победив вредную привычку.
О чем говорят разные виды запаха
Неприятный запах создают несколько типов летучих соединений, которые вырабатывают бактерии-анаэробы. Они используют в качестве питательной среды остатки пищи на языке, между зубами и в кариозных полостях. В зависимости от преобладающего соединения, изменяется характер запаха. По некоторым из них можно предположить патологию, которая стала причиной галитоза:
- кислый аромат – болезни желудка, гастрит или язва;
- фекалии, тухлая капуста – патология ротовой полости, кариес;
- запах мочи – почечная недостаточность;
- запах аммиака или гниющих яблок – сахарный диабет;
- гниль, тухлое мясо – дивертикул пищевода.
Можно найти дополнительные симптомы, которые точно укажут на причину галитоза. При патологии желудка будет беспокоить боль между перекусами. Сахарный диабет сопровождается обильным мочеиспусканием, сухостью во рту и жаждой. Кариес долгое время может не напоминать о себе, но при запущенных формах появляется зубная боль.
Учитывая разнообразие причин, диагностикой, профилактикой и лечением галитоза могут заниматься врачи разных специальностей. Обращение к стоматологу нужно, чтобы избавиться от болезней зубов, но в остальных случаях потребуется консультация эндокринолога, терапевта или нефролога.
Способы борьбы с неприятным запахом
Самостоятельно догадаться о том, что изо рта плохо запахло, не всегда возможно. Человек не воспринимает неприятный аромат, поэтому судить о его появлении может по косвенным признакам. Если появились подозрения, можно краем ложки собрать налет с языка и понюхать его. О состоянии слюны судят, лизнув запястье и дождавшись его высыхания.
Избавиться от неприятного запаха можно при помощи народных методов. В домашних условиях применяют отвар укропа, которым полощут рот. Дома можно приготовить настой лекарственных трав с противовоспалительным и антибактериальным эффектом:
- ромашка;
- кора дуба;
- шалфей;
- мята;
- календула;
- зверобой.

В домашних условиях отвар готовят из смеси нескольких трав, чтобы увеличить эффективность. Настой должен иметь высокую концентрацию, чтобы подавить размножение бактерий и очистить полость рта.
Если галитоз связан с употреблением в пищу дурно пахнущих компонентов, избавиться от него помогут петрушка или корень сельдерея. Они блокируют зловонные ароматы, а жевание волокнистой структуры очищает зубы. Избавляет от галитоза соблюдение питьевого режима. Чистая вода очищает ротовую полость, поддерживает слюну в жидком состоянии.
Причиной того, почему эти способы не помогают, являются патологии пищеварения и обмена веществ. Избавиться от них в домашних условиях можно только под руководством врача.
Лечение болезней пищеварения
Если ротовая полость санирована, а запах остался, нужно обратиться к гастроэнтерологу. перед лечением галитоза проведут обследование, чтобы найти причину нарушений. Гастрит и язва связаны с неправильным питанием, но воспаление слизистой оболочки желудка поддерживают бактерии хеликобактеры. Избавляться от них нужно комплексно.
Для этого врач назначит следующие группы лекарств:
- антациды – для снижения кислотности;
- антибиотики – препараты для уничтожения бактерий;
- заживляющие средства – висмута нитрат или Де-нол для восстановления слизистой оболочки.
При лечении недостаточности кардиального сфинктера, когда отверстие между пищеводом и желудком не смыкается, так же применяют антацидные средства, дополняют их прокинетиками, улучшающими перистальтику. Лечение болезней пищеварения невозможно без соблюдения специальной диеты.
Как улучшить состояние ротовой полости
Избавляться от запаха изо рта помогает соблюдение тщательной гигиены. Если причина в плотном зубном камне, нужно посетить стоматолога и удалить его механическим путем. Зубная щетка в этом случае бессильна.
Любые дефекты зубов нужно вылечить. Кариозные полости зачищают и пломбируют, гниющие корни зубов удаляют. Если нужно – устанавливают протезы.
Для избавления от запаха нужно поменять зубную щетку и правильно выбрать пасту. Щетка должна иметь среднюю жесткость, чтобы хорошо очищать зубы и не травмировать десны. Для лучшей гигиены рта можно купить специальную щетку для языка. Зубную пасту выбирают, ориентируясь на чувствительность десен и сопутствующие проблемы. В выборе средства поможет стоматолог.
Для тщательного очищения промежутков между зубами не рекомендуется использовать деревянные зубочистки. Лучше с этой задачей справится специальная нить или ершик. Некоторые нити содержат мятные волокна, придающие приятный аромат дыханию. А ионы серебра остановят размножение патогенных бактерий.
Зубы нужно чистить утром и вечером. Перед сном, после гигиенических процедур, не нужно есть. Остатки пищи ночью станут питательной средой для размножения микроорганизмов, которые повреждают зубную эмаль.
Устранение других причин неприятного запаха
Избавляться от неприятного дыхания, не связанного со стоматологией, тяжелее. Если причина в обменных нарушениях, лечение может занять много времени. При сахарном диабете важно добиться стабильного уровня глюкозы в крови. Тогда аммиачный аромат не будет беспокоить. Для этого пациентам с 1 типом болезни тщательно подбирают дозировку инсулина, а при сахарном диабете 2 типа – назначают сбалансированную диету и лекарства для снижения глюкозы в крови.
Тем, у кого тяжелые проблемы с почками, единственный способ устранить запах мочевины – сделать гемодиализ. Это способ искусственного очищения плазмы крови, который помогает избавиться от продуктов метаболизма.
Лечение тонзиллита, патологии дыхательных проводят антибиотиками. Но при хроническом течении патологии это долгий процесс.
Самая частая причина зловонного дыхания – неправильный уход за ротовой полостью. Посещая стоматолога не реже раза в год, правильно выбирая щетку, пасту и нить, можно избежать появления галитоза или вылечить его на ранней стадии.
Читайте также:

