Если умерли котята в утробе
Опубликовано: 16.05.2024
Роды у кошек – это сложный процесс, все нюансы которого в силах осознать разве что ветеринар. Что делать, если котенок родился мертвым или очень слабым? Давайте разберемся как сохранить и уберечь жизнь малышей.
Общие сведенья
Серьезно настроившись стать заводчиком кошек, примите как факт, что часть котят, полученных от вашей питомицы, погибнут. Ваша задача заключается в том, чтобы обеспечить беременной кошке адекватный уход и максимально снизить смертность среди котят.
Для выяснения причин и зависимости смертности котят проводились исследования, которые показали, что потомство племенных кошек имеет более высокий уровень смертности.

По результатам исследования:
- Около 7% котят породистых кошек погибает внутриутробно.
- 9% малышей погибают в течение 2 месяцев после рождения. Большинство из этих 9% не пережили и первых 3 недель.
- Следующий пункт исследования пугает еще больше – только 75% котят, которые дожили до 8 недель, достигли годовалого возраста.
Котята могут погибнуть в утробе матери по причине инфекции, врождённых патологий или некачественного ухода за беременной кошкой. Внезапные осложнение могут возникать во время беременности и родов. В таких случаях и мать, и потомство подвергаются серьезному риску. Роды – это долгий, трудоемкий и достаточно опасный процесс, к которому владелец должен подготовиться со всей ответственностью.
Совет: покажите кошку ветеринару, как только вы установили, что она беременна. После выяснения срока беременности, ветеринар назовет предположительную дату родов. Постарайтесь заранее договориться в ветеринарной клинике о возможном выезде врача на дом (в день родов), если кошке будет необходима помощь.
Внутриутробная гибель котят – причины и последствия
Чаще всего причины гибели котят до рождения кроются во внутриутробных нарушениях развития. Некоторые эмбрионы могут погибать при многоплодной беременности. В таком случае, можно сказать, что организм избавляется от лишней нагрузки. При этом организм матери рассасывает мертвые эмбрионы. Врождённые пороки развития, которые оказываются несовместимыми с жизнью, могут возникнуть вследствие генетических пороков или некачественного ухода за матерью на ранних стадиях беременности.
Довольно часто, внутриутробные пороки развития, связанны с хроническими болезнями беременной кошки. К внутриутробной гибели котят может привести постоянный стресс, холод, физические повреждения, травмы и другие внешние факторы. Установлено, что дефицит таурина в рационе кошки приводит к замедлению развития мышц и костей у плодов. Во время беременности кошки нежелательно применять какие-либо медикаменты (особенно токсичные) без назначения и контроля ветеринара.
Если беременная кошка заразилась вирусом чумки (панлейкопенией), мертворожденное потомство считается последствием болезни. Когда в организме бушует инфекция, развитие эмбриона останавливается, что приводит к неправильному формированию мозга и деформации черепа.

Хронический и вирусный лейкоз – еще одна опасная патология, результатом которого становятся гибель всего помёта. Чаще всего котята рождаются живыми, но погибают в первые сутки после появления на свет. В ветеринарии это явление названо синдромом угасания котенка.
Кроме вирусных патологий, здоровью и развитию котят уряжает глистная инвазия. Личинки и яйца некоторых паразитов могут преодолевать плацентарный барьер, заражать или убивать котят внутриутробно. Отдельные виды паразитов не могут проникнуть через плацентарный барьер, но заражают котят сразу после начала лактации (проникают в молоко).
Гибель котят в родах – причины
Осложнения, которые могут произойти во время родов, невозможно предсказать. Гибель котят в родах, в большинстве случаев, связана с тем, что малыш застревает в родовых путях.
Обратите внимание! Каждый котёнок развивается в индивидуальном околоплодном мешке, который заполнен жидкостью. Организм малыша снабжается питательными веществами и кислородом через пуповину (с кровью).
Вторая по распространенности причина – это обвитие пуповиной. Обвитие пуповиной у котят чревато сразу несколькими серьезными осложнениями и вот почему:
- Котенок связан пуповиной с плацентой, длина пуповины составляет 5–6 см.
- Плацента остается прикрепленной к матке, когда котенок родился, а котенок остается связанным с плацентой пуповиной.
- Если происходит обвитие, пуповина становится короче и сильно натягивается в процессе потуг, что может привести к травмам у котенка и разрыву стенки матки у кошки.
Роды считаются завершенными сразу после изгнания последнего котенка. К сожалению, за сравнительно короткий промежуток времени, часть помёта может погибнуть. Статистически, больше всего новорождённых котят гибнут в первые 7 дней после рождения.
Опять же, если опираться на статистику, причины редко связанны с инфекциями. Ситуация осложняется тем, что новорождённые котята почти всегда погибают внезапно, а владельцы редко замечают конкретные симптомы и успевают оказать помощь. Даже опытные ветеринарные врачи отмечают, что симптоматика угасания новорождённых котят очень расплывчата.
Обратите внимание! Если котёнок не ползет к соскам матери, не может взять сосок, плохо сосет молоко и не тянется к остальным котятам (к теплу), его необходимо забрать из гнезда и внимательно наблюдать. Снижение естественной активности и слабые безусловные рефлексы –это первые симптомы угасания.
Новорождённые котята могут умереть в считанные часы вследствие переохлаждения. Только появившись на свет, малыши не могут контролировать собственную температуру тела. О поддержании нормальной температуры в гнезде обычно заботится мама котят. Гипотермия особенно опасна, поскольку может привести к снижению частоты сердечных сокращений и дыхательной активности.
Маленькие котята должны часто и глубоко дышать, в противном случае велик риск возникновения сердечнососудистой недостаточности. Даже при легком переохлаждении у котят возникает упадок сил, по причине которого они не могут активно сосать молоко. Нормальная температура тела новорождённых котят колеблется между 36 и 38 градусами. В гнезде необходимо поддерживать температуру от 38 до 39 градусов.
Новорождённые котята имеют серьезные потребности в полезных веществах и калориях. В норме, котёнок получает достаточно питательных веществ, антител и дружественных бактерий из молозива матери. Если котенок болен или ослаблен, он не может активно сосать молоко, что быстро приводит к истощению. Самый опасный аспект истощения – это резкое падение уровня сахара в крови (гипогликемия). Клиническая картина у новорождённых котят развивается очень быстро, малыш громко пищит, тяжело дышит и дрожит.

Особенно опасным для новорождённых котят является и обезвоживание, особенно если малыш и не может нормально сосать молоко. В организме котенка механизмы по удерживанию воды работают очень слабо, а обезвоживание приводит к снижению эластичности тканей почек, легких и других органов. Обезвоживание может быть последствием тяжёлых или затяжных родов, травмы или кровопотери у кошки.
Особенное внимание необходимо уделить кошкам, у которых от природы плоские или вдавленные носы. Проблема в том, что кошка с естественной деформацией дыхательных путей, страдает от кислородного голодания в родах. Организм матери действует в интересах сохранения собственной жизни, поэтому котята часто подвергаются гипоксии (удушению).
Важно! Котёнок погибшийв родах от гипоксии нуждается в реанимации!
Реанимация котенка или констатация смерти
Когда у кошки родился мертвый котенок она может проигнорировать малыша и начать вылизывать собственную шерсть. Ваша задача быстро среагировать и оказать новорожденному посильную помощь. Для реанимации малышей у вас под рукой должен быть следующий набор:
- Острые, стерильные ножницы.
- Шприцы без игл или детская спринцовка.
- Бумажные и тканевые полотенца.
- Грелка.
- Зубная или хлопковая нить.
- Заменитель кошачьего молока.
Действуйте аккуратно, но уверенно! Вскройте околоплодный пузырь в районе мордочки. Для начала попробуйте разорвать пузырь пальцами, если ничего не получается – разрежьте его ножницами. Снимите пузырь с котёнка и уложите малыша на бумажные полотенца. Откройте рот котенка и постарайтесь максимально удалить из него амниотическую жидкость.

Важно! Клиническая смерть у котят может длится до 15 минут. В процессе реанимации котёнка вашей кошке может потребоваться помощь. Заверните малыша в полотенце и положите на грелку. Помогите кошке и снова возвращайтесь к реанимационным мероприятиям.
Начните растирать малыша, предварительно завернув его в тканевое полотенце. Растирайте корпус малыша интенсивно по направлению от конечностей к сердцу. Массаж делается круговыми, интенсивными движениями. Если кожа котенка меняется цвет (розовеет) и становится теплее – это хороший знак.
Ваша задача добиться открытия легких и первого вдоха малыша. Если котёнок не делает вдох в течение 5–7 минут, аккуратно переверните его головой вниз и интенсивно встряхните несколько раз. Удерживайте котёнка так, чтобы всё его тело и голова были зажаты между вашими ладонями. Это движение позволит буквально вытряхнуть остатки амниотической жидкости из дыхательных путей.
Совет: если вы боитесь интенсивно встряхивать котенка, его нужно уложить на ладонь, прижать второй ладонью и резко опускать (когда он в положении головой вниз). Такое движение поможет избавится от остатков амниотической жидкости в дыхательных путях. «Метод маятника» требует больше времени, но он гарантированно поможет.
При нормальном течении родов пуповину котенку перегрызает мать. Если кошка игнорирует новорожденного, дождитесь пока она изгонит послед и перережьте пуповину самостоятельно. Перед рассечением пуповины её необходимо поднять, чтобы содержимое стекло в живот малыша. Пуповина перевязываться на расстоянии 1-1,5 сантиметров от живота котенка.

Важно! Ни при каких условиях не тяните за пуповину, чтобы ускорить выход последа! Такие манипуляции могут привести к открытию внутриматочного кровотечению у роженицы.
После того как вы убедитесь, что рот и нос малыша очищены от жидкости, необходимо приступить к искусственной вентиляции легких. Воздух вдыхается постепенно (не резко) до расширения грудной клетки и брюшины. Параллельно с искусственным дыханием проводится закрытый массаж сердца.
В процессе реанимации постарайтесь хотя бы несколько раз показать котенка матери. Если кошка заинтересовалась малышом и начала его облизывать – это хороший знак. Продолжайте реанимацию до тех пор, пока котёнок не сделает первый вздох или не будет констатирована смерть. Констатация смерти происходит на основании прекращения циркуляции крови. Если вы подносите малыша под лампу накаливания, но он остается синюшным и холодным, вернуть его в жизни вероятнее всего не удастся.
Что такое антенатальная гибель плода? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 15 лет.

Определение болезни. Причины заболевания
Антенатальная гибель плода — это внутриутробная смерть плода, наступившая до начала родов, но после 21 недели беременности. Является причиной 39-42 % мертворождений. У таких детей отсутствует сердцебиение, дыхание, движения и пульсация сосудов пуповины [12] .
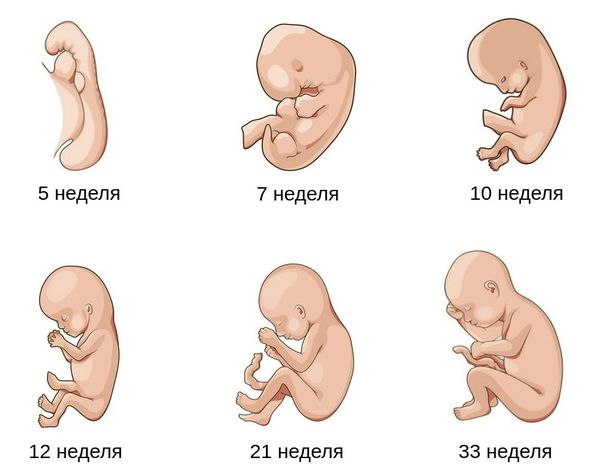
Согласно первым комплексным оценкам, каждый год на свет появляется более 7200 мертворождённых детей. Даже в высокоразвитых странах Европы и Северной Америки показатель мертворождения не опускается ниже 1,3 % [9] . Уровень мертворождения в России в 2018 году был равен 5,51 %. При этом доля антенатальной гибели плода составила 91,8 %. Однако за последние пять лет показатель перинатальной смертности (гибели ребёнка до и после родов) стал снижаться [13] .
Чаще внутриутробная гибель плода наблюдается у девочек-подростков в силу незрелости организма, а также у беременных 35 лет и старше. К этому возрасту у женщины , как правило, возникает ряд хронических заболеваний, снижается овариальный резерв — запас фолликулов в яичниках. Всё это является риском неразвивающейся беременности по причине хромосомной патологии плода.
Также риск антенатальной потери выше у женщин с более чем двумя родами в анамнезе, привычным невынашиванием беременности , искусственными абортами, многоплодными беременностями, наличием послеоперационного рубца на матке и при экстракорпоральном оплодотворении (ЭКО) [23] .
Существует множество причин внутриутробной гибели плода. Они могут быть как со стороны самого плода, так и стороны матери [8] .
Непосредственной причиной смерти является дистресс-синдром плода . Он подразумевает под собой все нарушения функционального состояния плода, в первую очередь, его движений и сердцебиения.
Опосредованные причины антенатальной гибели плода :
- Врождённые аномалии развития плода — синдром Дауна, синдром Патау, синдром Эдвардса и др.
- Инфицирование плода в утробе матери. Чаще всего это происходит при:
- инвазивной диагностике и лечении беременной — амниоцентезе (во время удаления излишков околоплодных вод, введения лекарств или пункции амниотической оболочки), пунктировании сосудов пуповины и др.;
- нарушении стерильности во время введения препаратов крови внутрь матки через сосуды пуповины (например, при переливании эритроцитарной массы плоду с гемолитической болезнью);
- преждевременном разрыве околоплодных оболочек в случае пролонгированной беременности;
- общих инфекциях беременной — TORCH-инфекциях, сифилисе , туберкулёзе, урогенитальном хламидиозе и ВИЧ-инфекции[13] .
- Экстрагенитальные заболевания матери — сахарный диабет, нарушения работы щитовидной железы, почек и надпочечников, травмы, злоупотребление алкоголем и курение , особенно при наличии воспалений урогенитального тракта.
- Особенности течения беременности :
- различные формы позднего токсикоза;
- угроза прерывания беременности;
- истмико-цервикальная и фетоплацентарная недостаточность ;
- инфекционные заболевания;
- нарушение кровотока в матке и плаценте;
- тазовое предлежании плода.
- Неустановленные причины .
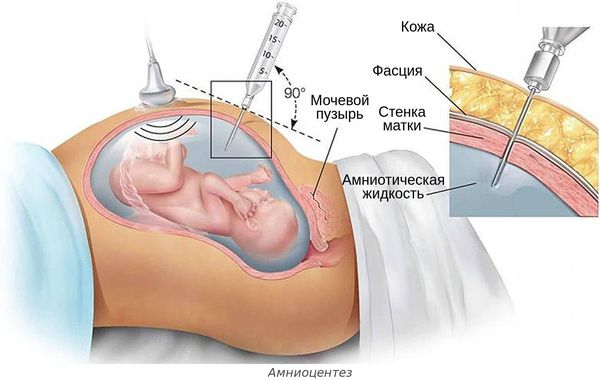
Инфекция может быть вирусной (цитомегаловирусы, вирусы простого герпеса, краснухи, Коксаки, ВИЧ), бактериальной (хламидии, микоплазмы, уреаплазмы, стрептококки группы В, энтеробактерии, кишечная палочка) и грибковой (кандидоз).
Симптомы антенатальной гибели плода
Процесс внутриутробной гибели плода далеко не всегда может сопровождаться изменениями в самочувствии женщины. Иногда беременная отмечает более частые шевеления плода, но позже происходит их полное прекращение. Это говорит об острой гипоксии плода — снижении содержания кислорода в организме [2] . Однако часто гибель малыша наступает незаметно для матери и врача, что приводит к поздней диагностике антенатальной смерти плода [4] .
В течение первых трёх дней гибели малыша пациентка может обратить внимание на изменения своего состояния:
- прекращаются шевеления плода;
- уменьшается размер молочных желёз, снижается их напряжение;
- живот перестаёт увеличиваться в объёме;
- возникает слабость, недомогание, тяжесть внизу живота.
Если с момента гибели плода в утробе матери прошло несколько недель, могут присоединяться признаки воспалительной реакции:
- повышение температуры до 38 ℃;
- сильные тянущие боли внизу живота;
- головная боль и головокружение;
- сонливость;
- нарушение сознания [16] .
Патогенез антенатальной гибели плода
Несмотря на то, что внутриутробная гибель плода является общемировой проблемой, вопросы её патогенеза остаются нерешёнными [5] [14] [21] [25] . В связи с этим проводится множество исследований, в частности исследования плаценты — предполагается, что её изменения являются основной или одной из главных причин смерти плода. Установить фактическую причину при аутопсии (вскрытии) мертворождённого довольно трудно [3] [6] [15] [22] [24] .
Суть патогенеза заключается в нарушении функции плаценты, развитии хронической плацентарной недостаточности, нарушении кровоснабжения плода, его росте и развитии. Поражаются внутренние органы плода — развивается внутриутробная пневмония, менингит и др. В какой-то момент происходит нарушение нормального функционирования плаценты, развивается острая плацентарная недостаточность и плод погибает.
Профессором И. В. Бариновой в 2015 году были представлены два типа плодовых потерь при внутриутробной гипоксии. Каждому из них характерно своеобразное сочетание патогенетических факторов, связанных с матерью, плацентой и плодом.
Патогенез первого типа отличается комплексом таких признаков, как ранняя тяжёлая преэклампсия и васкулопатия, т. е. патологическое изменение сосудов базальной пластинки плаценты (неполноценная перестройка спиральных артерий, необходимая для улучшения кровоснабжения плода, острый атероз, тромбоз и кровотечения). Всё это нарушает циркуляцию материнской крови в плаценте [1] .
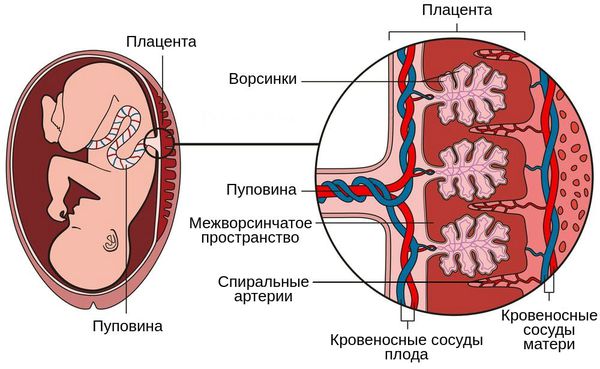
Патогенез второго типа обусловлен нарушением циркуляции в плодовой части плаценты, незрелостью ворсин относительно срока беременности, а также васкулопатией сосудов плода и тромбозом ворсин.
Эти основные звенья патогенеза антенатальной гибели позволяют своевременно профилактировать и назначать патогенетическую терапию фетоплацентарной недостаточности [1] .
Классификация и стадии развития антенатальной гибели плода
Пока не существует общепринятой классификации внутриутробной гибели плода. Однако изучение причин перинатальной смертности привело к появлению двух понятий:
- "Необъяснимое" мертворождение — внезапная гибель малыша наступает по неизвестным причинам. Установить их можно только после анатомического вскрытия плода и исследования плаценты. Зачастую выявляются аномалии опорно-двигательной и нервной системы, несовместимые с жизнью, а также поражения сердечно-сосудистой системы, в частности фатальная аритмия — нарушение сердечного ритма.
- Мертворождение, связанное с задержкой роста плода — гибель плода обусловлена нарушениями обмена веществ, поступления кислорода и кровоснабжения плода из-за материнских факторов, а также факторов, связанных с плодом и плацентой [8] .
Полноценное гистологическое исследование внутриутробно погибшего плода необходимо для установления причины его смерти. Некоторые матери отказываются от него, но это неправильно. Дело в том, что у многих женщин с гибелью плода в анамнезе повышается риск повторных потерь при следующих беременностях [26] . Поэтому исследование причин мертворождения позволит предотвратить повторение этой трагедии в будущем.
Осложнения антенатальной гибели плода
При своевременном обращении к доктору антенатальная гибель плода не приводит к осложнениям. Если же пациентка обратилась за медицинской помощью спустя больше двух недель после смерти ребёнка, то у неё с большой вероятностью могут развиваться такие осложнения, как:
- Кровотечение во время и после родов.
- Гнойно-септические осложнения:
- хориоамнионит — воспаление стенок плодного пузыря и заражение инфекцией околоплодных вод;
- послеродовой метроэндометрит — воспаление мышечной и слизистой оболочки стенки матки;
- инфекции послеоперационной раны — может возникнуть, если роды проходили путём кесарева сечения, например, при раннем отделении плаценты;
- послеродовой сепсис — заражение крови.
Чтобы избежать их, необходимо тщательно наблюдать за состоянием пациентки и выполнять профилактические мероприятия:
- плановое проведение родов при высоком риске кровотечения;
- профилактика анемии ;
- гемостатическая терапия;
- пережатие пуповины ребёнка не раньше первой минуты после рождения;
- строгое соблюдение стерильности при выполнении кесарева сечения и вагинальных исследований во время родов;
- использование индивидуальных комплектов при родоразрешении;
- отказ от катетеризации мочевого пузыря и эпизиотомии (рассечения задней стенки влагалища) без явной необходимости;
- профилактический приём антибиотиков после выполнения инвазивной диагностики или при длительном безводном периоде;
- ранняя выписка из родильного дома (на третьи сутки после родов) [16] .
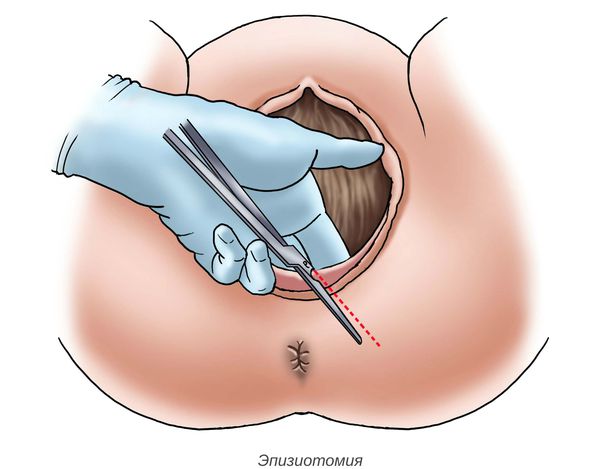
Антенатальная гибель плода является серьёзным состоянием при многоплодной беременности . В случае дихориальной беременности (когда малыши развиваются независимо друг от друга: каждый имеет свои жизненно важные структуры — плодный мешок и плаценту) гибель близнеца не влияет на другого ребёнка. При монохориальной беременности (когда у малышей одна плацента на двоих) риски повреждения второго плода существенно выше:
- в 12 % случаев происходит гибель второго ребёнка;
- в 18 % случаев у него диагностируются неврологические нарушения.
В связи с этим рекомендован контроль показателей эхокардиографии (УЗИ сердца), оценка мозгового кровотока (УЗИ головного мозга) и МРТ выжившего плода [18] .
Помимо прочих осложнений у женщины может возникнуть депрессия , тревожное и посттравматическое расстройство на почве пережитой трагедии или чувства вины. У неё может развиться страх перед будущей беременностью, желание избежать её [26] . В этих случаях пациентке требуется психотерапевтическая помощь.
Диагностика антенатальной гибели плода
После того как женщина обращается к врачу с жалобами на недомогание и отсутствие шевеления плода, врач направляет пациентку на диагностическое обследование. Оно позволяет поставить точный диагноз.
Постановка диагноза внутриутробной гибели плода включает следующие этапы обследования:
- Выслушивание сердечных сокращений плода специальным стетоскопом . Обычным медицинским стетоскопом в данном случае услышать сердцебиение невозможно. Для этого существует деревянный акушерский стетоскоп. Он отличается широкой воронкой, которая плотно прикладывается к животу беременной.
- Выслушивание сердечных сокращений фетальным аудиодопплером и/или монитором . Фетальный допплер можно использовать даже в домашних условиях, начиная с 12-ой недели беременности. Для этого женщине нужно лечь на спину и для чёткого сигнала нанести гель на те участки живота, которые будут соприкасаться с датчиком. Сам допплер нужно передвигать медленно, без резких движений. Длительность исследования — 3-7 минут.
- Ультразвуковое исследование плода (УЗИ) . Этот метод является одним из самых достоверных для диагностики внутриутробной гибели плода. С его помощью доктор констатирует отсутствие сердцебиения у малыша [16] .

Анализы для диагностики внутриутробной гибели плода на позднем сроке беременности не так важны. Отсутствия шевелений плода в течение нескольких дней и сердцебиения по данным УЗИ достаточно для правильной постановки диагноза.
Лечение антенатальной гибели плода
При подтверждённом диагнозе антенатальной гибели плода показана экстренная госпитализация и принятие решения о методе и сроке родоразрешения. Чем меньше интервал между установленным диагнозом и родоразрешением, тем меньше риск возникновения осложнений во время и после родов.
Выбор метода определяется индивидуально, на основании клинических данных и особенностей акушерской ситуации. Оптимальным вариантом родоразрешения при антенатальной гибели плода являются роды через родовые пути. Но иногда выполняется кесарево сечение, например при раннем отделении плаценты от стенок матки, обильном или продолжающемся кровотечении из половых путей.
При родоразрешении беременных с антенатальной гибелью плода, осложнившейся септическим состоянием, показано экстренное оперативное вмешательство. Объём операции решается индивидуально, возможна удаление матки с плодом (экстирпация).
После родов важно тщательно наблюдать за состоянием роженицы, провести профилактику послеродового кровотечения и гнойно-септических осложнений. Необходимо обратить внимание на выделения из половых путей (гнойные или кровянистые ), температуру тела, появление озноба, слабости, тянущих болей внизу живота.
Во всех случаях внутриутробной гибели плода показано патологоанатомическое исследование плода и последа (его оболочки). Отказ от исследования по желанию родственников оформляется в соответствии с нормами действующего законодательства [19] .
Самым тяжёлым остаётся вопрос о том, когда же произошла гибель плода. Раньше считалось, что в основе определения времени гибели лежит оценка выраженности процессов мацерации — размягчения и разрыхления тканей плода [20] . Однако наличие признаков мацерации не всегда позволяет достоверно судить о давности наступления гибели, т. к. время её развития зависит от причин гибели малыша.
Прогноз. Профилактика
Потеря беременности является показанием к проведению медицинской, психологической и социальной реабилитации пациенток. Необходим полный комплекс диагностических исследований для выяснения причины гибели плода. Выбор алгоритма обследования базируется на данных анамнеза, особенностях течения беременности и результатах патологоанатомического исследования плода и последа.
Женщины с внутриутробной гибелью плода в анамнезе входят в группу риска данного осложнения при последующих беременностях. Поэтому наступление беременности у таких пациенток требует выполнения комплекса мероприятий по подготовке организма женщины к полноценному зачатию, вынашиванию и рождению здорового ребёнка [10] . Оптимальный интервал между беременностями должен составлять не менее 6 месяцев, чтобы минимизировать потенциальные сложности течения последующей беременности [26] .
При неустановленной причине гибели плода в анамнезе необходимо учитывать данный факт при выработке тактики родоразрешения последующих беременностей.
Профилактика антенатальной гибели плода предполагает:
- ведение здорового образа жизни;
- диагностику и адекватное лечение соматических и хронических инфекционных заболеваний;
- своевременное выявление генетической патологии;
- лечение высокого артериального давления;
- контроль уровня глюкозы в крови при сахарном диабете [26] ;
- предупреждение травм живота;
- прекращение контакта с бытовыми токсичными веществами;
- ликвидацию профессиональных вредностей (переход на другую работу);
- адекватное назначение лекарств в период беременности;
- приём фолиевой кислоты до зачатия;
- комплексное антенатальное наблюдение за состоянием плода [7] ;
- регистрацию шевелений плода на 28 неделе беременности;
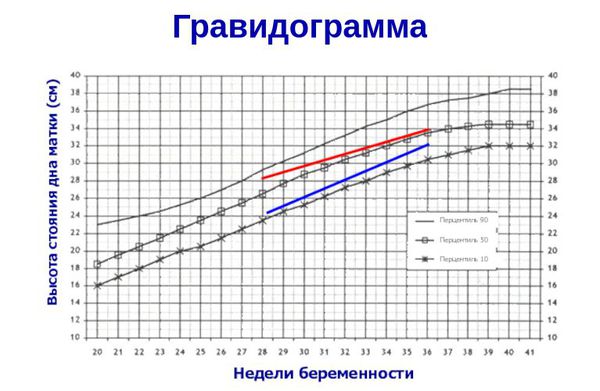
- ведение гравидограммы с 24 недели беременности (сводной таблицы данных, регистрирующей динамику течения беременности) — повышает качество диагностики задержки развития плода и снижает риск потери малыша в 1,8 раз [11] .
Курение увеличивает риск перинатальной смертности на 27 % [17] . Однако чаще антенатальная гибель плода наблюдается у беременных, употребляющих алкоголь — в 6,25 % случаев [8] . Поэтому отказ от вредных привычек значительно увеличивает шансы родить здорового ребёнка.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Каковы основные признаки замершей беременности? На самом деле определить это явление не так сложно. Первым делом нужно обратить внимание общее самочувствие. Если спонтанно начали появляться резкие боли внизу живота и отдают в поясницу, то, скорее всего что-то не в порядке. Но это далеко не один их самых важных признаков.
На что стоит обратить внимание и как понять, что наступила замершая беременность? Нужно следить за базальной температурой, если оно понижается, то, скорее всего что-то не так. Обычно она варьируется в диапазоне 37,1-37,3. Если на раннем сроке присутствовал токсикоз и тут он резко исчез, то нужно обратиться к врачу. Радоваться данному явлению рано.

[1], [2], [3], [4], [5]
Первые симптомы замершей беременности
Каковы первые симптомы замершей беременности? Если данный процесс произошел во время первого триместра, то женщина может ничего не почувствовать. Одним из первых признаков в этот период может стать несоответствие размеров матки со стандартами. Так, она может быть, как сильно увеличена, так и уменьшена. Заметить этот может только лишь врач-гинеколог.
Кроме того, может появляться тошнота, а также чувствительность к запахам. Но это относится и к токсикозу. Другое дело, если эти симптомы резко исчезают. Скорее всего, в данном случае речь идет именно о замершей беременности.
Если срок большой, то неприятное явление сопровождается нагрубанием молочных желез. Также наблюдается большое количество выделений. После чего появляются схваткообразные боли внизу живота. Далее возникают выделения из половых путей, которые похожи на месячные.
При появлении первых симптомов, нужно сразу же обращаться за помощью к лечащему врачу. Потому что замершая беременность это вовсе не шутки, ее нужно сразу же обнаружить.
Температура при замершей беременности
Какая должна быть температура при замершей беременности? Обращать внимание на этот важный критерий просто необходимо. Дело в том, что нормальная температура при беременности колеблется в пределах 37,1-37,3 градусов. Если же она, ниже, то, скорее всего, возникли некоторые проблемы.
Так, пониженная температура говорит о наличии замершей беременности. Но отталкиваться только лишь от этого критерия не стоит. Потому как не всегда температура говорит о наличии непосредственно замершей беременности, которую необходимо ликвидировать в короткий срок.
Но в целом, данный показатель является основным. Что касается температуры тела, то она не должна превышать 37 градусов. В большинстве случае это говорит о наличии гормонального сбоя или же воспалительного процесса. Как бы там ни было, необходимо обращаться за помощью к лечащему врачу. Тянуть с решением данного вопроса не стоит. Температура не всегда говорит о наличии серьезной проблемы, но исключать ее тоже не стоит. Замершая беременность сложный процесс.
Выделения при замершей беременности
Выделения при замершей беременности являются вполне нормальным процессом. Точнее сказать, по этому признаку можно определить, что что-то не так. Какими обычно бывают выделения?
В основном это красноватые выделения, которые с виду очень похожи на месячные. Во время беременности такого быть не должно. Если же есть такое явление, то, скорее всего речь идет о серьезных проблемах. Кроме того, выделения зачастую сопровождаются сильными схваткообразными болями. Порой они очень резкие и способны отдавать в поясницу.
При выявлении таких признаков нужно обращаться к врачу. Замершая беременность это серьезная патология. Если не диагностировать ее вовремя, то в дальнейшем все это может повториться.
Если же выделения не красноватые, а блеклые, то это вполне нормально, особенно на ранних сроках беременности. Более того не всегда красные выделения говорят о наличии замершей беременности. На самом деле причин этому может быть много. Но важно все, же получить консультацию у врача.

[6], [7], [8], [9], [10]
Токсикоз при замершей беременности
Наблюдается ли токсикоз при замершей беременности? В данном случае все в точности, да наоборот. Так, на ранних сроках при нормальном течении беременности может проявлять себя токсикоз.
Как же чувствует себя женщина при замершей беременности? Дело в том, что ей становится намного легче. Так, если женщину мучил сильный токсикоз и вдруг он исчез, то стоит задуматься. Скорее всего, речь идет о замершей беременности.
Во время токсикоза женщина не переносит некоторые запахи, ее тошнит и в целом появляется слабость. При замершей беременности все это внезапно исчезает. Многие женщины не способны понять, что с ними происходит. Это способно усугубить ситуацию. Поэтому при резком облегчении, нужно обратиться врачу. Конечно, если речь не идет об окончании самого токсикоза.
Важно при проявлении этого странного симптома, сразу же обратиться за помощью к лечащему врачу. Дабы не усугублять ситуацию в целом. Потому как не многие женщины понимают серьезность данной ситуации.
Боли при замершей беременности
Бывают ли боли при замершей беременности? Естественно, при любом отклонении наблюдаются болевые ощущения. Так, при замершей беременности они несут особый характер.
Зачастую это схваткообразная боль. Причем она начинается в районе низа живота и плавно переходит или не отдает в поясницу. Необходимо отметить, что любые боли во время беременности несут в себе опасность. Кроме схваткообразных, могут наблюдаться резкие боли. Они также локализуются в районе низа живота, и отдавать в поясницу.
При обнаружении неприятных симптомов, необходимо сразу же обращаться за помощью к врачу. Потому как помимо замершей беременности это могут быть и другие проблемы. В любом случае боль является отрицательным признаком.
Если боли появились на раннем сроке, то это может говорить о закреплении зиготы на стенке матки. Поэтому не всегда это говорит о наличии какой-либо патологии. Но, несмотря на это, консультация врача является обязательной.
Грудь при замершей беременности
Грудь при замершей беременности становится несколько не такой. Если во время беременности она чувствительна, но в данном случае все несколько наоборот.
Так, если в организме женщины происходят неблагоприятные изменения, но это отражается внешними признаками. Замершая беременность полностью убирает все нормальные ощущения, которые должны быть. Это касается и груди женщины. Так, она становится грубоватой. Кроме того, выделения проявляются в большей степени.
Если женщина почувствовала дискомфорт в груди и он вовсе не похож на повышенную чувствительность, то нужно обратить внимание и на еще один важнейший признак. Так, во время замершей беременности появляются выделения, но при этом они очень интенсивные.
По этим двум признакам легко можно диагностировать непоправимые изменения в организме женщины. Поэтому при обнаружении грубоватости и чрезмерных выделениях следует обратиться к врачу. Такие признаки могут появиться как на ранних, так и на поздних сроках.

[11], [12], [13]
Матка при замершей беременности
Матка при замершей беременности также ведет себя по-особенному. Дело в том, что заметить изменения в груди самостоятельно очень просто. Когда речь идет о матки, то почувствовать что-либо довольно сложно. В данном случае определить какие-либо изменения может только лишь лечащий врач.
Так что же происходит с маткой? Есть определенные стандарты, так сказать размеры, которые являются нормальными. Когда у женщины наблюдается замершая беременность то матка может по-разному изменятся в размере. Причем быть как слишком маленькой, так и слишком большой.
Почувствовать это сложно, потому как никаких особых болевых ощущений не наблюдается. Женщина, у которой есть риск замершей беременности, должна находится под постоянным наблюдением врача. Только лишь он способен заметить какие-либо изменения в матке.
Замершая беременность сложный патологический процесс. Он может произойти как у женщин страдающих определенными заболеваниями, так и просто из-за не старательного ухода за собой в период вынашивания малыша.
Тошнота при замершей беременности
Тошнота при замершей беременности, как правило, себя особо не проявляет. Даже наоборот, нужно обращать внимание на наличие этого признака. Дело в том, что во время замершей беременности, в организме женщины происходят своеобразные изменения.
Так, если ранее наблюдался токсикоз, то он может резко исчезнуть. Радоваться этому явлению не стоит, скорее всего, в организме что-то происходит. Естественно, у некоторых женщин может происходить и так, но все, же необходимо обратить на это особое внимание.
Токсикоз на ранних сроках является нормой, иногда он появляется и в более позднее время. Но если он исчезает спонтанно, то ничего хорошего это не сулит. На фоне исчезнувшей тошноты, могут появиться боли в области поясницы и внизу живота. Обратить внимание на эти признаки просто необходимо.
Замершая беременность это серьезная патология, которая требует немедленного решения. Потому как в дальнейшем могут возникнуть более серьезные проблемы и на этом фоне невозможность завести детей.
На более поздних сроках нужно обращать внимание на движения малыша. Так, ребенок в период с 9 утра до 9 вечера должен «толкнуться» не менее 10 раз. Если шевелений нет вовсе, то это может говорить о замершей беременности. При этом могут возникать резкие боли внизу живота, отдающие в спину. Все эти признаки говорят о том, что, скорее всего, имеет место замершая беременность.
Когда кошка родила мертвого котенка, это сигнал о том, что нужно выяснить, какие причины спровоцировали такое развитие событий. Это позволит в дальнейшем предупредить повторение неприятной ситуации, а иногда — и спасти саму кошку. Сразу после рождения котят можно попытаться их вернуть к жизни, руководствуясь общепринятыми правилами. Важно понимать, что риски мертворождения у породистых кошек выше, чем у беспородных. Такова статистика.

Почему рождаются неживые котята?
Исследования в области
Ветеринары предупреждают, факт рождения одного мертвого котенка, еще не свидетельствует о том, что кошка и потомство в опасности. Зачастую беременность многоплодна, поэтому вслед за мертворожденным кошка может родить живых крох.
Ветеринарная статистика, собранная в результате многолетней практики, указывает на то, что смертность среди потомства у породистых кошек выше, чем у беспородных. При этом 7% крох погибает внутриутробно, 9% – пока не наступит 2-я неделя жизни, 9% – через 3 недели или месяц после родов. Но достигают годовалого возраста только 75% 4-месячных пушистых крох. По общим данным, среди домашних питомиц любых пород количество случаев, когда у кошки родились мертвые котята, — от 4 до 15%.

Существует небольшой процент вероятности, что некоторые малыши появятся неживыми или погибнут вскоре после этого. Вернуться к оглавлению
Основные провокаторы
К причинам, почему котенок умирает или гибнет все потомство в первые часы или дни жизни, относят следующие:
- Генетические факторы:
- наследственность, когда в роду родителей есть случаи рождения мертвых котят;
- пороки развития — мутации и уродства;
- сведение с близкими родственниками;
- несовместимость по кошачьим группам крови.
- Негативные влияния во время беременности:
- травмы, падения с высоты;
- развитие инфекций и паразитов в крови и других органах — листериоз, токсоплазмоз, чумка;
- воспаления половых органов — циститы, метриты, эндометриты;
- плохое питание — неполноценный рацион, авитаминоз;
- неактивность питомицы, что ведет к кислородной недостаточности потомства в утробе.
- Отрицательные воздействия при родах:
- осложнения в виде недостаточного раскрытия родовых путей;
- затяжные роды при сильных потугах, отчего котенок застревает, остается внутри и задыхается;
- неопытность хозяина, неспособного понять и помочь питомице разродиться, неправильные действия или бездействие;
- роды раньше срока;
- скоротечные роды, когда кошка рожает котят друг за другом, а также если схватки прекратились.
- Другие причины:
- наличие успешных беременностей или отсутствие, например, у тех, которые рожают первый раз, риски мертворождения выше;
- масса кошки, в частности, у страдающих ожирением процент мертворожденных выше;
- недостаточный уход за родившимся крохой — умирает замерзший или обмороженный котенок в первые сутки или на второй день, если был плохо утеплен семейный уголок.
Первоочередная помощь

Если хозяин ранее не помогал питомице в таком процессе, то вполне живого и просто неактивного малыша он может посчитать мертвым.
Часто провокатором того, что умерли котята маленькие, является факт неопытности или неграмотности хозяина рожающей питомицы. Порой человек не способен отличить наличие и отсутствие признаков жизни у крохи. Новорожденные котята могут не двигаться, не мяукать, отчего хозяин примет решение, что кроха мертв. Чтобы не случилось, что кошка родила мертвых котят, важно обеспечить безопасные условия вынашивания, обратиться к ветеринару для помощи в родах, а также уметь оказывать первую помощь родившимся крохам.
Алгоритм действий таков:
- Извлечь кроху из плевы, дав возможность задышать.
- Пуповину зажать, можно пальцами, на расстоянии 2 см от животика, отсечь стерильными ножницами.
- Рану промыть антисептиком.
- Освободить ротик и носик от слизи, используя маленькую спринцовку, а после перевернуть головкой вниз.
- Помочь задышать котенку, сделав дыхание «рот в рот» по правилам:
- взять соломку;
- вставить в ротик крохе;
- по чуть-чуть вдувать воздух каждые 3—5 сек.
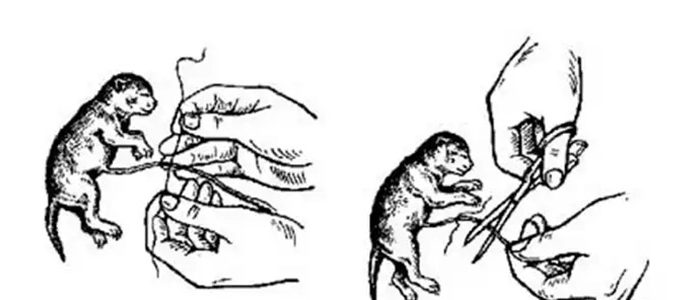
Для обрезания пуповины нужно использовать стерильный инструмент.
Обычно освобождает от плевы мама-кошка, вылизывая появляющиеся комочки. Но, если это невозможно (питомица отказалась от малыша или занята рождением других котят), можно имитировать движения матери. Для этого следует обмотать палец салфеткой и делать легкий массаж: от лобика к спинке, от хвоста к шее и по области от горла к хвосту на животе. Некоторые заводчики применяют для оживления нашатырь, поднося к носику кусочек ватки, смоченный в небольшом количестве раствора. Стараться вернуть кроху к жизни, если он плохо пахнет изначально, нецелесообразно, так как новорожденный котенок умер еще в утробе.

В данной ситуации может быть эффективен массаж малышу.
Реанимация проводится не более 20-ти минут при наличии стуков сердца, но до 7-ми — при отсутствии пульса.
Что делать с мертвыми новорожденными?
Если первая помощь мертворожденным не помогла и подтвержден факт смерти, нужно принять ряд мер. Когда рожден один мертвый маленький котик, то трупик малыша следует изолировать от кошки, поместить в пакет из целлофана, а другим (живым) оказать должный уход и тепло. Если кошка родила котенка, у которого вывернуты лапки, нужно убрать его в теплое укромное место, так как от ослабленных крох мать зачастую отказывается, а порой и съедает. Если рождены все мертвыми, значит, каждого малыша нужно поместить в разные емкости, а потом важно отправиться с ношей к ветеринару для выяснения, что послужило причиной гибели.
После того как кошка родит и немного восстановится, ее нужно показать врачу. Специалист проведет вскрытие мертвых котят, обследует кошку-мать и выдаст заключение относительно провокаторов неприятной ситуации. Если причиной послужили инфекции, питомицу нужно срочно вылечить. Когда проблема в наследственности, ветеринары часто предлагают стерилизовать кошку. При обнаружении мутаций и аномалий развития врачи рекомендуют пересмотреть претендентов на отцовство.
Еще в утробе матери котенок может получить тяжелую болезнь, которая проявит себя сразу после рождения животного. Комплекс симптомов, свидетельствующих о смертельно опасных проблемах, носит название «синдром угасающего котёнка».
Причины и сроки смерти котят
От семи до девяти процентов породистых котов рождаются мертвыми, либо не живут дольше недели (дохнут). Другой критический момент в развитии наступает в месячном возрасте, при отлучении от материнского молока, дающего иммунитет к инфекциям. Нежизнеспособных детенышей, умирающих в период грудного вскармливания, называют «угасающими».
От чего может погибнуть котёнок – гипогликемия, гипотермия, дегидратация.
Иногда смерть новорожденной кошки наступает неожиданно. Но у большинства ослабленных малышей за несколько дней до смерти появляются симптомы угасания: отказ от молока, беспокойное поведение. На этой стадии детенышу можно помочь, обеспечив нужный уход и питание. Хозяин может вовремя не заметить опасных признаков, и тогда процесс станет необратим. Катастрофически уменьшится содержание сахара в крови, у замерзшего котенка понизится температура тела ( 
Новорожденные котята наелись и спят
Гипогликемия
До возраста четырех недель содержание гликогена в организме котенка невысоко. На этом жизненном этапе за выработку тепла отвечают сокращения мускулов, а не реакции распада глюкозы и бурого жира. Недостаток глюкозы приводит к гипогликемии. Частой причиной является большое количество детенышей или недостаточное количество молока у кормящей мамы.
Дефицит глюкозы проявляет себя:
- вялостью;
- пассивным поведением;
- судорогами;
- падением температуры тела.
На первоначальном этапе детеныша можно спасти, введя дополнительный прикорм (заменитель натурального молока), витамины. При осложненном течении болезни ветеринар может прописать раствор глюкозы перорально. Инъекции под кожу в раннем возрасте не рекомендуются.
Гипотермия
Первые недели после рождения материнское тепло жизненно важно для котят, поскольку собственная терморегуляция у детенышей далека от совершенства. Инстинкт диктует маме не оставлять пушистых малышей надолго одних. Если гнездо с детишками находится в холодном месте жилья, кошка может по собственной инициативе перетащить приплод. Температура в помещении, где растут малыши, должна поддерживаться на уровне выше 22 °С.
У котёнка, оказавшегося вдалеке от гнезда, температура тела будет постепенно понижаться. Лимит 34 °С – критическое значение, при котором у обмороженного котенка перестает проявляться рефлекс сосания и замирают пищеварительные процессы. Таким ребенком мать заниматься не будет, без помощи человека котёнок сдохнет. Котенка можно отогреть, используя грелку и теплое покрывало. Только после того, как температура животного повысится до 36 °С, можно покормить малыша молочной смесью, используя пипетку или бутылочку.
Внимание! Давать питание котенку (который дрожит) с пониженной температурой опасно. Молоко либо попадет в органы дыхания, либо останется непереваренным внутри желудка. Оба варианта приведут к скоротечному летальному исходу.
Дегидратация
Новорождённые животные должны потреблять гораздо больше жидкости, чем взрослые, поскольку интенсивно теряют влагу с поверхности тела. Средняя норма потребления воды для детеныша – 150 мл на кг массы, что примерно в два раза больше, чем у взрослого кота. Недостаток молока или диарея приводят к быстрому развитию обезвоживания организма. При таких симптомах ветеринар обычно назначает инъекции физраствора.
Влажность воздуха в помещении, где растут детеныши, должна быть не менее 60 %.

Родовая травма и врожденные пороки
Ранняя смертность часто связана с кислородным голоданием организма вследствие задержки в родовых путях или позднем вскрытии оболочки плода. Самке, рожающей впервые, может понадобиться помощь со стороны человека. Особенно это важно, если роды затягиваются.
Опыт показывает, что реанимация новорождённого котенка без признаков жизни не дает положительных результатов. Недостаток кислорода сразу после рождения имеет фатальные последствия: серьезные поражения нервной системы и мозга детеныша. Так же реанимировать, оживить недоношенных котят очень сложно.
Аномалии, которые становятся причиной смерти:
- волчья пасть;
- отсутствие анального отверстия;
- грыжа пупка;
- заячья губа;
- деформация скелета;
- нарушения кровоснабжения и сердечно-сосудистой деятельности;
- дефекты дыхательной системы;
- отсутствие органов.
Если рождение детей с серьезными патологиями повторяется, самку следует стерилизовать.
Вернуть к жизни детеныша можно в следующих случаях:
- малыш родился с пониженной массой тела;
- деформированы черепные косточки или ребра детеныша;
- отсутствует одна или несколько конечностей.
Принятие решения о необходимости реанимационных мероприятий целиком ложится на плечи хозяина животного. Следует учитывать, что кот с врожденными дефектами будет отличаться пониженным иммунитетом.
Кроме указанных причин, смерть новорождённого может быть следствием инфекции, перенесенной в чреве матери.

Фото — Британские котята после еды
Материнский фактор
Одна из причин смертности – неправильное поведение матери. Случается, что родительница съедает слабейшего ребенка, чтобы прокормить остальной приплод. Этот инстинкт остался кошачьим в наследство от диких родственников. Если домашняя кошка съела весь помет, самку необходимо стерилизовать, иначе это будет повторяться в дальнейшем.
Неопытная мать может оставить детей надолго одних, в этом случае у питомцев развивается гипотермия.
Недостаточное количество или малая жирность молока также могут нарушить нормальный ход развития деток. Причина – слишком юный возраст, истощение или ожирение роженицы.

Фотография теплого манежа с новорожденными котятами
Причины смертности подрастающих котят
После выхода из периода грудного вскармливания иммунная система животного подвергается серьезным испытаниям. До этого момента защитой детеныша служит материнское молоко, а внутри утробы – плодная оболочка.
Больная кошка может стать причиной заражения малышей в момент, когда перегрызает пуповину. Если у самки мастит, стафилококки и стрептококки попадут к детенышам через молоко. Хламидии являются причиной пневмонии и гнойного конъюнктивита. Если обследование самки показывает наличие инфекционных болезней, детей необходимо перевести на искусственное питание.
Вирусные инфекции
К внутриутробным возбудителям болезней относятся вирусы герпеса, кальцивироза и панлейкопении. Эти заболевания, болезни вызывают смерть на второй-третий день после рождения.
Следующий опасный период начинается после восьмой недели жизни, поэтому котов необходимо вакцинировать против вирусов в возрасте двух месяцев.
Паразиты
Может ли умереть от глистов, лишая? Круглые нематоды могут попасть в кишечник кота как до, так и после рождения. Большое количество глистов приводит к сокращению питательных веществ, поступающих в организм, а также отравлению отходами жизнедеятельности паразитов. Наихудший случай поражения – разрыв кишечника.
Блохи не представляют смертельной опасности сами по себе. Однако эти насекомые – переносчики многих инфекционных болезней и причина аллергий. Укусы блох вызывают зуд и воспалительные процессы на коже. В царапинах, оставшихся после расчесов, размножаются патогенные бактерии. Наличие у питомца блох снижает сопротивляемость организма опасным болезням.
Инородные предметы
Подрастающие питомцы склонны пробовать всё интересное на зуб. Часто этот интерес является причиной попадания объектов внутрь пищеварительной системы или органов дыхания. Коты с длинной шерстью, вылизываясь, заглатывают большое количество отдельных волосков. Попадающая в желудок шерсть образует твердые комки, которые могут закупорить кишечник и вызвать перитонит. В такой ситуации необходим экстренный вызов врача.

Как действовать, если котенок при смерти
Смерть в течение первых трех суток после появления на свет поражает неизлечимо больных животных. Малыши, заболевшие позже этого срока, могут быть спасены при своевременном оказании врачебной помощи.
Показания по которым можно понять, что срочно нужно обратиться к ветеринару:
- отсутствие аппетита (плохо ест);
- понос и рвота;
- температура тела выше или ниже нормы;
- отсутствие координации движений;
- недостаточный вес (не набирает);
- судороги;
- кровотечения;
- травматическое поражение;
- гнойные выделения из носика, ушек или глазок.
До прихода врача нужно согреть и успокоить котенка. Лучший способ – прижать малыша к себе.

Осложнения, приводящие к гибели котенка
Котята, перенесшие родовую травму или внутриутробную инфекцию, относятся к группе риска. Малый вес и ослабленный организм не позволят такому малышу выдерживать конкуренцию с собратьями в борьбе за материнское молоко.
Дыхательные процессы у больного котика заторможены, сосательный рефлекс выражен слабо, температура тела падает ниже нормальной, замедляется работа системы кровообращения, затем утрачивается двигательная активность. Эти процессы необратимо приводят к судорогам, коме и летальному исходу.
Обезвоживание
Почки котенка недостаточно развиты (по сравнению с взрослым животным) и выводят большое количество жидкости. Поэтому организм кошачьего младенца нуждается в постоянном поступлении влаги. Если малыш вяло кушает или проявляет симптомы диареи – это предвестник наступающей дегидратации. Уменьшение массы тела вызывается потерей жидкости. Другие проявления обезвоживания:
- сухая полость рта;
- ярко-розовый цвет языка и слизистой оболочки;
- вялые мышцы тела;
- падение физической активности.
Симптомы обезвоживания указывают на необходимость организовать дополнительное питание малыша. Возможно, ветеринар посоветует инъекции физраствора.
Гемолиз
Гемолиз – болезнь, вызванная неудачной комбинацией групп крови отца и матери детеныша. В организме котенка с момента рождения запускается механизм разрушения чужеродных эритроцитов крови. За этот защитный процесс отвечают антитела, попадающие в кровь с молоком матери.
Каждой группе крови (А, В или АВ) соответствует собственный тип антител. При этом антитела группы В враждебно настроены (связывают) к эритроцитам крови группы А. Если малыш унаследовал отцовскую группу крови А или АВ, то антитела, получаемые с материнским молоком (кровь типа В), приведут к уничтожению красных клеток крови, развитию анемии и полному нарушению метаболизма в организме.
Особенно активно процесс распада красных клеток крови проходит в первые сутки после рождения. В качестве меры для защиты малышей, находящихся в группе риска, первые 16 часов их кормят смесью из бутылочки. По истечении этого времени стенки кишечника детеныша укрепляются и перестают пропускать антитела в кровь. Негативное последствия такой предосторожности связаны с тем, что в первые часы в организм малыша поступают глобулины, ответственные за состояние иммунной системы организма.
Если нет возможности определить группу крови детеныша, можно посмотреть на цвет мочи малыша после первого сокращенного приема материнского молока. Коричневый оттенок будет свидетельствовать о проблемах с антителами. Чтобы минимизировать риск гемолиза, заводчики придерживаются правила: котов с группой крови В можно скрещивать с любыми партнерами, кошек с кровью типа А можно вязать с любыми котами. Котов с группой А разрешено спаривать только с животными той же группы крови.
Конъюнктивит
До десяти дней после рождения веки котят остаются закрытыми. При наличии небольших повреждений в пазуху между веком и глазом могут попадать болезнетворные бактерии и вирусы. Если веки опухли и покраснели, а из глаза вытекают гнойные выделения – есть повод обратиться к ветеринару. Среди причин таких симптомов может быть внутриутробное заражение вирусным герпесом.
Обычно болезнь поражает сразу нескольких малышей. Для лечения веки нужно разлепить, промыть глазки двухпроцентным раствором борной кислоты и провести курс лечения антибиотиком (в каплях).

Чтобы согреться британцы сползаются в комочек
Причины скоротечной смерти кошки
Бывает случаи, когда внешне здоровое животное мгновенно погибает без видимого повода. Среди наиболее распространенных причин острой внезапной смерти:
- Интоксикация бытовыми ядами, лилиями или антифризом. Владельцам кошек надо знать, что лилии содержат вещество, смертельное для кошек.
- Болезнь сердечно-сосудистой системы. К болезням сердца (гипертрофическая кардиомиопатия) предрасположены породы британцев, шотландских вислоухих, сфинксов. Болезнь может протекать с образованием тромбов или отеком легких.
- Пневмоторакс – прорыв воздуха в полость плевры извне или снаружи. Может быть следствием травмы или физической перегрузки. Для профилактики следует проводить обследование органов дыхания.
- Прободная язва желудка. Избежать возникновения болезни поможет правильный рацион питания.
- Разорвавшаяся опухоль селезенки. Диагностировать новообразование внутри брюшной полости кошки поможет проведение УЗИ.
- Инородный объект в глотке. Если кот склонен жевать что попало, животное нельзя надолго оставлять без наблюдения. Уходя из дома, владелец может ограничить область передвижения животного отдельной комнатой или коридором.
- Закупорка кишечника. Симптомы: рвота, пониженный аппетит, вялость, обезвоживание. Нередко кошка старается спрятаться от людей.
- Тепловой шок. Человек не отдает себе отчета, насколько быстро маленькое животное может перегреться. В результате теплового воздействия у кошки увеличивается частота пульса и дыхания, растет температура, животное быстро впадает в кому. В жаркую погоду у питомца должно быть всегда вдоволь воды для питья.
- Электрошок. При активном росте зубов молодой кот может погрызть провода бытовых приборов, находящихся под напряжением. Удар током вызывает остановку сердечной деятельности и смерть.

Признаки приближающейся смерти
По народным приметам, кошка уходит умирать прочь из дома. В наши дни это случается редко. Главные признаки приближения смерти животного:
- отказ от приема пищи и воды;
- отсутствие стула более двух дней;
- кал с кровью;
- темный цвет мочи;
- одышка, перебои в дыхании;
- снижение сердечного ритма (нормальное значение – один удар в секунду);
- запах гниения;
- понижение температуры тела (норма 38°С — 39°С).
Уход за угасающей кошкой. Чтобы облегчить предсмертные часы, животное нужно положить в тёплом месте на мягкую лежанку, покрытую одноразовой пеленкой. По мере необходимости менять или стирать подстилку. Можно периодически относить питомца на руках к лотку для отправления естественных надобностей. В зависимости от степени страданий ветеринар может прописать обезболивающие для сильной или средней боли, чтобы питомец умер не в муках.
Признаки боли: неподвижность, неестественное положение тела, отсутствие общительности, замерший взгляд, расширенные зрачки.
При сильных болях на последней стадии болезни ветеринар может порекомендовать и провести эвтаназию.
Что делать после смерти кошки. Непосредственно после смерти животного нужно связаться с государственной ветеринарной организацией. Выбрасывать в воду или закапывать тело питомца запрещено законом. Существуют службы, организующие кремацию трупов домашних животных. После такой процедуры прах выдается хозяину для захоронения. Есть также специальные скотомогильники.
Заботливый хозяин домашнего животного должен заранее приготовить координаты ветеринарной клиники, куда можно обратиться при экстренной ситуации для диагностики и лечения кошки.
Читайте также:

