Как сделать зрачок как у кота
Опубликовано: 06.05.2024

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Какие анализы необходимы?
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
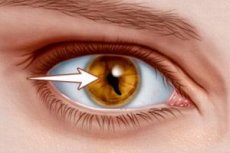
Хромосомные заболевания – это многочисленная группа генетических наследственных патологий, к которым относится и синдром кошачьего глаза (синонимы: CES, дублирование 22 хромосомы (22pt-22q11), частичная тетрасомия 22 хромосомы (22pter-22q11), частичная трисомия 22 хромосомы (22pter-22q11), синдром Шмида-Фраккаро). Данный синдром представляет собой относительно редкую хромосомную болезнь, для которой характерны два основных симптома: атрезия (отсутствие) ануса и аномалия развития радужной оболочки, внешне напоминающая кошачий глаз.

[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Эпидемиология
Распространенность данной патологии – 1 случай на 1 000 000 новорожденных детей.

[8], [9], [10], [11]
Причины синдрома кошачьего глаза
Основополагающая роль в развитии заболевания отводится наследственному фактору: при наличии в семье больного человека с синдромом кошачьего глаза велика вероятность рождения ребенка с подобной патологией.

[12], [13]
Патогенез
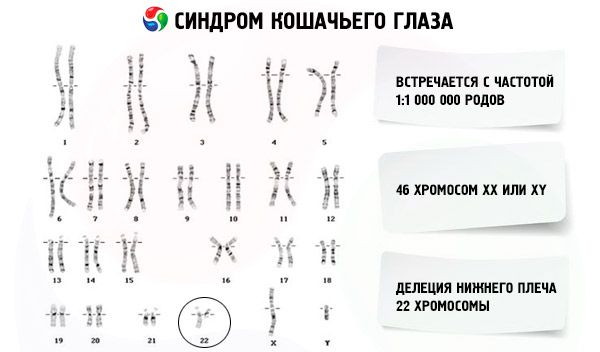
Патогенез и тип наследования заболевания до сих пор неизвестен, так как патология носит спорадический характер. В отдельных случаях специалисты выявили перераспределения микроструктуры 22 хромосомы (неполная трисомия, как следствие интерстициальной дупликации 22q11.2), а также небольшую дополнительную акроцентрическую хромосому, которая появляется внезапно вследствие сбоя на этапе деления клеток при гаметогенезе у матери или отца.
Теоретически предполагают, что патологию можно считать наследственной. Исходя из этой теории, у матери или отца имеются генетически различающиеся клетки, то есть не все клетки содержат одинаковые хромосомы. Так как акроцентрическая хромосома находится не во всех клетках, то синдром кошачьего глаза в данном поколении может не проявляться, либо обнаруживаться в легкой форме.

[14], [15], [16], [17], [18]
Симптомы синдрома кошачьего глаза
Синдром кошачьего глаза в медицинских кругах иногда называют частичной тетрасомией 22 хромосомы, или синдромом Шмида-Фраккаро. Первые признаки заметны уже при рождении ребенка и характеризуются следующими симптомами:
- отсутствие ануса, неопущение яичек (крипторхизм), недоразвитие или отсутствие матки, пупочная или паховые грыжи, болезнь Гиршпрунга, мегаколон;
- отсутствие участка радужки глаза с одной или с двух сторон;
- опущение наружных углов глазных щелей, раскосость глаз, эпикант, глазной гипертелоризм, косоглазие, односторонняя микрофтальмия, отсутствие радужной оболочки (аниридия), колобома, катаракта;
- выступы или впадины у передней поверхности ушных раковин, отсутствие (атрезия) наружного слухового канала, кондуктивная тугоухость;
- пороки клапанного аппарата сердца (тетрада Фалло, дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофия правого желудочка);
- дефекты развития мочевыводящей системы, почечная недостаточность, односторонняя или двусторонняя почечная гипоплазия и / или агенезия, гидронефроз, кистозная дисплазия;
- небольшой рост;
- искривления позвоночника, недоразвитие костной системы, сколиоз, аномальное слияние некоторых костей в позвоночнике (позвоночные слияния), радиальная аплазия, синостоз определенных ребер, вывих бедра, отсутствие некоторых пальцев;
- умственная недоразвитость (не всегда, но в подавляющем большинстве случаев);
- недоразвитие нижней челюсти, заячья губа;
- склонность к грыжеобразованию;
- расхождение нёба;
- другие недостатки развития, такие как сосудистые аномалии, полупозвонки и пр.
Синдром кошачьего глаза при смерти
Синдром кошачьего глаза, как наследственное заболевание, часто путают с так называемым эффектом, или симптомом «кошачьего зрачка» – одним из первых и явных признаков необратимого процесса гибели клеток – биологической смерти человека. Суть этого эффекта состоит в том, что при небольшом надавливании с двух сторон на глазное яблоко у покойника зрачок становится овальным (слегка вытянутым, как у кота). Если человек жив, то форма зрачка не изменяется и остается круглой: это происходит из-за тонуса мышц, удерживающих зрачок, а также из-за сохраняющегося внутриглазного давления.
После того, как человек умирает, работа центральной нервной системы останавливается, мышцы расслабляются, а вследствие прекращения кровотока понижается кровяное давление. Как результат – внутриглазное давление резко падает.
Симптом кошачьего зрачка можно проследить уже спустя 10 минут после момента биологической смерти организма.

[19], [20], [21]
Нистагмом принято называть быстрые повторяющиеся движения глаз, которые возникают вне зависимости от осознанных команд человека. Подобное состояние иногда возникает в норме, если человеку приходится наблюдать за быстро движущимся объектом, в ухо ему попадает холодная вода либо тело его вращается в пространстве (к примеру, на карусели). К появлению данного симптома, также могут приводить некоторые заболеваний нервной системы, глаза или внутреннего уха. Диагностировать патологию весьма легко, однако лечению она поддается с трудом.
Механизмом развития нистагма является нарушение периферического органа (глазного яблока, нервов глазодвигательных мышц, лабиринта в периферической части вестибулярного аппарата и идущего от него нерва), либо головного мозга.
Длительное существование нистагма, даже когда он появляется в результате поражения ЦНС и вестибулярного аппарата, приводит к неминуемому снижению остроты зрения, так как в мозг от глаз не поступает нормального изображения предметов.
Причины возникновения
Нистагм принято подразделять на врожденный и приобретенный:
Врожденная патология, встречается достаточно редко. Она передается по наследству или возникает вследствие родовых травм и внутриутробных инфекций, дающих толчок к развитию неполной атрофии зрительного нерва, косоглазия, дистрофии сетчатки, дальнозоркости, астигматизма, близорукости.
Приобретенный нистагм может развиться вследствие:
- Рассеянного склероза.
- Опухоли в мозгу.
- Ушиба головного мозга.
- Воспаления внутреннего уха.
- Энцефалита.
- Трещины височной кости.
- Инсульта.
- Опухоли нерва, несущего информацию от вестибулярного и слухового анализаторов (преддверно-улиткового).
- Воздействия наркотиков и некоторых токсинов.
- Приема ряда лекарств (соединений лития, карбамазепина, барбитуратов).
- Некоторых офтальмологических заболеваний.
Маятникообразные движения глаз зачастую вызывают поражения головного мозга, а именно: мозжечка, ствола мозга, моста, среднего мозга, области турецкого седла, гипофиза, ромбовидной ямки, продолговатого мозга.
При этом, направление непроизвольного движения глаз может говорить о локализации поражения:
- При горизонтальных движениях, как правило, поражено внутреннее ухо или средние отделы в ромбовидном мозге.
- При вертикальных или диагональных движениях, проблема кроется в области верхних отделов в ромбовидной ямке.
- При вращательных движениях, зачастую поражены нижние отделы в ромбовидном мозге.
- При конвергирующих движениях, речь идет о патологиях среднего мозга.
При диагностике, для более точного установления уровня поражения, невролог также должен оценивать скорость движений глазного яблока и их амплитуду.
Виды нистагма
По направлению колебательных движений глаз, заболевание делится на:
- Вертикальный нистагм, если наблюдается движение глаза вверх-вниз (по вертикали);
- Горизонтальный нистагм, когда движения происходят по горизонтальной оси;
- Ротаторный нистагм, с вращательными движениями, вокруг сагиттальной оси;
- Конвергирующий нистагм, при котором наблюдается быстрое движение глазами в направлении друг к друга;
- Диагональный нистагм – движение по диагонали.
О том, в какую именно сторону направлен нистагм, нужно судить по быстрой его фазе.
Если движения глаз однотипны, нистагм называют ассоциированным, если разные – диссоциированным.
Нистагм различают и по локализации поражения:
1. Вестибулярный. Причины его обусловлены патологиями отдела головного мозга, в который поступает информация от вестибулярного аппарата, а также заболеванием самого лабиринта (периферического вестибулярного аппарата). Подобный нистагм можно вызвать вращением тела, а также калорической пробой (залить в ухо холодную или теплую воду определенной температуры). Он может возникать и спонтанно, сопровождаясь тошнотой и головокружением.
2. Центральный. Такой нистагм развивается при травматических, дистрофических, опухолевых либо воспалительных поражениях мозжечка, структур в задней черепной ямке, подкорковых и корковых центров регуляции движений глаз.
Также существуют и иные классификации.
Симптомы нистагма
Нистагм характеризуется движениями глазного яблока, которое возникает самопроизвольно или после некой провокации. Движения бывают маятникообразными (туда – обратно) и продолжаются одинаковое количество времени в горизонтальной и вертикальной плоскости или по диагонали. Если в одну сторону движение глаза быстрее, чем в другую, то такой нистагм определяют, как толчкообразный.

Встречается и смешанный тип, при котором, когда человек смотрит вперед, возникают маятникообразные движения, но при взгляде в любую из сторон – толчкообразные.
Нистагм у детей
Нистагм у детей имеет свои существенные отличия:
1. Вероятность наличия заболевания у ребенка существует, если малыш к 4-й неделе жизни не фиксирует взгляд. Данный тип патологии носит врожденный характер и обусловлен воздействием на детский мозг неблагоприятных факторов во внутриутробном периоде развития или генетическим нарушением иннервации глазодвигательных мышц. Подобное состояние имеет следующие характеристики:
- Проявляется ко 2-3 месяцу, сохраняясь на всю жизнь;
- Во время сна не виден;
- Имеет толчкообразный характер и горизонтальную направленность;
- Существует направление взгляда, при котором нистагм не проявляется.
2. Рано приобретенный нистагм, обусловлен патологией обоих глаз, которая снижает центральное зрение. По симптоматике он схож с врожденным, но проявляется чуть позже. В этом случае, ребенок замечает подергивания глаз и это ему очень мешает.
3. Кивательный спазм – патологическое состояние, сопровождающее нистагм, которое развивается к 3-18 месяцам. Может быть невыясненной природы (и проходит к возрасту 3 лет), нередко обусловлен некой патологией (включая опухоли) головного мозга либо черепно-мозговых нервов. Нистагм при этом имеет мелкую амплитуду, высокую частоту и развивается в горизонтальной плоскости (иногда с вертикальными компонентами), сопровождается киванием головы.
4. Скрытый, латентный нистагм, развивается из-за инфантильного косоглазия, протекает без пареза взгляда вверх или вниз. Подобный нистагм при открытых глазах отсутствует, а появляется при снижении интенсивности освещения одного глаза и имеет горизонтальную направленность.
5. Детский нистагм нередко наблюдается и при альбинизме – генетическом заболевании, характеризующимся отсутствием пигмента в радужке.
Непроизвольные движения глаз у детей, также могут быть вызваны посттравматической энцефалопатией или быть первыми признаками болезни Меньера.
Диагностика нистагма
Возникновение нистагма требует обязательной консультации следующих специалистов: невролога, ЛОР-врача, офтальмолога, нейрохирурга. С применением таких методов исследования:
- Электронистагмография – метод, позволяющий зафиксировать направленность движений глаз и их амплитуду;
- Электроретинография – осмотр сетчатки;
- Выявление остроты зрения;
- Исследования головного мозга посредством МРТ с контрастированием.
Лечение нистагма
Терапия состояния зависит от типа выявленной патологии:
- Воспаление лабиринта или глаза требует проведения консервативного лечения этих заболеваний;
- При альбинизме назначается ношение солнцезащитных или дырчатых очков и затемненных контактных линз;
- В ряде случаев требуется коррекция зрения хирургическими методами;
- Оперативное удаление опухоли головного мозга;
- Назначаются медикаментозные препараты, для улучшения питания сетчатки и прочих структур органа зрения (комплексы витаминов, расширяющие сосуды средства, препараты уменьшающие вязкость крови).

В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в "Московскую Глазную Клинику" Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
статистика посещений
Признаки наркотического опьянения.
Все признаки наркотического поведения наркомана можно разделить на три основных вида:
I. Внешние признаки;
II. Поведенческие признаки;
III. Признаки «улики».
К внешним признакам относятся:
- Расширенные или суженые зрачки. Это самый точный показатель того, что что-то не так и пожалуй самый эффективный метод визуального определения употребил ли человек наркотики.
Здесь остановимся подробнее: зрачком называется темное отверстие в радужной оболочке глаза. Оно ограничивает световой поток, идущий к сетчатке. У трезвого человека зрачок никогда не бывает абсолютно спокойным. Постоянные движения зрачка зависят от многочисленных раздражителей: повышенная активность человека, боль, эмоциональное напряжение, сильный страх, внезапный резкий раздражитель (толчок, громкий звук) приводят к расширению зрачков. Так организм человека пытается быстро получить зрительную информацию о раздражителе. У наркомана зрачок находится в одном положении (во время действия наркотика), иногда немного изменяясь буквально на 1мм.
Как определить наркомана по зрачку? Зрачок может указать на вид принятого наркотика. Как он выглядит, указано на рисунках (фото) 1,2,3
РИСУНОК 1 Зрачок в норме ( человек трезв)
В умеренном освещении находится в среднем размере, изменяясь в зависимости от яркости света, зрачок постоянно находится в движении от суженного до расширенного. Так же влияет резкость перемены освещения, так если посветить в глаза фонариком, то у трезвого человека зрачок незамедлительно сработает на сужение, выключив яркий свет зрачок расширится - это признак нормальной работы зрачка, у наркомана после таких манипуляций зрачок будет находиться в одном положении, в каком? суженном или расширенном, смотрите на рисунках 2 и 3.
РИСУНОК 2 Глаза наркомана
Зрачок наркомана - Героин, морфин, наркотики из мака, кодеиносодержащие медпрепараты (терпинкод, коделак, нурофен и др.) — вызывают сужение. Зрачок глаза суженный (маленький), не реагирует на смену освещения, если посветить фонариком несколько секунд и выключить, то зрачки останутся в одном, суженном положении, для людей разбирающихся в таких ситуациях глаза наркомана с суженным зрачком вызывают подозрении уже с дистанции в 1-2 метра. К сведению, время действия таких наркотиков как опиаты (опиойды), героин, морфин, кодеин и т.д. составляет около 5 часов, к этому времени зрачки глаза начинают постепенно функционировать, реакция зрачка на свет замедлительная почти не ощутимая, но всё же она присутствует. По мере выхода активного вещества (наркотика) из организма, это происходит после 5 часов после употребления, наркоман трезвеет и функциональность зрачка постепенно восстанавливается.
РИСУНОК 3 Глаза наркомана
Зрачок наркомана - Кокаин, амфетамин, экстази, ЛСД, перевинтин (винт на сленге) вызывает заметное расширение зрачков. Зрачок в таком положении сразу заметен, обычно действие таких наркотиков продолжается около 24 часов (кроме кокаина у которого действие 1-1.5 часа), и зрачок может быть расширенным по прошествии суток и более, приходя иногда в среднее положение, затем опять расширяясь, это происходит по мере протрезвления человека. В некоторых случаях после употребления перевинтина ("винт" на сленге) зрачок остается расширенным двое суток. На проверку фонариком зрачок остается в расширенном, большом состоянии, немного изменяясь буквально на 1мм., в зависимости от прошествии времени приема наркотика.
Марихуана, конопля, гашиш и т.д. могут вызвать как сужение так и расширение зрачка. После принятия этого наркотика белок глаза наркомана становится порозовевшим или покрасневшим, видны воспаленные (надувшиеся) сосуды, и самое основное - глаза наркомана становятся "стеклянными" (бликуют на свет). Цвет радужной оболочки (цвет глаз: голубые, серые, карие идр.) не играет роли, но чем она темнее, тем тяжелее диагностика.
Расширенный зрачок так же указывает на абстинентный синдром (отказ от употребления, ломка, наркотическое похмелье ).
- Покрасневшие или мутные глаза, застывший взгляд;
- Бледность лица и всей кожи или, наоборот, покраснение лица и верхней части туловища;
- Замедленная речь;
- Изменение слюноотделения: повышенное слюноотделение или, наоборот, сухость во рту, сухость губ, как результат - осиплость голоса;
- Изменение координации движений: их плавность, скорость, соразмерность (размашистость, резкость, неточность), неустойчивость при ходьбе, покачивание туловища даже в положении сидя (особенно явное при закрытых глазах);
- Специфика носимой одежды: в теплом помещении или в теплое время года, когда все ходят с коротким рукавом, человек, который употребляет наркотики (если это инъекции) будет в одежде с длинными рукавами. Часто даже в помещении будет носить солнцезащитные очки.
К поведенческим признакам можно отнести:
- Состояние опьянения: в той или иной мере внешний вид и поведение наркомана напоминает состояние алкогольного опьянения, но при отсутствии запаха алкоголя изо рта или при слабом, не соответствующем состоянию запахе;
- Изменение сознания: изменение настроения (беспричинное веселье, смешливость, болтливость, злобность, агрессивность), изменение двигательной активности (повышенная жестикуляция, избыточность движений, неусидчивость или же, наоборот, обездвиженность, вялость, расслабленность, стремление к покою (независимо от ситуации));
- Неадекватное или заторможенное общение, неадекватная реакция на критику;
- Неспособность сосредоточиться.
К признакам «уликам» можно отнести:
- На теле: следы от уколов, порезы, синяки.
- В одежде или носимых вещах: свернутые в трубочку бумажки, маленькие закопченные ложки, фольга; капсулы, бутылки, пузырьки, жестяные банки с вырезанными окошками, пачки лекарств снотворного или успокоительного действия, папиросы в пачках из-под сигарет или предметы, напоминающие курительные трубки, наличие много сладкого при себе или обёрток от них.
Признаки употребления марихуаны или гашиша:
- инъецирование конъюнктивы глазных яблок (покраснение);
- тахикардия (повышение скорости сердечных сокращений), и как следствие — повышение кровяного давления;
- сухость во рту;
- повышенный аппетит;
- прием малого количества марихуаны может вызвать сонливость, но чаще такой эффект возникает от принятия сверх нормы, то есть большого количества.
Внешний вид марихуаны и гашиша:
Признаки употребления амфетамина:
У амфетаминового наркомана увеличивается бодрость и активность, поднимается настроение, снижается утомляемость, снижается потребность во сне, усиливается способность концентрировать внимание, понижается аппетит. Наркоман под амфетамином, не может усидеть на одном месте, постоянно стремится двигаться и действовать ("куда-то тянет"), очень много говорит, речь - эмоционально насыщенна, особенно с гневно-раздраженными интонациями. Отмечается склонность к размашистым жестам. Проявляют ко всему чрезмерное любопытство, задают массу ненужных вопросов, особый смысл которых понятен только для них; настойчиво требуют ответа. Эйфория от амфетамина проходит очень быстро (1 фаза). Прилив сил, энергии, бодрости и выраженная активность (2 фаза) продолжается несколько часов и резко обрывается неприятными переживаниями, апатией и депрессией.
Внешний вид психотропных веществ амфетоминного ряда:
«Доктор, у меня перед глазами мушки!». В настоящее время жалобы такого плана остаются самыми распространёнными на приеме у врача-офтальмолога.
В обширном клиническом исследовании, проведенном британским доктором, среди опрошенных пациентов офтальмологических кабинетов около 80% людей испытывают неудобство, связанное именно с этим явлением. При выраженном дискомфорте это может вызвать депрессивное состояние и значительное снижение качества жизни.
Так почему они появляются, чем это опасно и самое главное — как лечить?
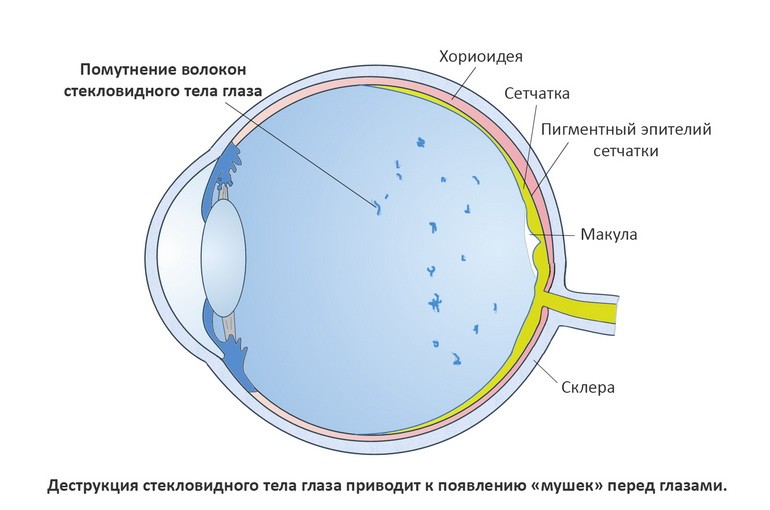
Причина в стекловидном теле (СТ) — это гелеподобное вещество, заполняющее 2/3 всего объема внутри глаза, не способное к регенерации. При его потере, пространство замещается внутриглазной жидкостью. Стекловидное тело поддерживает постоянную форму глаза и участвует в преломлении поступающего света на световоспринимающую оболочку глаза — сетчатку. По составу СТ на 98% — вода, 2% — это гликозаминогликаны, белки коллагена и другие структурные вещества. Между волокнами пространство заполняется молекулами гиалуроновой кислоты, которые не позволяют коллагену уплотняться, благодаря этому стекловидное тело сохраняет свою прозрачность.
Факторы риска — миопия высокой степени, нарушения обменных процессов организма (сахарный диабет, атеросклероз), высокое артериальное давление, травмы головы и глаз в анамнезе, перенесенные офтальмологические операции, физическое истощение и др.
Виды помутнений.
1) Идиопатические плавающие помутнения — это первично возникшие помутнения. Под воздействием различных факторов структура гиалуроновой кислоты изменяется, что ведет к ее уменьшению. Волокна коллагена уже ничто не разделяет, они соединяются друг с другом и, утолщаясь, теряют свою прозрачность. Наиболее распространенной причиной являются возрастные изменения — обычно это 40-60 лет. Помутнения становятся особенно заметны на ярком фоне, периодически попадая в поле зрения и двигаясь соответственно движениям глаза. Могут появляться в обоих глазах, но не синхронно. Плавающие помутнения стекловидного тела небольшого размера не являются патологией, но большие пятна, попадая в поле зрения, отбрасывают на сетчатку тень и вызывают значительный зрительный дискомфорт.
2) Вторичные помутнения не связаны с изменением структуры стекловидного тела. Это всегда непрозрачные молекулы извне.
Отслойка или разрыв сетчатки — может вызывать появление схожих жалоб — плавающих мушек, пятен перед глазами. Ощущение занавеси, вспышек и молний, снижение остроты зрения являются дополнительными симптомами. Данная патология очень серьезна, может грозить полной и необратимой потерей зрения. Любое промедление опасно! Поэтому при возникновении комплекса симптомов необходимо экстренное обращение ко врачу-офтальмологу.
При разрыве сосудов сетчатки, в полость глаза проникают элементы крови. Стекловидное тело теряет свою прозрачность в течение нескольких минут. В зависимости от интенсивности кровотечения потеря зрения может быть частичной или полной. Если кровоизлияние в легкой степени, то это проявляется в небольшой мутности зрения. В дальнейшем кровь сворачивается и может сформироваться тяж от сетчатки в стекловидное тело. Этот тяж, оказывая сильное тянущее воздействие, в дальнейшем может вызвать разрыв или отслойку сетчатки. Поэтому раннее лечение гемофтальма обеспечит быстрое рассасывание сгустков крови и профилактику дальнейших осложнений.
Воспаление стекловидного тела. Вызывается инфекцией, например токсоплазмой или цитамегаловирусной инфекцией. Из-за наличия воспалительных элементов в стекловидном теле, возникают плотные тяжи, которые будут снижать остроту зрения. Воспалительный процесс охватывает не только прозрачную структуру, но и соседние области (сетчатку, сосудистую оболочку глаза), поэтому зачастую помимо «мушек» перед глазами, пациенты чувствуют боль, выпадение целых областей поля зрения.
Когда стоит обратиться к врачу?
Если число помутнений увеличивается, отмечаются другие зрительные симптомы — молнии и вспышки перед глазами, потеря бокового зрения, глазная боль — это все является признаком серьезной патологии.
Если уже в анамнезе есть травмы или перенесенные операции на глазах — возникновение помутнений может говорить об ухудшение состояния и наличии осложнения.
Во всех этих случаях необходим осмотр врача-офтальмолога!
Прием начинается со сбора анамнеза: врач уточнит время возникновения симптомов, скорость их развития, степень дискомфорта, были ли перед этим травмы или операции. Необходимо рассказать врачу о хронических имеющихся заболеваниях. Результаты анализов также могут помочь найти причину возникновения помутнений.
Необходимо провести полное обследование состояния органа зрения пациента. Для этого проверяют остроту зрения по специальным таблицам, проводят осмотр полей зрения, оценку движения глазных яблок. При помощи специального микроскопа проводят внешний осмотр глаз, также измеряют внутриглазное давление. Самой важной частью осмотра является исследование глазного дна в условия расширенного зрачка. Для этого закапывается средство, эффект которого сохраняется в течение 3-4 часов после осмотра. При помощи специальных линз проводят осмотр состояния стекловидного тела и сетчатки.
Дополнительные методы исследования необходимые для уточнения диагноза, обычно назначаются врачом после проведенного осмотра, исходя из полученных данных. Например, при воспалении может понадобится микробиологическое обследование, при гемофтальме или отслойке назначают УЗИ-глаза. При глазной мигрени необходима консультация невролога.
Лечение возрастных изменений стекловидного тела не требует консервативного вмешательства. Обычно пациенты привыкают к небольшим плавающим помутнениям, и они не вызывают значительного дискомфорта. Лечение вторичных помутнений основано на исключении патологических состояний, вызвавших эти симптомы.
Если же лечение все-таки требуется, в арсенале современных врачей имеются методы как консервативного, так и хирургического лечения.
1) Консервативное лечение
Фармакологический витриолизис — это разжижение и растворение плотных помутнений с помощью специальных препаратов. Метод является перспективным, но малоизученным, его применение не так широко распространено.
2) Хирургическое лечение
AG — лазерный витреолизис. Лечение помутнений в стекловидном теле стало возможным только в последнее время, благодаря совершенствованию технических особенностей лазерных установок. При лазерном воздействии происходит точечное удаление помутнения. В силу небольшого размера помутнения и расположения в заднем отделе, в данном методе важна точность и опытность хирурга. Поэтому этот метод сопряжен с рисками осложнений и прибегать к нему не рекомендуется при малых размерах помутнений. В литературе описаны случаи лечения лазером при обширных кровоизлияниях. Эффективность при этом достигла 70%, что является высоким результатом.
Многочисленные исследования и статьи заявляют, что более 70% пациентов, имеющих плавающие помутнения, признают это скорее неприятностью, чем состоянием требующего лечения. Со временем мушки, появляющиеся в силу возрастных изменений, перестают быть заметными.
При возникновении этих симптомов необходимо исключить опасные состояния и в дальнейшем можно принять решение, исходя из влияния помутнений на качество жизни пациента.

Покраснение глаз – это не только эстетическая проблема, это еще и медицинский симптом, которым могут проявляться различные заболевания. Если у Вас покраснели глаза, стоит разобраться, какая именно причина вызвала их покраснение.
Почему краснеют глаза
Под покраснением глаз обычно понимают покраснение склеры – белковой оболочки глаза. Склера содержит значительное количество капилляров – мельчайших кровеносных сосудов. Обычно они незаметны, но под воздействием ряда обстоятельств кровеносные сосуды склеры могут расширяться, стенки сосудов при расширении растягиваются, и тогда мы их видим, вернее, видим наполняющую сосуды кровь. Кровь красного цвета, поэтому глаза выглядят покрасневшими.
В большинстве случаев расширение сосудов склеры вызвано резким усилением кровообращения. Так организм отвечает на достаточно широкий круг проблем. Кровь – это внутренний транспорт, с помощью которого доставляются питательные вещества, удаляются токсины. Приток крови способствует повышению местной иммунной защиты, ускоряет заживление. Во многих случаях покраснение глаз довольно быстро проходит; это означает, что кровоснабжение склеры нормализовалось. Если покраснение сохраняется длительное время, то, очевидно, проблема, которая его вызвала, достаточно серьёзна.
Что делать при покраснении глаз
В первую очередь следует устранить причину, вызвавшую покраснение глаз.
Если покраснение глаз – следствие переутомление, надо дать глазам отдых. Устранению покраснения способствует сон: ведь когда мы спим, наши глаза отдыхают. Полноценный восьмичасовой сон во многих случаях поможет убрать покраснение глаз.
В современном мире многие виды деятельностей связаны с работой за компьютером. Глаза очень устают, если приходится всё время смотреть в экран. Необходимо отводить глаза в сторону, специально моргать, а ещё лучше давать глазам отдых время от времени закрывая их на пару минут.
Возможно, покраснение глаз – это аллергическая реакция. Необходимо убрать то, что способно вызвать аллергию. Если Вы начали пользоваться новой косметикой, отложите её. Пользуйтесь только натуральными средствами гигиены. Исключите контакты с домашними животными.
Если краснота глаз не проходит, следует обратиться к врачу.
Причины
К физиологическим причинам покраснения глаз относят:
- усталость глаз в результате длительного зрительного напряжения, в том числе при неправильно подобранных очках;
- усталость глаз на фоне нервного напряжения;
- недостаток сна;
- сильные физические нагрузки;
- длительный плач;
- продолжительный кашель или чихание.
Покраснение глаз при физиологическом происхождении не приводит к развитию воспаления. Как только фактор, вызвавший покраснение, исчезает, покраснение проходит без каких-либо последствий для организма. Усталость глаз, как правило, проявляется покраснением склер к концу рабочего дня или вечером. При этом покраснение может сопровождаться ощущением жжения или рези в глазах.
Причиной покраснения глаз может быть воздействие различных раздражителей. Наиболее типичны следующие ситуации:
- попадание в глаза воды;
- попадание в глаза средств бытовой химии (моющих и чистящих средств, дезодорантов, репеллентов и т.п.);
- попадание в глаза дыма (в том числе сигаретного);
- воздействие солнечного излучения (нахождение на ярком солнце без светозащитных очков);
- длительное пребывание на холоде или на сильном ветре;
- попадание в глаза инородных предметов (пыли, соринок и т.п.);
- раздражение глаз контактными линзами.
Если глаза будут довольно часто испытывать химическое или физическое
раздражение, это может привести к развитию различных заболеваний глаз, одним из
симптомов которых будет покраснение, проявляющееся в периоды
обострений.
Покраснение глаз может быть симптомом следующих заболеваний:
- конъюнктивит (воспаление слизистой глаза);
- кератит (воспаление роговицы);
- воспаление слёзной железы (дакриоаденит);
- воспаление слёзного мешка (дакриоцистит);
- каналикулит (воспаление слёзных канальцев);
- блефарит (воспаление век);
- увеит (воспаление сосудистой оболочки глаза);
- ячмень на глазу;
- синдром сухого глаза;
- глаукома;
- неврит зрительного нерва;
- а также других, более редких глазных заболеваний.
Различные заболевания могут проявляться покраснением глаз. Прежде всего, это:
- ветряная оспа. При активном протекании ветряной оспы, вирус может проникнуть в камеру глаза, вызвав воспаление роговицы и покраснение склеры;
- гипертоническая болезнь;
- аллергические заболевания;
- сахарный диабет,
- а также ряд других заболеваний.
Когда при покраснении глаз надо обратиться к врачу?
Незамедлительно обратиться к врачу необходимо, если покраснение глаз сопровождается такими симптомами, как:
- тошнота и рвота;
- сильная головная боль;
- ухудшение зрения;
- боль в глазах;
- светобоязнь;
- какие-либо выделения из глаз.
К какому врачу следует обратиться?
С жалобой на покраснение глаз необходимо обращаться к врачу-офтальмологу.
Читайте также:

