Какие антибиотики можно давать коту при абсцессе
Опубликовано: 22.04.2024
К настоящему времени установлено, что необоснованное применение антибиотиков, несмотря на их исключительное терапевтическое и профилактическое значение, приносит больше вреда, чем пользы. Так, длительное применение антибиотиков внутрь может привести к дисбактериозу в желудочно-кишечном тракте, особенно у рогатого скота, и возникновению устойчивых микробов. Безусловным показанием к их применению являются: прежде всего сепсис; закрытые гнойно-некротические очаги, сопровождающиеся выраженными признаками гнойно-резорбтивной лихорадки, а также инфекционные поражения анатомических полостей; анаэробная инфекция; актиномикоз и некоторые другие грибные инфекции.
Раннее применение антибиотиков с учетом чувствительности к ним возбудителя инфекции позволяет достигнуть высокой терапевтической эффективности. Она еще более повышается, если предварительно провести хирургическую обработку раны и дренирование ее, а также аспирацию гноя из закрытых полостей и тщательное промывание их. Эффективность антибиотика значительно возрастает, если внутримышечно ввести 0,5%-ный продигиозан (мелким животным 10—15 мкг, крупным 250—300 мкг), который активирует неспецифический и специфический иммунитеты и образование интерферона. Вводить антибиотики следует тем дольше, чем тяжелее инфекционный процесс.
Оптимальная концентрация антибиотиков в инфицированном очаге достигается при введении их в регионарные артерии. Однако нужно иметь в виду, что слишком высокая концентрация антибиотиков в организме, особенно при длительном применении, угнетает тканевое дыхание, затормаживает репаративные процессы и снижает естественный иммунитет. Недопустимо вводить заниженные дозы антибиотиков, так как это способствует появлению устойчивых рас микробов. Длительное применение какого-либо антибиотика или сочетаний их может способствовать развитию суперинфекции.
Чтобы не допустить этого, следует менять антибиотики через 5—7 дней и более с учетом микробиологического контроля перед их сменой. При стафилококковой инфекции и неизвестном возбудителе целесообразно применять полусинтетические пенициллины (оксациллин или метициллин, фузидин) с антибиотиком, действующим на грамотрицательную флору (ампициллин, мономицин, канамицин, гентамицин). Наиболее активными антибиотиками по отношению к синегнойной палочке являются полимексин, канамицин, особенно гентамицин и карбенициллин и их сочетания. При местной и общей инфекции, вызванной кишечной палочкой и протеем, более эффективными являются комбинации ампициллина с левомицетином, канамицином или колистином.
Местное применение антибиотиков осуществляется путем орошений, использования марлевых дренажей и аппликаций марлевыми салфетками, обильно пропитанными растворами или эмульсиями антибиотиков, а также путем припудривания стенок гнойных полостей и ран после хирургической обработки (иссечения мертвых тканей). Особенно часто антибиотики применяют с новокаиновым или гемоновокаиновым растворами для создания инфильтрата вокруг инфицированного очага. Желательно, чтобы раствор был введен и под его основание. Новокаин-пенициллиновые и другие растворы и эмульсии антибиотиков целесообразно вводить в закрытые инфекционные (септические) очаги после предварительного промывания и эвакуации из них гноя или ихорозного экссудата.
Внутрисуставные, внутрисухожильно-влагалищные, внутрикостные, внутриартериальные, внутривенные инъекции новокаин-антибиотиковых растворов в сочетании с хирургическими приемами, а в начальных стадиях даже без них нередко обеспечивают хороший лечебный эффект.
При лечении животных с хирургической инфекцией целесообразно сочетать антибиотики с сульфаниламидами (необходимо учитывать, что последние несовместимы с новокаином). Действуя на разные стороны обмена микробной клетки, сульфаниламиды влияют на нее как синергисты антибиотиков, взаимно усиливая их антимикробное действие. Обильная присыпка антибиотиками анатомических полостей вызывает сильное раздражение и приводит к сращениям, а в брюшной полости — к спаечной болезни. Засыпка остеомиелитических и других патологических костных очагов целесообразна, так как ускоряет заполнение их соединительной тканью.
Автор: John G. Bartlett, MD.
Возбудители
- Pasteurella multocida (собаки и кошки)
- Capnocytophaga canimorsus (собаки)
- Eikenella corrodens (люди)
- Streptococcusspp. (все укусы), особенно S.anginosus
- Staphylococcus aureus (все укусы)
- Staphylococcus intermedius (собаки)
- Анаэробы (все укусы), особенно Prevotellaspp.
Клиника
- Данные рекомендации включают укусы людей, кошек, собак и летучих мышей и не включают укусы насекомых
- Инфекции вследствие укусов могут приводить к развитию целлюлита, абсцессов, гнойных тендовагинитов, септических артритов и остеомиелитов (особенно проникающие травмы)
- Данные по человеческим укушенным ранам или закрытые травмы, вследствие избиений, могут быть минимальными или намеренно искаженными пациентом, поэтому необходим более тщательный опрос истории получения травмы. Стоит учитывать, что любые повреждения пястных костей должны рассматриваться как инфицированные
Диагностика
- Раны менее 8 часов от момента получения: раздавленные или прокушенные раны, царапины (слишком мало времени для развития признаков инфицирования)
- Раны более 8 часов от момента получения: имеются признаки инфицирования, такие как лихорадка, целлюлит, гнойное отделяемое, абсцесс
- Очень важное диагностическое значение имеют проведение мазка по Граму и микробиологическое исследование для выявления аэробов или анаэробов (взятие мазков или кусочков ткани)
- Рентгенологические исследования при подозрении на остеомиелит.
Лечение
Общие рекомендации
1. Обработка раны
3. Противостолбнячная сыворотка
4. При укусах животных – возможно бешенство
- Чистые раны: обильно промыть водой и мылом, обработка спиртосодержащими анестетиками, повидон-йодом; прокушенные раны – использовать промывание антисептиками под высоким давлением
- Предотвращение некроза тканей; иммобилизация и подвешивание конечности
- Закрытие травмы: обычно раны не ушивают, за исключением ран на лице; используют лейкопластырь для сближения краев раны
- Вакцинация от столбняка в анамнезе: если менее 3 доз или их количество не известно и рана незначительная – рекомендовано введение противостолбнячного анатоксина, если повреждения серьезные – анатоксин + противостолбнячный иммуноглобулин
Антибиотикопрофилактика и лечение
- Показания к антибиотикопрофилактике: серьезные повреждения менее 8 часовой давности; повреждения, проникающие в кости и суставы, раны на лице, руках и гениталиях; пациент с иммуносупрессией
- Предпочтительно использование амоксициллина/клавуланата 875/125 мг перорально дважды в день в течение 7 дней
- Альтернативная схема: моксифлоксацин(авелокс) 400 мг перорально 1 раз в день х 7 дней
- Также альтернативой могут быть амоксициллин, доксициклин, цефуроксим, которые активны в отношение микрофлоры полости рта людей и животных).
- Лечение: (инфекция диагностирована, пациент госпитализирован) ампициллин/сульбактам 1-2 г внутривенно каждые 6 часов или тикарциллин клавуланат 3-6 г внутривенно каждые 4-6 часов
- Альтернативная схема: цефотаксим 1-2 г внутривенно каждые 6 часов или моксифлоксацин 400 мг каждые 24 часа
- Амбулаторное лечение: амоксициллин/клавуланат 875/125 мг перорально дважды в день или 2000/125 мг дважды в день
- Альтернатива: моксифлоксацин 400 мг перорально один раз в день, азитромицин 500 мг перорально, затем 250 мг один раз в день
Профилактика бешенства
- 1) Промыть рану с мылом. 2) Отловить животное (если это возможно без получения дополнительных повреждений). 3) заявить о случившемся в соответствующее учреждение
- Не приближайтесь к летучем мышам и не берите их в руки
- Источники заражения: собаки и кошки, зараженные бешенством; потенциальный риск могут представлять еноты, скунсы, лисы и летучие мыши.
- Профилактическое антирабическое лечение
Заключение
- Все укушенные раны должны обязательно амбулаторно отслеживаться в течение 1-2 дней после первоначальной диагностики и лечения, с целью предотвращения развития инфекции и/или последующего хирургического лечения.
Дополнительная информация
Абсцесс (нарыв) – воспаление с образованием гнойной полости на теле кошки.
Причиной для возникновения служит наличие мелких ран и укусов. Через повреждения в коже в организм попадают стрептококки и стафилококки, которые активно размножаются внутри кожи. Патология не несет большой угрозы, от нее легко избавиться при своевременно назначенном лечении.
При попадании бактерий в организм иммунная система начинает активно с ними бороться, под кожным покровом образуется гной. Здоровый организм питомца может самостоятельно справиться с воспалением, в противном случае возникает абсцесс.
Распространены две формы заболевания:
1. Зубной абсцесс. Возникает при наличии запущенного пародонтоза, локализуется в области корней зуба.
2. Боевой абсцесс. Проявляется при наличии травм кожного покрова в результате драк, в случае дальнейшего их инфицирования. На зубах и в ротовой полости животный содержится большое количество болезнетворных бактерий, в процессе укуса образуется колотая рана и они свободно проникают под кожный покров питомца.
Признаки заболевания
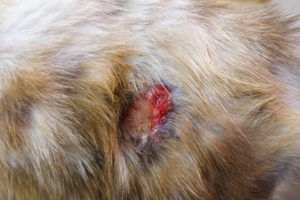
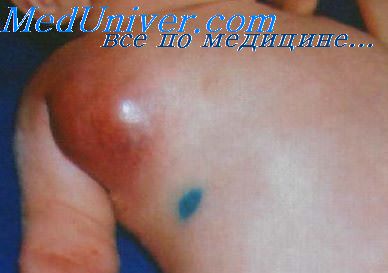
Абсцесс представляет собой припухший бугорок, горячий и мягкий на ощупь. Чаще всего местами локализаций служит уши, голова, шея и конечности. Нарывы могут образовываться в полостях организмах, как например у оснований зубов. Абсцесс бывает закрытый и открытый, во втором случае воспаленный участок выделяет гной и кровь, появляется неприятный запах и струпья.
При наличии гнойных воспалений кошку может лихорадить, наблюдается вялость, раздражительность. В большинстве случаев кошка не дает прикоснуться к воспалению, поскольку это сопровождается болью. Поражения на лапах вызывают хромоту. Зубной абсцесс вызывает полный отказ от еды.
Группа риска

Основной причиной для появления абсцесса служит свободный выгул питомца на улице. Ваш питомец может встретить агрессивно настроенного животного или сам напасть на другого кота, что приведет к появлению царапин и ранений, вызывающих нарывы. При этом не кастрированные коты чаще вступают в конфликты, шанс их заражения гораздо выше.
Кошки и кастрированные коты не исключаются из группы риска, но шанс появления абсцесса у них значительно ниже. Поскольку они более спокойны и по своей природе практически не бывают агрессивными. В целях профилактики стоит ограничить доступ на улицу. Если вы считаете, что питомцу необходимы прогулки, пользуйтесь шлейкой с поводком и контролируйте его.
В группе риска всегда остаются особи мужского пола в возрастном промежутке от года до семи лет. В этот период коты более энергичны и чаще вступают в конфликты. При этом агрессивное поведение может наблюдаться как на улице, так и дома.
Вероятность получения заболевания возрастает, если в дом приносят ещё одну кошку. В зависимости от характера уже живущего питомца между ними могут возникать конфликтные ситуации.
Диагностика
Наличие абсцесса у кошки определяется внешним осмотром. Точно определить область воспаления и границы позволяет пальпация. На воспаленной участке выстригается шерсть, достаточно часто там же можно увидеть следы от ранее нанесенных повреждений питомцу.
В некоторых случаях из очага инфекции берется проба жидкости, для выявления разновидности бактерий. Заболевание на ранней стадии не всегда удается обнаружить на первичном осмотре, часто требуются дополнительные посещения врача.
Лечение

Метод лечения зависит от состояния воспалительного процесса. На первых стадиях назначается пенициллин-новокаиновая блокада, проводится лечение согревающими компрессами и введением стрептоцидов для борьбы с источником инфекции. Созревший абсцесс надрезают скальпелем с целью удаления гнойных выделений. Открытую рану промывают антисептиками и закладывают в полость противомикробную мазь.
В случаях глубокого, большого абсцесса промытая рана зашивается и вставляются дренажные трубки. По ним выводится вновь образовавшийся гной и вводят антисептики. По мере уменьшения области воспаления трубочки удаляются. На время лечения назначается курс болеутоляющих средств. Практически всегда кошке одевают воротник конусообразной формы, во избежание расчесывания раны.
Если нет возможности показать специалисту кошку, можно провести лечение самостоятельно. Исключая запущенные случаи или повышенную температуру питомца. Для созревания нарыва используется грелка или теплый компресс. Созревший гнойник необходимо вскрыть и удалить гной стерильными салфетками. Рана промывается перекисью водорода или фурацилином, накладывается повязка с мазью Вишневского. Участок воспаления необходимо промывать и накладывать новую повязку каждый день, до полного заживления. При первой возможности рекомендуется обратиться к ветеринару.
Профилактика для хозяев драчливого питомца

Коты с тяжелым и заводным характером всегда находятся в группе риска. Они чаще всего получают серьезные повреждения от противников и зарабатываю себе абсцесс. Более серьезным последствием заболевания может стать появление кошачьего СПИДа. Таким питомцам необходим профилактические медосмотры у специалиста.
Стоит помнить, у животного с перенесенным воспаление шансы заразиться повторно гораздо выше. Лучшей профилактикой станет ограничение гуляний на улице для питомца. Кастрированные и стерилизованные особи менее агрессивны к своим сородичам.
Гнойное воспаление параанальной железы

Абсцесс может проявиться в области ануса, что связанно с наличием параанальных желез. Функции данных желез заключаются в оставлении меток на территории, отпугивании врагов и привлечении особей противоположного пола. В них накапливается жидкость (секрет) густой консистенции с резким запахом. У здорового питомца секрет выходит в процессе дефекации, способствует размягчению каловых масс, тем самым облегчает весь процесс.
Избыток и застой жидкости в анальных мешках приводит к их закупорке, что в дальнейшем способствует появлению бактерий и вредных микроорганизмов. Если параанальные железы не очисть вовремя возникает абсцесс. Причиной такому процессу могут послужить несколько факторов: избыточный вес, низкая физическая активность, некоторые особенности породистых кошек. Наличие воспаления сопровождается беспокойным поведением кошки – частые вылизывания области ануса. Важно вовремя обратиться к специалисту, если гнойный нарыв прорвется появится свищ. Такое состояние опасно и может привести к смерти питомца.
Важно помнить, самолечение очень опасно, обязательно обращайтесь к специалисту. Для питомцев, предрасположенных к заболеванию, необходима постоянная профилактика. Её периодичность определяется ветеринаром. Все зависит от породы кошки, её состояния и особенностей организма.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по АТХ
- Показания к применению
- Форма выпуска
- Фармакодинамика
- Фармакокинетика
- Использование во время беременности
- Противопоказания
- Побочные действия
- Способ применения и дозы
- Передозировка
- Взаимодействия с другими препаратами
- Условия хранения
- Срок годности
- Фармакологическая группа
- Фармакологическое действие

Как бы ни называли сопровождаемое некрозом и расплавлением тканей воспаление – нарывом, гнойником или абсцессом – воспалительный процесс и нагноение в 99% случаев вызваны бактериальной инфекцией, справиться с которой помогают антибиотики при абсцессе.
Код по АТХ
Фармакологическая группа
Фармакологическое действие
Показания к применению антибиотиков при абсцессе
Воспаление в виде абсцесса – ограниченной пиогенной мембраной полости, содержащей гнойный экссудат – результат местной защитной реакции организма: тканевые макрофаги и лейкоцитарные нейтрофилы устремляются к месту заражения и поглощают бактерии, но при этом погибают и вместе с отмершими клетками образуют гной.
Главной причиной образования таких очагов воспаления считаются грамположительные факультативно анаэробные бактерии рода Staphylococcus spp., в первую очередь, золотистый стафилококк (Staphylococcus aureus). Однако очень часто к образованию пиогенного абсцесса причастно сразу несколько разновидностей бактерий – грамположительных и грамположительных, аэробных и анаэробных.
И антибиотики при гнойных абсцессах применяются при выявлении в гнойном содержимом: Staphylococcus epidermidis, Streptococcus pyogenes, Streptococcus pneumoniae, Pseudomonas aeruginosa (синегнойной палочки), Escherichia coli (кишечной палочки), Klebsiella pneumoniae, Proteus mirabilis.
Показания к применению антибактериальных средств при абсцессах горла, окологлоточного пространства и легкого, а также одонтогенных нагноений обусловлены и наиболее вероятным присутствием таких анаэробных бактерий и бактероидов, как Peptostreptococcus spp., Clostridium perfringens, Clostridium septicume, Prevotella melaninogenica, Bacteroides fragilis и Bacteroides oralis.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Форма выпуска
Цефотаксим и Цефоперазон выпускаются в форме порошка (во флаконах) для приготовления раствора, используемого для парентерального введения.
Форма выпуска Клиндамицина: капсулы (по 75, 150 и 300 мг), 15% раствора фосфата (в ампулах по 2, 4 и 6 мл); гранул (во флаконах) – для приготовления сиропа для детей.
Джозамицин – таблетки и суспензия, Доксициклин – капсулы.
Амоксиклав: таблетки (250 и 500 мг), порошок для приготовления суспензии для приема внутрь и порошок для приготовления инъекционного раствора.
Лечение абсцесса антибиотиками: названия препаратов
Корреляция назначаемого препарата и локализации гнойного очага минимальна, а вот определение конкретного возбудителя имеет решающее значение. Антибиотики при абсцессе легкого должны назначаться с учетом того, что в развитии абсцедирующей пневмонии главную роль играет Staphylococcus aureus, поэтому эффективнее всего с ним будут бороться циклоспориновые антибиотики III поколения и линкозамиды.
Кроме них, антибиотики при абсцессе мягких тканей могут включать препараты группы макролидов.
Антибиотики при абсцессе ягодицы не применяются, когда воспаление возникло в месте инъекции и при этом бактериальная инфекция отсутствует, то есть абсцесс является асептическим (а его лечат кортикостероидами). Но в остальных случаях после вскрытия гнойника и его дренирования используют антибиотики, как правило, пенициллиновые производные.
Препараты для этиологического лечения паратонзиллярного абсцесса, то есть антибиотики при абсцессе горла должны проявлять активность в отношении Staphylococcus aureus, Streptococcus pyogenes, Klebsiella spp., Proteus spp., Escherichia coli. Это могут быть как пенициллиновые антибиотики с расширенным спектром воздействия, так и макролиды. А вот антибиотики группы тетрациклина и аминогликозиды при гнойниках в горле вряд ли помогут.
Антибактериальная терапия ретрофарингеального абсцесса, то есть лечение заглоточного абсцесса антибиотиками проводится с учетом инфекции, типичной для этого заболевания: стафилококков, пептострептококков и бактероидов. И в данном случае максимальный эффект будет от цефалоспоринов и комбинации пенициллинов с клавулановой кислотой.
К развитию одонтогенных абсцессов (пародонтального или периапикального), как правило, причастна Pseudomonas aeruginosa (синегнойная палочка) и анаэробы. Поэтому, назначая антибиотики при абсцессе зуба, врачи должны иметь в виду, что на анаэробные бактерии не действует аминогликозиды, а P. aeruginosa проявляет резистентность не только к аминогликозидам, но и к пенициллиновым бета-лактамам.
В данном обзоре представлены названия антибактериальных препаратов, которые чаще всего применяются в лечении абсцессов:
- цефалоспориновые антибиотики III поколения Цефотаксим, Цефоперазон (Церазон, Цефобоцид, Медоцеф, Цеперон и др. торговые названия);
- антибиотики группы линкозамидов Клиндамицин (Клиндацин, Клинимицин, Клеоцин, Далацин), Линкомицин;
- макролид Джозамицин (Вильпрафен);
- тетрациклиновый антибиотик широкого спектра действия Доксициклин (Вибрамицин, Доксацин, Доксилин, Новациклин, Медомицин);
- Амоксиклав (Амоксил, Аугментин, Ко-амоксиклав, Клавамокс) из группы пенициллиновых бета-лактамов.

[10], [11], [12], [13], [14], [15], [16], [17]
Фармакодинамика
Все цефалоспорины, в том числе Цефотаксим и Цефоперазон, уничтожают микроорганизмы, блокируя ферменты бактерий, необходимые для выработки углеводных компонентов стенок их клеток – мукопептидов (пептидогликанов). Таким образом, клетки бактерий лишаются наружной защиты и погибают. Аналогична фармакодинамика Амоксиклава, защищенного от бета-лактамаз бактерий клавулановой кислотой.
В основе действия линкозамидов (Клиндамицина), макролидов (Джозамицина), а также тетрациклинов (Доксициклина и других усовершенствованных препаратов данной группы) лежит их способность связываться с молекулами РНК (цитоплазматическими рибосомами) на мембранах бактерий – с нуклеотидными субъединицами 30S, 50S или 70S. В результате происходит замедление и практически полное прекращение биосинтеза белков в бактериальных клетках. В первом случае препараты действуют как бактериостатики, во втором – бактерицидно.

[18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Фармакокинетика
После введения в мышцу или в/в Цефотаксим и Цефоперазон попадают в системный кровоток с достижением максимальной концентрации – соответственно, через полчаса и пять минут (и сохраняется в течение 12-ти часов после однократного применения); связывание с протеинами плазмы не превышает 40%. Из организма цефалоспорины выводятся почками и кишечником с Т1/2 – 60-90 минут.
Биологическая доступность Клиндамицина доходит до 90%, и препарат попадает во все ткани и жидкости организма, а его наивысший уровень в крови отмечается в среднем через два часа после парентерального введения и максимум через час после приема внутрь.
Метаболизм препарата происходит в печени; элиминация через кишечник и почки; период полувыведения длится от двух до трех часов.
Фармакокинетика Джозамицина характеризуется быстрым всасыванием в желудке, высокой степенью проникновения и накоплением в мягких тканях, коже и подкожной клетчатке, небных миндалинах и легких; максимальная концентрация отмечается в среднем через 1,5 часа после приема таблеток или суспензии. При этом с белками плазмы крови связывается не более 15% активного вещества препарата. Расщепляется Джозамицин ферментами печени, а элиминируется с калом и мочой.
Быстро абсорбируется и антибиотик Доксициклин, 90% которого связывается с протеинами плазмы; через два часа после перорального приема концентрация препарата максимальная. Выведение через кишечник, Т1/2 может составлять 15-25 часов
Амоксиклав, состоящий из амоксициллин и клавулановой кислоты, достигает максимального уровня в крови через час – при любом способе применения; связывание амоксициллина с белками крови – до 20%, клавулановой кислоты – до 30%. Препарат проникает и накапливается в гайморовой полости, среднем ухе, легких, плевре и тканях внутренних половых органов. Метаболизм клавулановой кислоты происходит в печени, а продукты ее расщепления выводятся почками, кишечником и легкими. Почти 70% амоксициллина экскретируется почками в нерасщепленном виде.

[30], [31], [32], [33], [34], [35], [36], [37]
Использование антибиотиков при абсцессе во время беременности
Цефотаксим и Цефоперазон, а также Джозамицин – как антибиотики при абсцессе во время беременности – допускается испльзовать только при наличии строгих показаний.
Клиндамицин не применяется в лечении беременных.
Джозамицин Разрешено применение при беременности и в период грудного вскармливания после оценки соотношения риска и преимуществ лечения.
А данные относительно тератогенного влияния препаратов Доксициклин и Амоксиклав отсутствуют, но на больших сроках беременности применять Доксициллин запрещено.
Противопоказания
Согласно официальным инструкциям, противопоказания к применению Цефотаксима, Цефоперазона и Клиндамицина, кроме индивидуальной гиперчувствительности к препаратам, включают воспаление кишечника, кровотечения, выраженную недостаточность печени и почек.
Джозамицин также противопоказан при наличии проблем с почками и печенью.
В списке противопоказаний Доксициклина указаны недостаточность печени, повышенный уровень лейкоцитов в крови, порфирия и возраст до 9-ти лет.
Амоксиклав не назначается при гепатите, желтухе при камнях в желчном пузыре, фенилкетонурии, а также инфекционном мононуклеозе.

[38], [39], [40], [41], [42]
Побочные действия антибиотиков при абсцессе
Побочные действия Цефотаксима или Цефоперазона включают: тошноту, рвоту, расстройство кишечника и боль в животе; аллергическую реакцию (крапивницу и зуд кожи); агранулоцитоз, снижение лейкоцитов и тромбоцитов в крови; боль и воспаление стенок вены в месте введения.
Кроме перечисленных побочных эффектов, прием внутрь Клиндамицина может вызывать временное нарушение нервно-мышечной передачи, а при внутривенном введении данного антибиотика может появиться привкус металла во рту, резко снизиться АД и нарушиться работа сердца (вплоть до его остановки).
Аллергические реакции, временное ухудшение слуха, головную боль, снижение аппетита, изжогу, тошноту и диарею может спровоцировать применение Джозамицина.
Доксициклин, как и большинство антибиотиков, нарушает кишечную микрофлору, а его особенность, которая проявляется в случаях длительного приема – повышение чувствительности кожи к ультрафиолету и стойкое изменение цвета эмали зубов.
Среди наиболее частых побочных эффектов Амоксиклава отмечены кожная сыпь и гиперемия; тошнота и диарея; лейкопения и гемолитическая анемия; бессонница и мышечные судороги; нарушения работы печени (с повышением уровня желчных ферментов).

[43], [44], [45], [46], [47], [48], [49]
Способ применения и дозы
Цефотаксим и Цефоперазон вводятся парентерально – в/м или в/в, по 1-2 г через каждые 12 часов. Раствор Клиндамицина вводится внутривенно – от 1,2 до 2,7 г в течение суток; капсулы принимают внутрь – по150-300 мг каждые 6 часов в течение 6-7 суток.
Взрослым Джозамицин назначают по 1 г трижды в сутки (до еды), курс лечения составляет 10 дней; дети до 14 лет принимают суспензию в суточной дозировке 30-50 мл на килограмм массы тела (делится на три приема).
Оптимальная доза Доксициклина – по одной капсуле (100 мг) дважды в течение суток; для детей после 8-ми лет (в зависимости от тяжести состояния) – по 2-4 мг препарата на каждый килограмм веса. Длительность лечения – не менее 10 дней.
Амоксиклав для внутривенного применения вводится инфузионно – по 1,2 г через каждые 8 часов на протяжении 4-5 дней; детям младше 12 лет – по 30 мг на килограмм массы тела. Затем переходят на таблетированную форму препарата.
Если применяют только таблетки, то их рекомендовано принимать во время еды: по таблетке трижды в сутки (желательно каждые 8 часов). Детям до 6 лет лучше принимать Амоксиклав в форме суспензии – по 15 мг на каждый килограмм веса, доза для грудных детей – 10 мг/кг, принимать три раза в сутки. Максимально допустимая суточная доза в педиатрии – 45 мг/кг.

[50], [51], [52], [53], [54], [55], [56], [57], [58], [59]
Передозировка
В случаях передозировки Цефотаксима и Цефоперазона может наблюдаться усиление побочных действий препаратов. Превышение дозы Клиндамицина, Джозамицина и Доксициклина повышает интенсивность побочных эффектов со стороны желудочно-кишечного тракта.
А при передозировке Амоксиклава может быть головокружение, бессонница, повышенное нервное возбуждение с судорогами. При тяжелом состоянии рекомендован гемодиализ.

[60], [61], [62], [63], [64], [65], [66], [67]
Взаимодействия с другими препаратами
При лечении Цефотаксимом или Цефоперазоном необходимо избегать одновременного использования антибиотиков-аминогликозидов, нестероидных противовоспалительных средств (НПВС), Фуросемида и антикоагулянтов.
Выявлена несовместимость Клиндамицина с такими препаратами, как: эритромицин, ампициллин, опиодные анальгетики, витамины группы B, барбитураты, глюконат кальция и сульфат магния.
Джозамицин не назначается вместе с другими антибиотиками, теофиллином, антигистаминными препаратами. Кроме того, Джозамицин снижает эффективность средств гормональной контрацепции.
Не допускается одновременное применение Доксициклина с антацидными средствами, непрямыми антикоагулянтами, препаратами железа и спиртосодержащими настойками.

[68], [69], [70], [71], [72], [73]

Автор данной статьи:
Толстошеев Андрей Юрьевич
Главный врач, стоматолог-хирург, врач стоматолог-ортопед
Воспаления десен в стоматологии называются заболеваниями пародонта, то есть всего комплекса тканей около зуба. Занимаются лечением воспаления десен зубов врачи-пародонтологи.
Воспаление может охватывать область одной десны или двух, но часто оно распространяется на большую часть зубного ряда. Обычно все начинается с покраснения, зуда и небольшой болезненности, но постепенно дискомфорт и внешние проявления могут стать более выраженными.
Основные причины воспаления десен
Наиболее распространенными причинами воспаления десен являются:
- образование зубного камня и отсутствие мер по его удалению;
- системные заболевания — те, которые влияют на весь организм;
- активное размножение патогенных бактерий в полости рта.
Обычно развитие патологии начинается с образования зубной бляшки, которая формируется из уплотнившегося налета. Достаточно бывает нескольких дней пренебрежения гигиеной полости рта, чтобы налет достаточно затвердел.
Воздействие на бляшку минералов из слюны запускает процесс образования зубного камня. По этой причине камни особенно часто образуются на внутренней стороне нижнего зубного ряда, так как там расположены под языком выводные протоки слюны. Наличие камней пагубно влияет не только на зубы, но и на окружающие их ткани.
Существуют и второстепенные причины заболевания десен:
- наследственная предрасположенность;
- последствия травмы;
- последствия неправильного медицинского лечения;
- воспалительные заболевания близлежащих органов (тонзиллит, гайморит и т. д.);
- ортопедические конструкции из некачественных материалов либо неправильно выполненные;
- нарушение баланса веществ в слюне;
- курение;
- злоупотребление алкоголем;
- сильный стресс;
- гормональные сбои;
- особенности строения зубов и десен.
Часто после перенесенных тяжелых вирусных заболеваний, а также после аллергии или грибковых поражений сильно ослабляется иммунитет. Это тоже может стать толчком к развитию болезней пародонта. При воспалении десны причины и лечение должны быть определены врачом, чтобы не допустить хронизации, а также дальнейшего распространения патологического процесса.
Заболевания десен
Среди заболеваний десен можно выделить следующие патологии:
- гингивит,
- пародонтит и пародонтоз,
- периодонтит,
- периостит.
Заболеванием, лучше всего поддающимся лечению и наиболее благоприятным по прогнозам считается гингивит.
Гингивит
Гингивит — заболевание, при котором воспаляется преимущественно край десны и ее участки между зубами. Поражается слизистая оболочка, костная ткань сохраняется нетронутой, поэтому гингивит считается менее опасным для зубов заболеванием, чем пародонтит.
Выделяют основные типы гингивита:
- Катаральный.
- Язвенно-некротический.
- Гипертрофический.

Общие симптомы заболевания:
- выделение крови при чистке или употреблении грубой пищи;
- боль при физическом воздействии на десны;
- заметное скопление налета у шеек зубов,, который трудно удалить из-за болезненности тканей;
- частый или постоянный зуд в деснах;
- отечность десен;
- выделение жидкости из десен;
- выраженный красный цвет их слизистой оболочки или, наоборот, синюшность.
Протекание катарального гингивита может ограничиться этими симптомами. При гипертрофическом добавляется разрастание десны. При язвенно-некротическом — изъязвление и некроз ее слизистой оболочки.
Если из-за гингивита опухла десна, то лечение назначается в зависимости от степени тяжести, а также фазы протекания: острой, хронической в стадии обострения, хронической вне стадии обострения.
При острой фазе характерна выраженная болезненность, краснота и кровоточивость слизистой, что связано с сильным истончением эпителия. При хронической фазе вне обострения эти симптомы проявляются в меньшей степени, а цвет десны становится синеватым.
Лечение гингивита
Лечение гингивита включает в себя обязательные этапы:
- Устранение накопившихся зубных отложений с помощью ультразвукового аппарата.
- Обработка пораженных тканей антисептиком.
- Наложение на десны противовоспалительного геля.
Это входит в первую обязательную помощь, оказываемую пациенту во врачебном кабинете. В дальнейшем необходимо, чтобы больной сам поддерживал гигиену, ополаскивая рот антисептическим раствором, и ежедневно накладывал противовоспалительные средства. Такую домашнюю терапию нужно проводить как минимум 10 дней.
Обычно при гингивите зубодесневое соединение сохраняется целым. Но при отсутствии лечения гингивит имеет свойство переходить в пародонтит, при котором целостность этого соединения нарушается. Поэтому, если кровоточит десна, лечение откладывать нельзя.
Пародонтит и пародонтоз

При пародонтите воспаление охватывает все ткани пародонта, куда входят не только десны, но и альвеолярные отростки (зубные лунки), цемент зуба и даже надкостница. Характерным признаком заболевания является образование десневых карманов.
Здоровые десны плотно обхватывают шейку зуба, а при пародонтите они отделяются от зубной поверхности. В результате между краем десны и зубом образуется пространство, где обычно находятся поддесневые зубные камни. В этих карманах также может скапливаться гной.
Стоит направиться ко врачу с подозрением на пародонтит, если:
- пахнет изо рта,
- десны часто или постоянно кровоточат;
- десны зудят, болят, выглядят красными и отечными;
- промежутки между зубами стали шире;
- при попадании пищи между зубами возникает боль;
- в полости рта много зубных камней (не всегда их можно обнаружить самостоятельно).
Пародонтит, как и гингивит, может переходить в хроническую фазу, которая может иметь стадии обострения и затихания. Если его не лечить, то воспаление приводит к абсцессам, при которых гной начинает разрушать мягкие и твердые ткани. В результате могут образоваться полости с гнойным содержимым.
Пародонтит имеет три степени тяжести, которые отличают не по ощущениям пациента, а по глубине десневых карманов и области разрушения тканей. Недолеченный острый пародонтит переходит в хроническую форму, которая, в свою очередь, может привести к еще более серьезному заболеванию — пародонтозу.
Пародонтоз глубоко поражает ткани, вызывая их дистрофическое поражение и охватывая весь альвеолярный отросток. Объем всех тканей убывает, и в зависимости от уровня уменьшения кости различают легкую, среднюю или тяжелую степень протекания патологии.
Запущенное течение заболевания может привести к потере зубов.
Лечение пародонтита и пародонтоза
Лечение пародонтита и пародонтоза десен прежде всего подразумевает очищение десневых карманов. Эту процедуру может выполнить только врач с помощью ультразвукового оборудования. После удаления твердых отложений пространства между зубами и деснами обрабатываются антибактериальными средствами. Далее пациенту придется строго соблюдать гигиену рта, следить за питанием, обрабатывать полость рта антисептиками. По назначению врача используются также противовоспалительные препараты местного и (или) системного действия.
Однако при тяжелом протекании заболевания, с глубокими карманами (глубже 3 мм), лечение пародонтоза десен потребует также хирургического вмешательства. Карманы придется разрезать, чтобы полностью вычистить от гноя и твердых отложений. После очищения десны обрабатывают антисептиком и зашивают. В дальнейшем пациент должен соблюдать диету, обрабатывать полость рта соответственно указанию врача и принимать назначенные препараты.
Читайте также:

