Кот прокусил неоновую палочку что делать
Опубликовано: 14.05.2024
Вы знали, что примерно в 30 миллионах семей в России есть кошка? Соответственно, укусы и царапины - частые причины травм и инфекций, с которыми люди обращаются в отделения неотложной помощи стационаров и поликлиник. Более того, укусы и царапины кошек могут привести к серьезным болезням, если их не лечить. Вот ключевые факты, которые нужно знать об этих распространенных, но потенциально серьезных заболеваниях.
Почему кошки кусаются?
Кошки, конечно, могут проявлять агрессию, когда они напуганы или чувствуют угрозу. Но многие также склонны кусаться и царапаться, когда их гладит хозяин. Это называется агрессией, вызванной ласками, и это является предметом обсуждения бихевиористов на протяжении десятилетий. Есть три теории, почему кошки так поступают. Во-первых, они просто дают понять своему владельцу, что больше не счастливы, когда их гладят. Во-вторых, они пытаются установить свой статус. В третьих, человек, который некоторое время их гладит, вызывает у кошек негативные эмоции. Владельцам важно узнать своих о кошках больше, чтобы распознать явные признаки агрессии, вызванной ласками.
Опасны ли кошачьи укусы для человека?
Нельзя игнорировать кошачьи укусы и царапины. Они могут привести к серьезным инфекциям, таким как Pasteurella multocida, которые возникают, когда бактериальные организмы вида Pasteurella проникают в организм через проколы на коже. Это может привести к воспалению и нагноение подкожной клетчатки. У кошек также часто присутствуют потенциально опасные организмы fusobacterium и виды стептококков, которые могут вызывать широкий спектр инфекций, таких как тонзиллит и скарлатина, а также бактерии bartonella henselae, которые могут вызывать состояние, называемое лихорадкой от кошачьих царапин.
«Болезнь кошачьих царапин» действительно существует!
Инфекции возникают не только от укусов кошек, они также могут появиться от кошачьих царапин, вызывая инфекцию, известную как болезнь кошачьих царапин. Примерно 40% кошек инфицированы бактериями Bartonella henselae, которыми они заражаются от укусов блох и их помета. Когда кошка царапает человека, B. henselae может попасть в царапину и вызвать локальную кожную инфекцию, а также инфекцию, которая распространяется на лимфатические узлы, расположенные рядом с царапиной. Симптомы болезни кошачьих царапин могут включать: жар, усталость, снижение аппетита и головные боли.
К счастью, лихорадка от кошачьих царапин редко заканчивается смертельным исходом, и симптомы обычно легкие. Обычно болезнь длится от одной до двух недель, хотя, в некоторых случаях, известно, что это может занять до восьми недель. Симптомы обычно проходят самостоятельно, но людям с заболеваниями может потребоваться медицинская помощь.
Укусы кошек более подвержены заражению, чем укусы собак
Хотя укусы кошек случаются реже, чем укусы собак, но царапины – не редкость. И те ранки, которые нанесены кошками в пять раз чаще вызывают заражение, воспаление и нагноение ран, чем укусы собак. Это происходит по двум причинам.
- Во-первых, кошачьи зубы тонкие и острые, поэтому они проникают в ткани, оболочки сухожилий и суставы человеческого организма гораздо глубже, чем зубы собаки, которые обычно более тупые и широкие. С укусами они заносят в рану инфекцию.
- Во-вторых, кошки, как правило, дышат через нос. Это означает, что их рты большую часть времени закрыты, что позволяет большему количеству бактерий скапливаться во рту, и они более опасны для человека.
У кошек во рту более 200 штаммов бактерий
Говоря о кошачьей пасти, в ней существует более 200 штаммов бактерий, которые могут скрываться во рту вашего любимого пушистого животного из семейства кошачьих, а это означает, что есть сотни различных инфекций, которыми вы можете заразиться, если ваша кошка вас укусит (хотя самые распространенные бактерии вызывает инфицирование укусов кошек, называется Pasteurella multocida).
Укусы кошек могут привести к серьезным инфекциям
Исследование [1] показало, что каждый третий пациент, обратившийся за медицинской помощью из-за укуса кошки, должен быть госпитализирован, а 66 % госпитализированных пациентов потребовалось хирургическое вмешательство. Укусы кошек обычно происходят на пальцах, кистях и запястьях пациентов, которые содержат нежные сухожилия, связки и ткани. Инфекции в этих маленьких, сложных пространствах могут вызвать серьезные осложнения, если их не лечить на ранней стадии и достаточно агрессивно.
Чем раньше вы обратитесь за медицинской помощью, тем лучше
Поскольку укусы кошек могут быстро загноиться, и эти инфекции могут быстро распространяться на весь организм, необходимо немедленно обработать рану антисептиком, если травма легкая или обратиться за медицинской помощью.
Большинство пациентов, перенесших укус кошки, начинают профилактическое лечение пероральными антибиотиками (до появления признаков инфекции), чтобы предотвратить необходимость госпитализации или хирургического вмешательства. Обязательно консультируйтесь с вашим лечащим врачом перед приемом любых антибактериальных препаратов.
Также важно следить за тем, чтобы ваша прививка от столбняка была актуальной каждый раз, когда вы пережили укус животного или другую открытую рану на коже. Многочисленные исследования показали, что чем раньше пациенты с травмами, нанесенными кошкой, получат надлежащий уход за ранами и антибиотики, тем лучше будет их исход.
Что делать, если вас укусила кошка?
Будьте спокойны и определитесь, можете ли вы помочь себе самостоятельно. При неглубоких укусах домашнего питомца, который прошел иммунизацию и находится в хорошем состоянии:
- Промойте рану водой с мылом под давлением из-под крана не менее 5 минут. Не трите кожу, так как это может повредить ткань. Нанесите антисептический лосьон или крем.
- Следите за признаками инфекции. К ним относятся жар, сильное покраснение или боль, отек, утечка жидкости, или красные полосы от укуса. Немедленно позвоните лечащему врачу, если это произойдет.
При более глубоких укусах или колотых ранах любого животного или при укусе неизвестного животного [2]:
- Если укус или царапина кровоточат, надавите на них чистой повязкой или полотенцем, чтобы остановить кровотечение. Промойте рану водой с мылом под давлением из-под крана не менее 5 минут. Не трите кожу, так как это может повредить ткань.
- Просушите рану и накройте стерильной повязкой. Не используйте ленту или пластыри-бабочки, чтобы закрыть рану. Это может задержать вредные бактерии в ране.
- Позвоните врачу, чтобы решить, нужно ли дополнительное лечение. Это может включать антибиотики, ревакцинацию против столбняка, вакцину от бешенства или заживление раны наложением швов. Это очень важно при укусах лица или при укусах, вызывающих более глубокие колотые раны кожи. Важно сообщать лечащему врачу обо всех укусах кошек, особенно в области рук и запястий. Известно, что эти травмы часто вызывают инфекцию.
- Обратитесь к лечащему врачу, если у вас возникнут симптомы недомогания после укуса животного. Эти симптомы могут включать жар, головную боль, плохое самочувствие, потерю аппетита или увеличение лимфатических узлов.
Как предотвратить укусы кошек и лихорадку от кошачьих царапин?
- Никогда не предлагайте свою руку в качестве игрушки для кошки, и вы всегда должны давать ей различные стимулирующие игрушки, чтобы она могла с ними поиграть.
- Никогда не оставляйте кошек наедине с маленькими детьми и избегайте гладить или кормить незнакомых кошек.
- Если ваша кошка проявляет признаки агрессии, вызванной ласками, узнайте, какие могут быть триггеры. Вы также можете принять меры, чтобы предотвратить развитие бартонеллеза у вашей кошки, регулярно обрабатывая ее от блох и клещей.
Автор: Алена Парецкая, врач-иммунолог, педиатр
Литература:
1. Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the infectious diseases society of America. Clin Infect Dis 2014; 59:147.
2. Aziz H, Rhee P, Pandit V, et al. The current concepts in management of animal (dog, cat, snake, scorpion) and human bite wounds. J Trauma Acute Care Surg 2015; 78:641.
Введите e-mail, чтобы подписаться на нашу рассылку

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
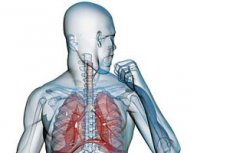
Бронхи в организме человека играют роль воздухохода. Это пути, по которым воздух поступает в так называемые респираторные отделы, согревается, увлажняется и очищается. Они отходят от трахеи и разделяются на два ответвления: правый (потолще и покороче) и левый, а далее многократно делятся на более мелкие «отростки», образуя бронхиальное дерево. Структура стенки бронхов состоит из внутренней слизистой оболочки, подслизистого слоя, фиброзно-хрящевой и наружной. При повреждении эпителиальных клеток слизистой вирусами, физическим или химическим воздействием происходит их гибель, появляется бактериальная флора, провоцирующая воспаление, которое носит название бронхит. В это время в бронхах при дыхании появляется посторонний шум — хрип. Бронхит — очень распространённое заболевание дыхательной системы.

[1], [2], [3], [4], [5], [6], [7], [8]
Какие хрипы при бронхите?
Какие же хрипы при бронхите и как они возникают? Пузырьки воздуха во время своего движения наполняют кислородом мокроту. Они периодически лопаются, создавая характерные звуки как при вдохе, так и на выдохе. Уровень громкости шумов даёт представление о глубине поражения и области локализации воспаления. Существует несколько видов хрипов - сухие и влажные:
- сухие хрипы при бронхите возникают при сужении просвета бронхов или образования перемычек внутри его из-за вязкой мокроты. Хрипы напоминают жужжание (поток воздуха натыкается на препятствие, происходит вибрация перемычки) или свист (воспалены мелкие бронхи);
- влажные хрипы при бронхите похожи на шипение газировки (мелкопузырчатые), либо на бульканье воды (соответствует заболеванию средней тяжести), при тяжёлых стадиях слышны без стетоскопа (крупнопузырчатые).
Хрипы на выдохе при бронхите
Хрипы на выдохе при бронхите свидетельствуют об обильном скоплении слизи в бронхах. Она создаёт помехи, купируя просветы. Хрипы на выдохе характерны не только для бронхитов, но и бронхиальной астмы, пневмонии, туберкулёза, аллергических реакций, отёка Квинке, сердечной недостаточности. Для определения причины их возникновения нужно пройти обследование в поликлинике.

[9], [10]
Как долго сохраняются хрипы при бронхите?
Как долго сохраняются хрипы при бронхите? Даже после лечения бронхита и избавления от кашля хрипы могут прослушиваться ещё недели несколько недель. Если врач порекомендует продолжать медикаментозное лечение, делать ингаляции, необходимо довести терапию до конца, пока отёк слизистых не пройдёт, а бронхи не очистятся.
Хрипы при остром бронхите
Острый бронхит чаще всего провоцируется простудными заболеваниями, а его возбудителями бывают вирусы (грипп, аденовирус), бактерии (стафилококки, пневмококки), грибы. Он сопровождается на начальном этапе подъёмом температуры до 38-39°С, сухим лающим выматывающим кашлем, слабостью, быстрой утомляемостью, потливостью, болью в груди. Острому бронхиту соответствуют сухие, рассеянные по всей поверхности лёгких хрипы и жёсткое дыхание. Спустя некоторое время кашель становится влажным и мокроты начинают отходить, звук хрипов меняются, дыхание становится мягче.

[11], [12], [13], [14], [15], [16], [17]
Хрипы при хроническом бронхите
Хронический бронхит возникает как осложнение острого, а также под влиянием постоянно действующей агрессивной внешней среды (влияние химических элементов на вредных производствах), у курящих людей. Таковым его можно считать, если кашель беспокоит несколько лет подряд с периодичностью не менее трёх месяцев в году. Кроме кашля возникает одышка во время физических нагрузок, а иногда и без них, по ночам происходит сильное потоотделение, заставляющее больного даже вставать и переодеваться. Хрипы хронической патологии сухие со свистом.

[18]
Хрипы при обструктивном бронхите
Одной из разновидностей хронического бронхита является обструктивный. Для него присуще наличие бронхоспастического компонента, когда спазмируются циркулярные мышцы бронхов и сужается их просвет, дыхание затруднённое, одышка, ощущается нехватка кислорода. Хрипы при обструктивном бронхите такие громкие, что их можно расслышать даже без фонендоскопа, а по тональности определить, какие виды бронхов задеты воспалительным процессом: высокий звук свидетельствует о повреждении тонких бронхов.

[19]
Хрипы при бронхите у ребенка
У детей бронхит чаще всего возникает как осложнение после сильного переохлаждения, вирусной инфекции, гриппа. Проявляется он сильным приступообразным кашлем, затруднённым дыханием. Спустя несколько дней ребёнок начинает откашливаться, что в маленьком возрасте не приносит облегчения, т.к. дыхательные пути узкие и это сказывается на работе лёгких. У детей до годовалого возраста в основном поражаются мелкие бронхи и бронхиолы. В этом случае хрипы прослушиваются с обеих сторон и напоминают звуки лопнувших мелких пузырьков. Острый бронхит определяется диффузными сухими хрипами или несплошными влажными. Обструктивный бронхит у детей проявляет себя сухими свистящими хрипами в лёгких. В основном, любые виды бронхитов сопровождаются повышением температуры. Так, в первые дни заболевания она высокая и доходит до 39°С, затем несколько дней держится на уровне 37-37,5°С. Но бывают случаи, что бронхит протекает без температуры. Такое возможно при следующих видах бронхитов:
- обструктивном аллергическом — возникает реакция на тот или другой раздражитель, появляется одышка, надрывный кашель, свистящий звук на выдохе;
- рецидивирующем — сопровождает частые ОРВИ, организм приспосабливается и не отвечает подъёмом температуры на возбудителей вируса;
- пластическом — в бронхах образуется сгусток слизи, дающий о себе знать болью в грудине, тяжёлым дыханием.
Возможен ли бронхит без кашля? Кашель — это защита для бронхов. Его может не быть в первые несколько дней болезни. При слабости, плохом самочувствии, тяжёлом дыхании, но отсутствии кашля необходимо немедленно обращаться к врачу.

[20]
Отличия хрипов при бронхите и пневмонии
Проявления бронхита и пневмонии очень похожи, так как связаны с поражением нижних дыхательных путей. При бронхите страдает бронхиальное дерево, а при пневмонии бронхиолы (окончания бронхов) и альвеолы (своеобразные мешочки на их концах). Несмотря на то, что, на первый взгляд, трудно дифференцировать эти патологии, хрипы при бронхите и пневмонии разные, что нетрудно определить врачу с при аускультации легких помощью фонендоскопа. Бронхит даёт шумы по всей поверхности лёгкого, как слева, так и справа, они прослушиваются со спины и с груди, а пневмония - сосредоточенные в определённом месте: под лопаткой, например, или ключицей.
Отличия хрипов при бронхите и пневмонии
Проявления бронхита и пневмонии очень похожи, т.к. связаны с поражением нижних дыхательных путей. При бронхите страдает бронхиальное дерево, а при пневмонии бронхиолы (окончания бронхов) и альвеолы (своеобразные мешочки на их концах). Несмотря на то, что, на первый взгляд, трудно дифференцировать эти патологии, хрипы при бронхите и пневмонии разные, что нетрудно определить врачу с помощью фонендоскопа. Бронхит даёт шумы по всей поверхности лёгкого, как слева, так и справа, они прослушиваются со спины и с груди, а пневмония - сосредоточенные в определённом месте: под лопаткой, например, или ключицей.

[21], [22], [23], [24], [25]
Лечение хрипов при бронхите
Лечение хрипов при бронхите зависит от разновидности, причины их появления, и всегда является комплексным:
- при бактериальной или вирусной составной патологии назначают антибиотики, в зависимости от возбудителя (амоксициллин, цефуроксим, аугментин);
- обструктивный требует применение бронхоспазмолитиков для снятия спазмов;
- острый бронхиолит лечится ингаляционными и системными кортикостероидами (бекотид, виразол);
- назначаются муколитические препараты, разжижающие вязкую мокроту и способствующие её выведению;
- отхаркивающие средства в случае жидких мокрот;
- гомеопатические и народные средства.
Ингаляции при бронхите с хрипами
Ингаляции при бронхите с хрипами — эффективный метод лечения болезни. Применяются как аэрозольные ингаляции, проводимые с помощью небулайзера, так и паровые. Аэрозольный метод в качестве терапии использует медикаментозные препараты, паровой — лечебные травы. Так, при обструктивном, остром, хроническом бронхите с помощью небелайзера «доставляют» в бронхи антибиотики, спазмолитики, кортикостероиды, муколитики. Преимуществом этого способа является быстрое всасывание препарата и непосредственное попадание в очаг поражения. Для паровых ингаляций подойдут экстракты и эфирные масла таких лекарственных растений, как эвкалипт, пихта, календула, шалфей и др. Ингаляции щелочными (содой, минеральными водами) и солевыми растворами имеют выраженное увлажняющее действие. Паровые ингаляции хорошо помогают при затяжном хроническом бронхите, когда медикаментозная терапия уже применена.
Хрипы после бронхита
Хрипы после лечения бронхита могут прослушиваться ещё в течение двух-трёх недель, но если общее состояние улучшилось, нет температуры, то постепенно кашель становится всё более редким явлением, хорошо отходят мокроты. Это остаточные хрипы после бронхита. Если же кашель не проходит длительное время, а самочувствие плохое: болит голова, чувствуется слабость, то обязательно нужно обратиться к врачу. Возможно, был неправильно поставлен диагноз или подобраны неэффективные лекарства, не всегда больной выполняет рекомендации специалиста, порой раньше времени прерывает лечение. Осложнения опасны для здоровья, т.к. это может быть пневмония, бронхиальная астма, эмфизема лёгких и другие.

[26], [27]

Травма ногтя – это механические повреждения, которые затрагивают ногтевую пластину, кожу вокруг, ногтевое ложе, кутикулу. Такая неприятность часто случается в быту, на работе или дома. При травме ногтя важно правильно оказать первую помощь, а в тяжелых случаях вовремя обратиться к врачу, чтобы избежать осложнений.
Причины
Большинство травм происходит случайно.
Их вызывают следующие причины:
- Удары, ушибы. Встречаются чаще всего. Это удары молотком или другим тяжелыми предметами, прищемление дверью машины, входной или межкомнатной дверью, выдвижным ящиком;
- Порезы. Происходят при неосторожном обращении с ножницами, ножом, острыми инструментами для маникюра или педикюра;
- Надрывы. Образуются при зацеплении длинным ногтем за предметы с последующим выворачиванием или загибанием ногтевой пластины;
- Попадание под ноготь деревянных щепок, осколков или других острых инородных тел;
- Привычке грызть ногти. Часто вызывает хронические травмы ногтя у ребенка.
Травмы ногтей на ногах, как правило, на большом пальце, нередко вызывает обувь. Ношение неудобных и тесных туфель, босоножек, сапог, ботинок сдавливает пальцы и ногтевые пластины стопы, провоцирует их загибание и врастание.
Признаки травмирования ногтей
Ощущения и видимые изменения на ногте после травмы зависят от причины повреждения.
Могут присутствовать:
- Субунгуальная гематома (скопление крови между ногтевым ложем и ногтевой пластиной). Ноготь окрашивается в красный или пурпурно-черный цвет, который затем постепенно переходит в синий. В пальце ощущается пульсирующая боль. Обычно через некоторое время после такой травмы ноготь отходит от ногтевого ложа;
- Рваная рана. Образуется в результате отрыва ногтя от ногтевого ложа. Сопровождается кровотечением и болью;
- Резаные раны с ровными краями. Возникают при порезах острыми предметами. Сопровождаются кровотечением и болью, интенсивность которых зависит от глубины пореза;
- Отек верхней фаланги или всего пальца, покраснение, местное повышение температуры;
- Переломы, раздробление костей пальца.
Каждый из перечисленных симптомов может проявляться сам по себе или в сочетании с другими. Степень выраженности болевого синдрома зависит от тяжести повреждения.
При несильных травмах матрикса ногтя их последствия сразу незаметны, а проявляются через 1 – 2 месяца по мере отрастания ногтевой пластины. Так происходит, если повреждение затронуло зону роста. На отрастающем после травмы ногте могут присутствовать белые пятна или точки, деформации в виде поперечных выпуклых линий.
Какое обследование понадобится?
Желательно сразу обратиться к врачу. Он подробно осмотрит ногти рук или ног, выявит тяжесть повреждений, обработает раневую поверхность, назначит домашнее лечение.
Кроме осмотра обычно других исследований и анализов не требуется. Исключение – подозрение на перелом костей пальца. В этом случае для проверки целостности костей понадобится рентген.
Первая помощь
Для оказания первой помощи при травме ногтя пальца руки или ноги сначала снимите все украшения с руки и пальцев. Если присутствует отек, то чтобы снять кольца, намыльте палец мылом.
Поставьте палец под струю холодной воды, чтобы очистить рану от загрязнений, обработайте антисептиком. При ушибе приложите компресс со льдом. Это уменьшит боль и приостановит полученное при травме кровоизлияние под ногтем.
Если есть открытое кровотечение, для его остановки воспользуйтесь раствором перекиси водорода или прижмите чистой тканью.
Чтобы уменьшить пульсирующую боль, держите травмированную руку или ногу выше уровня сердца. При сильном болевом синдроме примите обезболивающее средство (Ибупрофен).
После очистки раны, остановки кровотечения, обработайте рану антисептиком и сделайте повязку из стерильного бинта.
После оказания первой помощи обязательно обратитесь к хирургу, если:
- есть деформация или изгиб пальца;
- вы болеете сахарным диабетом, имеете другие проблемы с сосудами или повышенные риски заражения (слабый иммунитет);
- есть рваные раны;
- ноготь оторвался от ногтевого ложа;
- ушиб составляет более 25 % площади ногтевой пластины;
- на ногтевой пластине есть глубокие трещины.
Как лечить ногти после травмы?
Лечение зависит от типа и серьезности повреждений. Перед хирургической обработкой ногтя применяют местное обезболивание, чтобы пострадавший не испытывал боль.
При гематоме в ногтевой пластине делают прокол для свободного оттока скопившейся крови, устранения пульсирующей боли и облегчения состояния.
Надорванные и отслоившиеся после травмы части ногтя удаляют, они не прирастают. При необходимости зашивают кожу вокруг ногтя и ногтевое ложе, накладывают лечебную защитную повязку.
При открытых ранах и большой зоне повреждения врач может назначить мази с антибиотиками.
При переломе кости направляют к травматологу для установки шины, фиксации обломков проволокой или другими методами.
После лечения нужно строго соблюдать все его рекомендации в домашних условиях, принимать выписанные лекарства и приходить на последующие осмотры в назначенные дни.
Полное восстановление ногтя после травмы занимает от 2 до 6 месяцев, пока не отрастет новый ноготь.
При правильно и своевременно оказанной помощи прогноз при лечении травмы ногтей в целом хороший. Наиболее частым осложнением является деформация отрастающей ногтевой пластины. Но со временем она проходит. Несоблюдение правил ухода может привести к онихомикозу или бактериальной инфекции из-за попадания под кожу патогенных грибков или бактерий. При сильном повреждении бывают случаи, когда ноготь после травмы не растет.
Чтобы сохранить ногти целыми и здоровыми, будьте внимательнее, соблюдайте правила безопасности. Коротко подстригайте их, чтобы они не могли ни за что зацепиться.
Если избежать неприятности не удалось, сразу обращайтесь за помощью, чтобы снизить риск осложнений.
В центре подологии Евы Корнеевой вы сможете быстро получить помощь при разной степени тяжести травм ногтей рук или ног. А также узнать, как быстрее отрастить ногти или временно замаскировать имеющийся косметический дефект.
Гвозди, иголки, зубочистки, батарейки, монеты — дети умудряются глотать самые разные предметы. По каким симптомам можно понять, что ребенок съел что-то «не то»? И как действовать в случае ЧП?
![]()
Автор: Алексей Смирнов
Дата публикации: 10.02.2021
Сначала о том, что делать нельзя. Нельзя вызывать рвоту, делать клизму, «заедать» и «запивать» инородное тело. Можно и нужно вызвать скорую. Или самим везти ребенка в больницу. Без хирурга в большинстве случаев не обойтись.
1. Три дня назад мой ребенок (1 год 8 месяцев) проглотил рублевую монету. К врачу не обращались. Решили, что монета небольшая, сама выйдет. Но она не выходит! Сегодня поехали в больницу. Там нас отругали – мол, надо было сразу обращаться, тогда достали бы ее из желудка. А сейчас дали малышу слабительное и сказали следить за горшком…
Если ребенок проглотил маленький круглый предмет с ровными краями – монету, бусину, круглый камушек — спустя несколько дней он обычно выходит естественным путем. Однако необходимо обратиться к врачу. Дело в том, что пищевод имеет физиологические сужения, где инородное тело может застрять. При этом появляются такие симптомы, как першение в горле, позывы на рвоту, обильное выделение слюны (пища может проходить свободно). Нужно как можно быстрее извлечь инородный предмет. Иначе может возникнуть пролежень и перфорация пищевода.
Если проглоченный предмет свободно прошел пищевод и попал в желудок, то лучше предпринять попытку его удаления с помощью гастрофиброскопии. Если рентгенограмма показывает, что инородное тело уже в кишечнике, мы, как правило, даем ребенку бариевую смесь, которая обволакивает этот предмет и способствует скорейшему продвижению по ЖКТ. А также – слабительное. Ребенок должен оставаться под наблюдением врача, потому что есть узкие места в ЖКТ – выход из желудка (привратник), бургиниевая заслонка (место, разделяющая тонкую и толстую кишку), где инородное тело может задержаться.
А вообще, чтобы подобных ситуаций не возникало, детям до 3 лет нельзя давать мелкие предметы – малыши все тянут в рот.
2. Наша 2-летняя дочь съела три магнитных шарика. О том, что с дочкой беда, мы поняли лишь когда у нее началась неукротимая рвота. Ребенку сделали сложнейшую операцию. Не знаю, что нас теперь ждет…
Проблема в том, ребенок часто глотает не один шарик, а несколько. Причем в разное время. В результате один из них уходит вперед, а другой оказывается сзади. А эти шарики – очень сильные магниты. Оказавшись в разных петлях кишечника, они притягиваются друг к другу. Это чревато появлением внутренних свищей и перфораций. Симптомы могут долгое время не возникать, но они обязательно проявятся либо болью, либо кишечной непроходимостью. В таких случаях требуется срочная операция.
Если ребенок проглотил магнитный шарик у вас на глазах, нужно немедленно ехать в больницу – у хирурга будет возможность удалить его эндоскопически.
Такие игрушки категорически противопоказаны маленьким детям. А если купили старшему ребенку, следите, чтобы к малышу они не попали.
3. 12-летний племянник взял иголку в рот и случайно ее проглотил. Врачи хотели извлечь ее из желудка, но не успели – она прошла дальше. Мальчик родился в рубашке: спустя пару дней иголка вышла сама, не причинив ему вреда!
Дети часто глотают острые предметы – иголки, зубочистки, булавки, но чаще всего они выходят самостоятельно. Бывает даже, что иголку ребенок проглотил острым концом вперед, а вышла она — тупым. Однако острое инородное тело может проколоть пищевод, желудок, кишку – любой отдел ЖКТ. Лучше удалить его незамедлительно.
4. Годовая малышка съела несколько гидрогелевых шариков. Московские врачи несколько дней боролись за ее жизнь: маленькие разноцветные шарики разбухли, вызвав кишечную непроходимость.
Считается, что гидрогелевые шарики способствуют развитию сенсорных способностей, поэтому родители охотно дают их детям. Но лучше этого не делать: малыши часто тянут яркие шарики в рот. И тогда игрушка становится смертельно опасной, ведь, попав внутрь, шарик в несколько раз увеличивается в объеме. Это приводит к обтурации – закупориванию просвета кишки. Поэтому, если ребенок проглотил гидрогелевый шарик, нужно немедленно ехать в больницу, чтобы попытаться удалить его эндоскопически. Извлечь целиком его сложно, но можно раскрошить специальными щипцами — тогда вероятность разбухания уменьшится.
Если шарик окажется в кишечнике, обнаружить его будет непросто: на рентгенограмме гидрогель не виден. Остается ориентироваться на данные УЗИ и косвенные симптомы, например, развивающуюся кишечную непроходимость.
5. Дочь (1,5 года) проглотила батарейку от напольных весов. Мы не видели, как это произошло. Спустя несколько дней ребенку стало плохо. Выяснилось, что батарейка прожгла стенку пищевода.
Недавно мы удалили пальчиковую батарейку, которая пролежала в желудке ребенка 4 года! Она почти полностью расплавилась, но, что удивительно, не сожгла слизистую желудка. Однако подобные случаи – редкость. Проглоченная батарейка – это всегда серьезная угроза. Под действием пищеварительных соков батарейка быстро разрушается. Ядовитое содержимое из нее выходит наружу и прожигает стенку желудка. Образуется язва. Если батарейка застревает в пищеводе, она может прожечь стенку пищевода. Эта проблема с трудом поддается лечению. Поэтому необходимо следить, чтобы батарейки не попадали в руки маленьким детям. Если игрушка на батарейках, они должны быть плотно закрыты крышкой, а ее винты туго закручены.
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
Во время вакцинации от коронавирусной инфекции в поликлинике.
Фото: Олег ЗОЛОТО
В четверг, 25 марта, стартовало массовое производство третьей российской вакцины против коронавируса - прививки «КовиВак». Ее разработчик - Научный центр исследований и разработки иммунобиологических препаратов имени М. П. Чумакова. Этот институт находится в ведении Российской академии наук, поэтому в запуске упаковки первой партии вакцины поучаствовал лично министр науки и высшего образования РФ Валерий Фальков.
Препарат «КовиВак» выходит в гражданский оборот - это означает, что им будут прививать граждан в обычном порядке, не в рамках клинических исследований, когда часть добровольцев получает плацебо (пустышку). В течение ближайших дней партии вакцины начнут поступать в регионы страны, сообщила пресс-служба Минобрнауки. При этом на сегодня нет никаких данных, куда именно и какое количество доз «приедет». Региональные власти пока не анонсируют начала вакцинации КовиВаком. На официальном портале мэрии Москвы в разделе о прививках от ковида информации про «КовиВак» на данный момент нет.
Между тем, судя по откликам в соцсетях, у «чумаковской» вакцины, ласково прозванной в народе «ЧуВак», уже немало поклонников. В чем особенности этой прививки и почему ее так ждут?
«ЗОЛОТАЯ КЛАССИКА»
- Это вакцина на основе технологии, которая используется уже более 70 лет. Одной из первых по такому принципу была создана прививка от полиомиелита в США в начале 50-х годов прошлого века, - поясняет замдиректора по проектной деятельности и инновациям Центра им. Чумакова Константин Чернов.
Главная особенность новой прививки в том, что она содержит целые вирусные частицы, поэтому и называется «цельновирионной». В то время как уже знакомые нам «Спутник» и «ЭпиВакКорона» используют для выработки иммунитета отдельные фрагменты белков коронавируса либо его генетического материала.
- Целые вирусные частицы инактивированы, то есть мертвые, и не в состоянии нанести организму человека никакого вреда. Но способны вызвать развитие иммунитета против ковида, - отметил Чернов.
В ЧЕМ ПРЕИМУЩЕСТВА
Разработчики прививки поясняют: другие антиковидные прививки знакомят наш иммунитет только с отдельными, хоть и очень важными фрагментами коронавируса. А цельновирионная прививка предъявляет для тренировки иммунитета всего врага целиком. Это более надежно, поскольку не исключено, что мы еще не знаем каких-то механизмов воздействия SARS-CoV-2 на организм и знакомство лишь с фрагментами вируса может оставить бреши в защите, предположил в одном из выступлений Константин Чернов.
«Не зная всех механизмов в деталях, мы воспроизводим их все по умолчанию - просто знакомя иммунитет человека с цельным инактивированным (убитым) вирусом», - добавил ученый. То есть, по сути, «КовиВак» имитирует естественный природный процесс во всех его гранях, поясняют создатели прививки.
Российская вакцина «КовиВак» выходит в гражданский оборот.
ЧЕГО МЫ ЕЩЕ НЕ ЗНАЕМ
Несколько видов цельновирионных вакцин от ковида уже достаточно давно выпускает Китай. Из КНР их начали поставлять, в том числе, в зарубежные страны. И оттуда приходят противоречивые данные. Так, в Бразилии одна из вакцин показала эффективность лишь немногим выше 50%. В то время как в Турции и в самом Китае эта прививка выдала свыше 90% эффективности.
Константин Чернов выразил сомнение в достоверности бразильских данных и заверил, что «КовиВак» дает высокую защиту от коронавируса. Пока, правда, официально не обнародованы результаты клинических исследований эффективности и безопасности этой вакцины. Однако, как говорят эксперты, раз прививка прошла госрегистрацию, то она как минимум безопасна и дает достойный уровень антител (этот показатель называется иммуногенностью). Чтобы точно узнать, как будет срабатывать защита на практике у широкого круга лиц, включая пациентов с хроническими заболеваниями, начинается 3-я, пострегистрационная фаза клинических исследований (КИ). Она будет идти параллельно с массовой вакцинацией граждан (то есть вакцинацией в рамках того самого гражданского оборота «КовиВака»). Как сообщил журналистам директор Чумаковского центра Айдар Ишмухаметов, третья фаза КИ с участием трех тысяч человек продлится в течение полугода.
КОМУ БОЛЬШЕ ПОДОЙДЕТ ТАКАЯ ПРИВИВКА
Официальных критериев выбора вакцин в зависимости от состояния здоровья, возраста и прочих параметров на сегодня нет. Разработчики «КовиВака»» упоминали, что их прививка скорее подойдет более молодым людям с крепким здоровьем. В то же время Айдар Ишмухаметов отмечал, что в ходе клинических исследований у добровольцев практически не было никаких побочных реакций (в то время как после «Спутника» возможен подъем температуры до 39 градусов и выше, гриппоподобные симптомы и др.). С учетом того, что в 3-й фазе испытаний заявлено участие людей с онкологическими, аутоиммунными заболеваниями и сахарным диабетом, вполне возможно, что «КовиВак» начнут рекомендовать и пациентам с ослабленным здоровьем.
КАКИЕ ПРОТИВОПОКАЗАНИЯ У «КОВИВАКА»?
В целом список противопоказаний практически одинаковый у всех трех российских вакцин.
Согласно инструкции к «КовиВаку» противопоказаниями являются:
- возраст до 18 лет,
- беременность и период грудного вскармливания,
- отягощенный аллергический анамнез: перенесенный анафилактический шок, отек Квинке, аллергия на компоненты вакцины и др.,
- хронические инфекционные заболевания в период обострения,
- острые лихорадочные состояния, острые инфекционные и неинфекционные заболевания.
Применение вакцины с осторожностью, то есть после оценки лечащим врачом соотношения пользы и риска, допускается при аутоиммунных и аллергических заболеваниях, хронических заболеваниях печени и почек, сердечно-сосудистой системы и др.
Год после коронавирусной самоизоляции: эксперт назвал пять положительных последствий
Ограничительные меры стали не только испытанием, но и принесли ряд полезных эффектов для здоровья, рассказал kp.ru кандидат медицинских наук Артем Гиль (подробности).
Антитела после прививки от коронавируса: почему их нет и что делать
Далеко не всегда отсутствие антител после прививки от коронавируса означает, что человек полностью беззащитен перед инфекцией (подробности).
Читайте также:

