Лечение проктита у кошек
Опубликовано: 26.04.2024
Такая проблема как воспаление кишечника у кошек в ветеринарии встречается достаточно часто, а спровоцирована она может быть несколькими причинами. Затрагивает патология тонкий или толстый кишечник или оба отдела одновременно. В зависимости от этого будет изменяться и симптоматика у заболевшего животного. Ответственный хозяин при появлении малейших симптомов ухудшения состояния питомца должен незамедлительно показать его ветеринарному врачу. Чем раньше будет поставлен диагноз и начато соответствующее лечение, тем выше вероятность того, что здоровье кошки удастся восстановить полностью.

Что такое воспаление кишечника
Воспаление кишечника — это патологический процесс, в который вначале вовлекается слизистая оболочка, а при отсутствии лечения – более глубокие слои тканей. В начале проблемы ворсинчатый эпителий, образующий верхний слой слизистой, набухает. В результате этого моторика кишечника изменяется, как и активность желез, секретирующих пищеварительные ферменты. Как следствие нарушается кислотность и начинается переход условно патогенной микрофлоры кишечника в патогенную.
На фоне изменения микрофлоры развивается дисбактериоз, который в свою очередь дополнительно нарушает пищеварение, и начинается процесс гниения пищи, что приводит к развитию интоксикации.
Корм не усваивается и, задерживаясь в кишечнике, выделяет токсичные продукты распада, такие как фенол и индол, которые быстро всасываются через слизистые в кровь. Разносимые ей, они поражают все органы и ткани, в значительной степени утяжеляя состояние животного.
Если воспаление развивается по причине проникновения в организм бактерий и вирусов, то они, первоначально попав в кишечник, локализуются в ворсинчатом эпителии, в котором размножаются, и, достигнув определенного количества, разносятся по организму. Их жизнедеятельность в этом случае и провоцирует воспалительный процесс.
Если воспаление затрагивает желудок и тонкий кишечник, то диагностируется гастроэнтерит.
Поражение тонкого кишечника называется энтеритом, а толстого – колитом.
Когда же затронуты одновременно тонкий и толстый кишечник, то диагнозом будет энтероколит, и именно он встречается чаще всего.

Причины воспаления
Причины воспаления кишечника у кошек можно разделить на две группы – инфекционные и неинфекционные. По частоте случаев они встречаются примерно в равном количестве, с той только разницей, что воспаление по незаразным причинам чаще бывает у кошек, постоянно находящихся в доме, а по инфекционным – у имеющих возможность выгула.
Неинфекционные
Неинфекционные причины могут встречаться у животных в любом возрасте.
- Кормление животного кормом низкого качества. При этом кишечник и желудок подвергаются повышенной нагрузке, которая и становится причиной развития воспалительного процесса.
- Травматические повреждения слизистой, которые усугубляют ситуацию и возникают в том случае, если питание у кошки состоит из слишком жесткого корма, который она не может нормально разгрызть и вынуждена проглатывать большими кусками.
- Кормление продуктами, не свойственными для кошек. Это вызывает резкое нарушение микрофлоры кишечника и провоцирует появление серьезных проблем с пищеварением, а при регулярной даче вызывает стойкое воспаление.
- Регулярное перекармливание. Часть кошек неспособна сама останавливаться и отходить от миски, когда насыщается. Из-за этого еду питомцу следует давать строго по норме. Если же этого не делать и кошка будет переедать, то от чрезмерного растяжения желудка и его перегрузки постепенно возникнет воспаление.
- Поение непригодной для этого водой. Грязная, а тем более тухлая вода приводит к нарушению микрофлоры кишечника и развитию дисбактериоза. Также, из-за присутствия в ней токсичных соединений, она вызывает интоксикацию, что при местном воздействии на слизистую провоцирует появление на ней эрозий и воспалительного процесса.
- Кормление рыбой с костями. При этом мелкие косточки, если они достаточно жесткие, могут впиваться в стенки кишечника, приводя к воспалению, аналогично тому как это происходит у людей в случае загнанной занозы.
- Поедание мышей и крыс, которые были отравлены. Если яд, съеденный грызуном, был очень сильным или доза его была велика, то кошка также отравится. Если же на вес питомца яда пришлось немного, то он только спровоцирует воспаление кишечника, которое потребуется лечить, так как само пройти оно не сможет.
- Отравления лекарственными препаратами. Часто такая причина наблюдается, когда требуется долгое лечение питомца препаратами, имеющими свойство накапливаться в организме, или при ошибке с дозировкой лекарства. Часто в этом состоянии кошку рвет пеной.
- Пищевая аллергия на корм или какой-то его компонент. В этом случае часто имеют место кожный зуд и слюнотечение. При аллергической реакции симптоматика возникает очень резко после получения нового продукта. Диагностировать это состояние обычно не сложно.
- Гормональные сбои. Они влияют на обменные процессы и нарушают пищеварение. В результате происходит повреждение слизистой, которое и провоцирует воспаление кишечника.
- Заворот кишок. Опасное острое патологическое состояние, требующее срочного вмешательства ветеринарного врача, иначе животное погибнет. Воспаление развивается быстро в ответ на нарушение кровообращения в поврежденных тканях.
- Аутоиммунные патологии. При них происходит сбой в работе естественной защиты организма, из-за чего он начинает воспринимать здоровые ткани как патологические и вырабатывает против них антитела, которые и приведут к воспалительному процессу.
- Опухолевые образования. В равной степени проблему могут вызывать доброкачественные и злокачественные образования. Они нарушают проходимость кишечника, что и становится толчком для развития воспаления.

Инфекционные
- Если в доме имеются и другие животные, то в случае инфекционной причины воспаления больного питомца необходимо изолировать, чтобы исключить заражение. Также потребуется проводить регулярную дезинфекцию места, где обитает кошка, пострадавшая от инфекции, чтобы предупредить ее повторное инфицирование.
- Гельминтозы. Поражение глистами приводит к тому, что воспаляется кишечник, так как паразиты выделяют токсичные вещества в процессе своей жизнедеятельности, а также наносят механические травмы его слизистой.
- Коронавирусный энтерит. Вирусная инфекция, имеющая короткий инкубационный период и легко переходящая в хроническую форму.
- Панлейкопения. Опасное заболевание, которое в короткий срок может приводить к смерти кошки. При появлении симптомов заболевания помощь животному должна быть оказана незамедлительно. Рассчитывать на то, что все пройдет само, недопустимо.
- Бактериальные кишечные инфекции. Могут развиваться из-за поедания зараженного корма или питья грязной воды.
Для предупреждения вирусных инфекций котов следует прививать, а также нельзя допускать контакта питомца с бродячими животными.
Формы воспаления
В ветеринарии воспаление кишечника у кошек, разделяется на две формы – хроническую и острую. Каждая из них имеет свои особенности, которые обязательно учитываются при диагностике патологии и ее лечении.
Хроническая
Такое воспаление появляется в том случае, если острая форма не была пролечена полностью и после устранения симптоматики сама причина болезни осталась не выявленной. В результате этого происходит регулярное чередование рецидивов и ремиссий и признаки то возникают, то исчезают. Подобное явление может наблюдаться, когда первично болезнь имела слабо выраженное течение и на нее не обратили внимание. Из-за этого иммунная система, не имея помощи от лекарственных препаратов, угнетает возбудителя воспаления, но не может уничтожить его полностью, и периодически он напоминает о себе.
Также в хронической форме энтериты и энтероколиты у животных обнаруживаются и в следующих случаях:
- преклонный возраст;
- период после перенесения котом тяжелых вирусных инфекций, когда для лечения долгое время приходилось использовать лекарственные средства, агрессивные для кишечника;
- пониженный иммунитет;
- патологии почек — при них мочевая кислота попадает в кровь, и из-за этого провоцируется воспаление
- слизистой кишечника;
- патологии печени;
- тяжелые заболевания сердца;
- постоянное неправильное кормление без режима.
Хроническое воспаление трудно поддается лечению, а в ряде случаев устранить его полностью не получается, даже при проведении грамотной терапии.
Острая
Острая форма заболевания опасна тем, что симптоматика при ней нарастает стремительно и в короткий срок могут развиваться состояния, угрожающие жизни. Ветеринарная помощь необходима незамедлительная, иначе кошку спасти не удастся. Само явление пройти не может. Чаще всего подобное состояние возникает при вирусах, отравлениях и завороте кишок, а также по причине непроходимости кишечника.
Пропустить острое воспаление кишечника у кота невозможно. Общее состояние животного страдает настолько сильно, что заметно это становится сразу же. Кроме того, обязательно открываются сильная рвота и диарея.
При острой форме воспаления симптомы будут яркими. Если же проблема имеет хроническое течение, то она может проявляться слабо выражено, из-за чего хозяин, если он не очень внимателен к состоянию кошки или она имеет свободный выгул, не будет знать о ее болезни. Проявления же обоих форм одинаковы и отличаются только своей интенсивностью.
О том что у питомца имеет место воспаление кишечника, можно заподозрить по таким симптомам:
- понос, при котором каловые массы очень водянистые, пенистые, иногда с прожилками крови — при остром воспалении позывы на дефекацию очень частые, а при хроническом их количество не отличается от нормы и изменяется только вид фекалий;
- резкий гнилостный запах от фекалий;
- чередование поносов и запоров — свойственно для хронического воспаления;
- вздутие живота;
- значительное падение аппетита – в тяжелых случаях до полного отказа от пищи;
- болезненность живота, которую можно выявить при помощи пальпации;
- общее угнетенное состояние;
- рвота от умеренной до сильной, в которой может присутствовать кровь или, при сильном поражении глистами, черви и их части.
У больной кошки при острой форме патологии быстро развивается тяжелое обезвоживание, которое может стать причиной смерти. У взрослых животных это происходит в период от 12 до 24 часов, а у котят – от 6 до 12 часов.

Диагностика
Для скорейшей диагностики причины воспаления кишечника у питомца, хозяину желательно, перед тем как ехать в ветеринарную клинику, провести забор кала и рвотных масс в чистые пакеты или банки. Это необходимо для того, чтобы специалист смог в кратчайший срок провести их исследование для выявления паразитов и токсичных веществ, а также патогенных бактерий.
В условиях ветеринарной клиники врач проведет осмотр кошки с пальпацией брюшной полости. Далее, если потребуется, будут проведены УЗИ, рентген и биопсия. Почти всегда необходима сдача анализа крови и мочи. При подозрении на серьезные нарушения в области толстой кишки проводят колоноскопию. Точный диагноз ставится только после полного обследования животного.
Первичный же предположительный диагноз определяется по тому, какая клиническая картина имеет место, и результатам исследования на паразитов. Также сразу осуществляют лечение, направленное на устранение обезвоживания и поддержание сердца. При сильной боли проводят анестезию при помощи уколов обезболивающего средства или спазмолитического, в зависимости от картины.
Важно, чтобы специалист сразу же при первом обращении определил – нет ли у животного отравления, вирусных или бактериальных инфекций, заворота кишок и непроходимости кишечника. Требуется это, так как перечисленные состояния представляют угрозу для жизни кота, если не предпринять срочных лечебных мер.
Если состояние особо тяжелое, то оказание первой помощи сочетают с диагностикой одновременно. Это позволяет быстрее стабилизировать животное и предупредить развитие тяжелых осложнений, и в том числе сердечной недостаточности.

Меры профилактики
Профилактика позволяет снизить вероятность появления воспаления кишечника, но полностью защитить питомца от патологии она все же не может. Предупреждать появление болезней у кота надо с первого же дня, как он появляется в доме.
Главные меры профилактики такие:
- противоглистная обработка — проглищивать кошек надо 1 раз в 3 месяца. При лечении заражения паразитами средство дают 2 раза с интервалом в 10 дней, а для профилактики 1 раз;
- вакцинация — прививка от основных заболеваний должна делаться 1 раз в год на протяжении всей жизни питомца. Это самая надежная защита животного от вирусных инфекций, которые легче предотвратить, чем лечить;
- кормление кошки только качественной пищей – субпродукты и рыбу следует давать только в отварном виде, прокипятив не менее 30 минут, и надо полностью отказаться от мяса, происхождение которого точно не известно, как и его качество;
- сбалансированная диета питомца, при которой он получает только нужные ему вещества;
- предупреждение стрессов — как и люди, кошки из-за стресса легче заболевают, так как иммунитет в этот момент снижается. Если животное требуется переселить в новый дом или взять с собой в длительную поездку, то необходимо подобрать обязательно с ветеринарным врачом успокоительное средство, которое позволить снизить риск тяжелых последствий этих переживаний для кошки;
- использование для кормления питомца только чистой посуды – после каждой дачи корма миску надо мыть, чтобы в ней не оставались недоеденные крошки, которые, портясь, могут вызвать тяжелое отравление.

Воспаление кишечника может произойти у кошки по многим причинам и является серьезной проблемой, требующей обязательного врачебного вмешательства. Только ветеринар правильно поставит диагноз и назначит необходимое лечение, которое будет эффективно в конкретном случае. Не следует игнорировать симптомы патологии, так как любое промедление с терапией может оказаться для животного смертельно опасным.
Регулярное посещение ветеринарного врача раз в 6 месяцев в профилактических целях поможет вовремя выявить заболевания кишечника, если они начали развиваться, и не допустить появление воспалительного процесса.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Проктит - воспалительный процесс, при котором преимущественно поражается слизистая оболочка прямой кишки. Заболевание может протекать как в острой форме, так и в хронической.
Проктит - воспаление слизистой оболочки прямой кишки, которое может быть следствием инфекции, воспалительного заболевания кишки или лучевого воздействия. Симптомы проктита включают чувство дискомфорта в области прямой кишки и кровотечение. Диагноз устанавливается при сигмоскопии, обычно с биопсией и бактериальным посевом. Лечение проктита зависит от этиологии.
Проктит может вызываться заболеваниями, передающимися половым путем, определенной кишечной инфекцией (напр., Campylobacter, Shigella, Salmonella), воспалительными заболеваниями кишечника или быть следствием лучевой терапии; заболевание может быть связано с предшествующим применением антибиотиков. Проктит, вызванный инфекцией при сексуальных контактах, более характерен для гомосексуалистов. Пациенты с иммунодефицитом обладают определенным риском развития инфекции, вызванной простым герпесом и цитомегаловирусом.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
Причины проктита
Причиной проктита могут быть различного вида травмы (инородные тела, частые очистительные клизмы, химические и термические ожоги), длительный прием антибиотиков и других лекарственных препаратов. Вторичный проктит развивается при некоторых заболеваниях органов пищеварения (калькулезный холецистит, гастрит, панкреатит, опухоли кишечника) и патологических процессах в смежных органах.
Симптомы проктита
Как правило, пациенты жалуются на выделения слизи или крови из прямой кишки. Проктит как следствие гонореи, простого герпеса или цитомегаловируса сопровождается интенсивной аноректальной болью.
Для диагностики необходимы проктоскопия или сигмоскопия, которые позволяют визуализировать воспаленную слизистую оболочку прямой кишки. Небольшие отдельные язвы и везикулы предполагают герпетическую инфекцию. Мазок со слизистой необходимо исследовать на культуру Neisseria gonorrhoeae, Chlamydia, патогенную кишечную микрофлору и патогенную вирусную инфекцию. Необходимо выполнить серологические тесты на сифилис и исследование стула на токсин Clostridium difficile. Иногда необходима биопсия слизистой оболочки. У некоторых пациентов может быть информативной колоноскопия.
Где болит?
Острый проктит
Острый проктит характеризуется внезапным началом. Основные клинические проявления: тенезмы на фоне запора, лихорадка, озноб, ощущение тяжести и жжения в прямой кишке.

[11], [12], [13], [14], [15], [16], [17], [18], [19]
Диагностика острого проктита
Исследование в острый период затруднено из-за выраженных болевых ощущений и спазма сфинктера. Однако спазм сфинктера менее выражен, чем при анальных трещинах, и при обильном смазывании пальца вазелином, как правило, удается провести пальцевое исследование. Оно выявляет отечность слизистой оболочки. На пальце перчатки после исследования иногда обнаруживают кровянистую слизь.
Учитывая, что проктит может быть вторичным и развиваться, например, при опухолях толстой кишки как результат раздражения слизистой оболочки прямой кишки некротическими массами злокачественного образования, колоноскопия обязательна, но чаще всего спустя 5-7 дней от начала заболевания, т. е. в период затухания острых проявлений. Слизистая оболочка при острых проктитах резко гиперемирована и имеет цвет от ярко-красного до малинового. Нередко она выбухает в просвет кишки или даже полностью его закрывает. Сосудистый рисунок может быть резко усиленным или вообще отсутствовать. В просвете кишки наблюдается слизь с прожилками крови.

[20], [21], [22], [23], [24], [25], [26], [27], [28]
Лечение острого проктита
Лечение острого проктита консервативное. Прежде всего необходима диета с исключением всех раздражающих продуктов (острые блюда, приправы, специи) и алкоголя. Ж. М. Юхвидова рекомендует (1984) следующий пищевой режим:
- на завтрак - белковый омлет, жидкая манная каша на воде с небольшим кусочком масла, творог;
- на обед - мясной бульон или протертый овощный суп, отварное мясо, пропущенное через мясорубку (можно также куриные паровые котлеты и отварную рыбу), жидкий клюквенный кисель; на ужин каша рисовая на воде с маслом, паровая котлета, творог.
Антибиотики назначают в тех случаях острого проктита, когда заболевание сопровождается лихорадкой.
В связи с тем что из-за резко выраженного болевого синдрома полного очищения кишечника не происходит, а многократная дефекация усугубляет заболевание, кишечник следует очищать ежедневно утром клизмами из отвара ромашки. Слабительные средства не рекомендуются, так как они усиливают позывы и боль. Перед тем как поставить очистительную клизму, наконечник густо смазывают вазелином.
После полного очищения кишечника с лечебной целью в кишку вводят 100,0 мл теплого настоя ромашки (температура 37-38 °С). На ночь ставят масляную клизму (50-75 мл теплого - 37-38 °С - растительного масла). Начиная со второй недели заболевания утренние лечебные ромашковые клизмы заменяют клизмами 0,3-0,5% раствора колларгола. Концентрацию раствора определяют интенсивностью воспалительного процесса в кишке. Масляные вечерние микроклизмы продолжают в течение 14 дней. Общий курс лечения 2 нед. После 10-дневного перерыва курс лечения следует повторить во избежание рецидива.
Хронический проктит
Хронический проктит, или проктосигмоидит, может быть следствием нелеченого острого проктита либо заболевание с самого начала принимает вялое течение, проявляясь длительное время одним или двумя нерезко выраженными симптомами.

[29], [30], [31], [32], [33], [34], [35], [36], [37], [38]
Симптомы хронического проктита
Общие симптомы хронического проктита практически не наблюдаются. Периодически может возникать чувство дискомфорта в прямой кишке и ощущение неполного опорожнения кишечника. При обострении процесса учащаются позывы на дефекацию. Стул в виде оформленных комочков с примесью слизи и иногда крови. Нередко заболевание осложняется геморроем, анальной трещиной. Наблюдаются мокнутие в заднем проходе, анальный зуд.
Диагностика хронического проктита
Прежде всего следует исключить инфекционные и паразитарные заболевания. Пальцевое исследование позволяет выявлять изменение тонуса сфинктера и болезненность в области расположения крипт.
Эндоскопическое исследование обнаруживает зернистость и гиперемию слизистой оболочки, слизь на стенках и в просвете кишки, контактную кровоточивость.

[39], [40], [41], [42], [43], [44], [45]
Лечение хронического проктита
Рекомендуются те же средства, что и при остром проктите, но курс консервативной терапии более длительный. Наилучший эффект дают лечебные микроклизмы из колларгола.

Артикул:
Действующие вещества:
Форма выпуска:
Производитель:
Годен до:
Цена действительна при заказе на сайте
Есть противопоказания, проконсультируйтесь с врачом
Внешний вид товара может отличаться от изображенного на фотографии
- Инструкция
Инструкция по применению
Состав
Активное вещество: натрия пикосульфата моногидрат 0.75 г.
Вспомогательные вещества: натрия бензоат - 0.2 г, сорбитол жидкий (некристаллизирующийся) - 64.37 г, натрия цитрат дигидрат - 0.15 г, лимонная кислота (моногидрат) - 0.14 г, вода очищенная 49.89 г.
Фармакокинетика
Абсорбция: незначительная, препарат практически полностью метаболизируется в стенке кишечника и печени до неактивного глюкуронида.
После перорального приема натрия пикосульфат поступает в толстый кишечник; абсорбция препарата незначительна, что исключает его энтерогепатическую циркуляцию. В дистальном отделе толстого кишечника происходит расщепление натрия пикосульфата с образованием активного метаболита, бис-(п-гидроксифенил)-пиридил-2-метана. Время развития слабительного эффекта препарата определяется скоростью высвобождения активного метаболита и обычно составляет 6-12 часов после применения (в среднем 10 часов).
В системный кровоток поступает незначительная часть препарата. Взаимосвязь между слабительным эффектом активного метаболита и его концентрацией в сыворотке крови отсутствует.
После приема 10 мг препарата внутрь около 10,4% от величины общей дозы выделяется с мочой в виде глюкуронида через 48 часов.
При применении более высоких доз препарата выделение его с мочой, в целом, уменьшается.
Показания к применению
В качестве слабительного средства в следующих случаях:
запоры, обусловленные атонией и гипотонией толстой кишки (в том числе в пожилом возрасте, у лежачих больных, после операций, после родов и в период лактации),
запоры, вызванные приемом лекарственных средств,
для регулирования стула при геморрое, проктите, анальных трещинах (для размягчения
заболевания желчного пузыря, синдром раздраженной кишки с преобладанием запоров,
запор, обусловленный дисбактериозом кишечника, нарушениями диеты.
Противопоказания
Кишечная непроходимость или обструктивные заболевания кишечника;
острые заболевания органов брюшной полости или сильная боль в животе, которые могут сопровождаться тошнотой, рвотой, повышением температуры тела, включая аппендицит;
острые воспалительные заболевания кишечника;
повышенная чувствительность к натрию пикосульфату или другим компонентам препарата;
Во 2 и 3 триместрах беременности (как и при использовании других слабительных средств) прием препарата возможен только по назначению врача.
Активный метаболит и его глюкурониды не выделяются с грудным молоком. Таким образом, препарат может быть использован в период грудного вскармливания.
Способ применения и дозы
Рекомендуется следующий режим дозирования:
Взрослые и дети старше 10 лет: 10-20 капель (5-10 мг) в сутки.
Дети 4-10 лет: 5-10 капель (2,5-5 мг) в сутки.
Рекомендуется начинать с наименьшей дозы. Для того чтобы достичь регулярного стула, доза может повышаться до максимальной рекомендуемой. Не следует превышать максимальную рекомендуемую суточную дозу.
Рекомендуемая доза для детей младше 4 лет составляет 0,25 мг/кг массы тела в сутки. Это соответствует 1 капле препарата (0,5 мг натрия пикосульфата) на 2 кг массы тела в сутки.
Для получения слабительного эффекта в утренние часы следует принимать препарат накануне на ночь. Препарат не обязательно растворять в жидкости.
Условия хранения
При температуре не выше 30 °С. Не замораживать. Хранить в недоступном для детей месте.
Срок годности
3 года. Не применять после истечения срока годности, указанного на упаковке.
Особые указания
Не применять препарат ежедневно без консультации врача более 10 дней. Длительный прием высоких доз препарата может приводить к потере жидкости, нарушению баланса электролитов, гипокалиемии.
Головокружение и обмороки наблюдались у пациентов, принимавших препарат Натрия пикосульфат. Анализ показал, что эти случаи связаны с обмороком при дефекации (или обмороком, вызванным напряжением при дефекации), или с вазовагальной реакцией на боль в животе, которая может быть обусловлена запором, и не обязательно связана с приемом препарата.
В 1 мл капель содержится 0,45 г сорбитола. В максимальной рекомендованной суточной дозе для лечения взрослых и детей 4-10 лет содержится 0,6 г и 0,3 г сорбитола соответственно.
Препарат не обладает вкусовыми качествами, поэтому детям можно добавлять в пищу. Дети должны принимать препарат только по назначению врача.
Описание
Фармакодинамика
Действующее вещество – натрия пикосульфат представляет собой слабительное триарилметановой группы. Как местное слабительное натрия пикосульфат после бактериального расщепления в толстом кишечнике оказывает стимулирующее действие на слизистую толстого кишечника, увеличивая перистальтику, способствует накоплению воды и электролитов в толстом кишечнике. Это приводит к стимуляции акта дефекации, уменьшению времени эвакуации и размягчению стула.
Натрия пикосульфат, являясь слабительным средством, действующим на уровне толстой кишки, стимулирует естественный процесс эвакуации содержимого из нижних отделов желудочно-кишечного тракта. Поэтому натрия пикосульфат не оказывает влияния на переваривание или всасывание калорийной пищи или незаменимых питательных веществ в тонком кишечнике.
Побочные действия
Со стороны желудочно-кишечного тракта возможны дискомфорт, тошнота, рвота, спазмы и боли в области живота, диарея.
Со стороны нервной системы возможны головокружение и обморок. Головокружение и обморок, возникающие после приема препарата, могут быть связаны с вазовагальной реакцией (например, напряжением при дефекации, спазмами в области живота).
Возможны реакции повышенной чувствительности со стороны иммунной системы, включая ангионевротический отек и кожные реакции.
Применение при беременности и кормлении грудью
Данные о достоверных и хорошо контролируемых исследованиях у беременных женщин отсутствуют. Длительный опыт применения не выявил отрицательного влияния препарата на беременность. Прием препарата в 1 триместре беременности противопоказан. Исследования о влиянии препарата на фертильность не проводились. В ходе доклинических исследований тератогенных эффектов на репродуктивность выявлено не было.
Взаимодействие
Диуретики или глюкокортикостероиды увеличивают риск нарушения электролитного баланса (гипокалиемии) при приеме высоких доз Натрия пикосульфата.
Нарушение электролитного баланса может повышать чувствительность к сердечным гликозидам.
Совместное применение препарата и антибиотиков может снижать послабляющий эффект препарата.
Передозировка
При приеме высоких доз возможны: диарея, обезвоживание, снижение артериального давления, нарушение водно-электролитного баланса, гипокалиемия, судороги.
Кроме того, имеются сообщения о случаях ишемии мускулатуры толстого кишечника, связанных с приемом доз Натрия пикосульфат, значительно превышающих рекомендованные для обычного лечения запора.
Натрия пикосульфат как и другие слабительные, при хронической передозировке может привести к хронической диарее, болях в области живота, гипокалиемии, вторичному гиперальдостеронизму, мочекаменной болезни. В связи с хроническим злоупотреблением слабительными может развиться повреждение почечных канальцев, метаболический алкалоз и мышечная слабость, связанная с гипокалиемией.
Форма выпуска
Капли для приема внутрь, 7.5 мг/мл.
Влияние на способность к вождению автотранспорта и управлению механизмами
Специальных клинических исследований влияния препарата на способность управлять автомобилем и механизмами не проводилось. Несмотря на это пациентам следует сообщать, что у них вследствие вазовагальной реакции (т.е., во время спазма кишечника) могут возникать головокружение и/или обморок. Если у пациентов возникает спазм кишечника, они должны избегать потенциально опасных видов деятельности, в том числе вождения автотранспорта или управления механизмами.
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Хронический проктит проявляется умеренными ощущениями зуда или жжения в прямой кишке, отмечаются слизистые или гнойные (в зависимости от особенностей поражения слизистой) выделения из заднепроходного отверстия.

Автоматизация клиники: быстро и недорого!
- Подключено 290 клиник из 4 стран
- 1 место - 800 руб / 4500 тг в мес.
- Регистратура + Касса - 15 800 руб / 79 000 тг в год

Автоматизация клиники быстро и недорого!
- С нами работают 290 клиник из 4 стран
- Подключение 1 рабочего места - 800 руб / 4500 тг в месяц
- Узнать больше о системе
Мне интересно! Свяжитесь со мной
Классификация
Проктит, воспаление прямой кишки, разделяют в первую очередь на острый и хронический (по длительности заболевания и морфологическим изменениям слизистой).
Острый проктит по характеру изменений слизистой оболочки прямой кишки разделяют на:
- катарально-геморрагический (слизистая отечная, с кровоизлияниями);
- катарально-гнойный (слизистая покрыта гнойным налетом);
- полипозный (характеризуется разрастанием слизистой оболочки по типу множественных полипов);
- эрозивный (на слизистой обнаруживают язвочки разных размеров).
Хронический проктит по состоянию слизистой разделяют на:
- атрофический (характеризуется сглаживанием и истончением складок слизистой оболочки);
- гипертрофический (характеризуется утолщением складок слизистой оболочки, при этом они приобретают рыхлый вид).
Этиология и патогенез
Примечания:
1. В послеоперационном периоде, при вмешательствах по поводу геморроя или выпадения прямой кишки, часто наблюдаются симптомы проктита, особенно если не в полной мере соблюдаются врачебные рекомендации.
2. Инфекции, передающиеся половым путем, или механические травмы, как причину проктита, следует предполагать у мужчин с гомосексуальными наклонностями в анамнезе.
3. Ишемический колит следует предполагать у пациентов пожилого возраста с эпизодами артериальной гипотензии или при операциях по поводу аневризмы брюшной аорты.
4. Радиационный проктит следует предполагать у лиц, получивших лучевую терапию по поводу опухолей малого таза в дозе свыше 45 Грей.
5. Воспаление в отключенной прямой кишке следует предполагать у лиц, перенесших колостомию, в том числе - по поводу болезни Крона.
6. Химические и термические травмы прямой кишки характерны для ятрогенных вмешательств и, в большей степени, для народной медицины (самолечение клизмами с различными настоями и отварами).
7. Инфекционные причины могут включать: N.gonorrhoeae, C.trachomatis, Herpes simplex virus HSV1 (10%) и HSV2 (90%), T.pallidum, Entamoeba histolytica, Cytomegalovirus (CMV), Clostridium difficile, Campylobacter species.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Распространено
Соотношение полов(м/ж): 1.2
Наиболее часто встречающиеся причины проктита:
- идиопатический язвенный проктит;
- болезнь Крона;
- болезни, передающиеся половым путем.
Пол. По некоторым данным, отмечено небольшое преобладание мужчин.
Возраст. Проктит встречается преимущественно у взрослых. У женщин пик заболеваемости приходится на 20-40 лет. У мужчин - на 40-60 лет.
Раса. Отмечено повышение заболеваемости в еврейских общинах, что коррелирует с повышенной заболеваемостью болезнью Крона в той же этнической группе.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Анамнез
Тщательный сбор анамнеза позволяет отличить инфекционные проктиты от неинфекционных. Подозрения на заболевания, передающиеся половым путем, позволяют экономить время и назначить эмпирическую терапию (см. раздел "Лечение"). Прочие причины проктита обычно требуют эндоскопического подтверждения (см. раздел "Диагностика").
Сбор анамнеза должен выявить общие симптомы проктита, включающие диарею, императивные позывы на дефекацию, ректальные кровотечения или выделения, боли в нижней части живота, спазмы, тенезмы Тенезмы - ложные болезненные позывы к дефекации, например при проктите, дизентерии
и болезненную дефекацию. Системные симптомы, такие как лихорадка, недомогание, потеря веса и рвота, могут указывать на более диффузный патологический процесс. Диарея не является обязательным условием, так как некоторые пациенты с проктитом имеют запор.
3. При остром проктите больной может предъявлять жалобы как на запоры, так и на диарею. Последняя встречается чаще. Стул частый, небольшими порциями.
4. Если слизистая прямой кишки поражена по типу эрозивного проктита, больной отмечает появление кровянистых выделений во время дефекации.
5. Выделение слизи из прямой кишки.
Хронический проктит
Манифестирует обычно постепенно, не бурно. Характерные проявления:
- зуд или жжение в прямой кишке (как правило, не слишком выраженные);
- слизистые или гнойные (в зависимости от особенностей поражения слизистой) выделения из заднепроходного отверстия;
- достаточно редко отмечается боль в прямой кишке;
- температура тела не повышается или повышается до субфебрильных цифр;
- общее состояние больного при хроническом проктите практически не нарушается.
Хронический проктит, особенно при наличии неблагоприятных факторов, может обостряться. В таком случае клиническая картина болезни напоминает острый проктит.
При наличии у больных стойкой лихорадки, выраженной боли и напряжения в левой половине живота, сильного кровотечения предполагают развитие осложнений (см. раздел "Осложнения").
Пальцевое ректальное исследование может быть ограничено из-за тяжелой боли. В таких случаях рекомендуется обследование под наркозом. Наличие лихорадки, абдоминальных болей и симптомов раздражения брюшины, в условиях подозреваемого проктита, является "красным флагом" и указывает на обширное воспаление или инфаркт толстой кишки. Обильное свежее ректальное кровотечение также является "красным флагом" и повышает возможность нахождения глубокой ректальной язвы на фоне проктита, которая может потребовать срочного гемостаза и экстренного лечения основной причины.
Диагностика
3. Компьютерная томография органов брюшной полости с контрастированием показана пациентам с подозрением на ишемический проктит или болезнь Крона. Также может рассматриваться в качестве метода неотложной диагностики, если у пациента имеется значительная боль в животе, симптомы раздражения брюшины, напряжение брюшных мышц или лихорадка.
5. Магнитно-резонансная томография.
Лабораторная диагностика
1. Общий анализ крови. Возможны лейкоцитоз (как маркер инфекции и/или септических осложнений) или тяжелая анемия в результате кровопотери.
2. Биохимия. Для оценки водно-электролитного дисбаланса или почечной недостаточности, до начала медикаментозной терапии стандартно выполняется биохимическое исследование по семи показателям (так называемая "базовая метаболическая панель" (BMP, химическая панель SMA-7). Панель включает в себя определение в крови натрия, калия, хлоридов, бикарбоната, азота мочевины, креатинина, глюкозы. Это особенно показано пожилым, лихорадящим и истощенным пациентам.
Повышение С-реактивного белка возможно у пациентов с обширными колитами, но у пациентов с проктитами показатель почти всегда в норме.
Выявление специфических маркеров болезни Крона возможно при соответствующей этиологии проктита (см. рубрику "Болезнь Крона"- K50).
Показано проведение тестов на целиакию.
3. Анализ кала:
- определение клостридиального токсина (при положительно клостридиальной инфекции);
- определение уровня кальпротектина (как правило повышен);
- обнаружение эритроцитов в кале (как правило, тест положителен при любой этиологии);
- исследование на паразитозы (для исключения лямблиоза).
4. Выделение культур из мазков, соскобов показано при подозрении на соответствующую инфекцию или при ВИЧ-позитивном статусе.
7. Тесты на ВИЧ-инфекцию проводятся в обязательном порядке, особенно если ВИЧ-статус неизвестен.
8. Микроскопия с окраской мазков из прямой кишки и перианальной области по Грамму (при подозрении на некоторые инфекции или при ВИЧ-позитивном статусе) или в темном поле (при подозрении на сифилис).
9. Биопсия. Используются различные методы исследования биоптата. Одним из показаний является ВИЧ-позитивный статус пациента. Биопсия также позволяет различить острый и хронический проктиты.
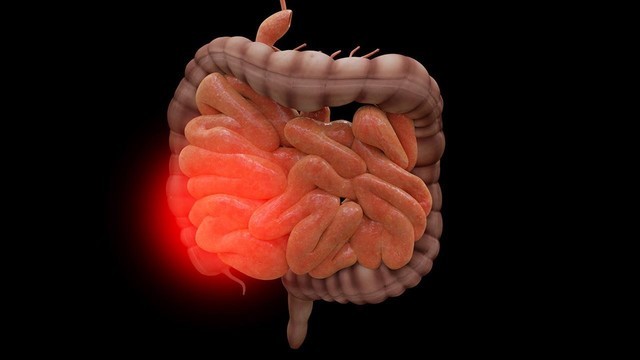
Болезнь: язвенный колит
Причины: инфекции, аутоиммунные расстройства, генетическая предрасположенность
Какие органы поражает: толстый кишечник
Симптомы: острые и тянущие боли в животе, примеси крови и слизи в каловых массах, диарея, потеря аппетита
Осложнения: прободение язв кишечника, перитонит, сильное кровотечение из толстой кишки, появление злокачественных новообразований на месте изъязвлений, гнойные воспаления близлежащих тканей
Лечение: прием лекарств (глюкокортикостероидов, нестероидных противовоспалительных средств, иммуносупрессоров и др.), соблюдение диеты, хирургическое вмешательство
Профилактика: отказ от курения и алкоголя, сбалансированное питание, контроль веса, умеренные физические нагрузки.
Что такое язвенный колит?
В основе язвенного колита лежит хронический рецидивирующий воспалительный процесс, поражающий слизистую оболочку толстого кишечника. Особенность патологии — образование на слизистой многочисленных глубоких язв на отдельных сегментах или по всей внутренней поверхности толстой кишки (рис. 1). Локализация поражения определяет характер течения болезни.
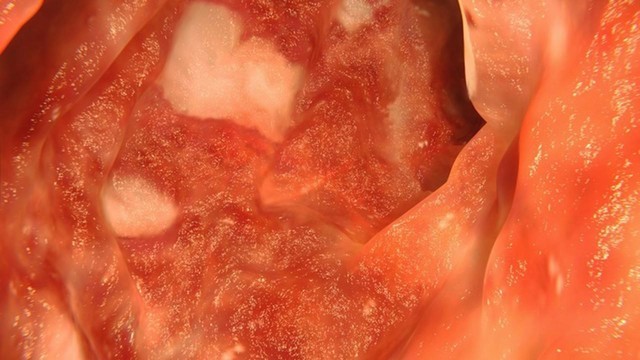
Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Патологический процесс обычно начинается с области прямой кишки, и в 20-30% случаев ограничивается ей. В половине наблюдений воспаление переходит на сигмовидную, нисходящую ободочную и поперечную ободочную кишку, а в остальных — охватывает весь толстый кишечник.
Толстый кишечник имеет длину около двух метров. Именно здесь происходит окончательное всасывание питательных веществ из пищи и формирование каловых масс. Толстый кишечник разделяют на 5 отделов: слепую кишку (она соединяется с подвздошной кишкой тонкого кишечника) и аппендикс, ободочную кишку (ее делят на 4 части — восходящую, поперечную, нисходящую и сигмовидную), прямую кишку и заднепроходный канал, заканчивающийся анальным отверстием (рис. 2).
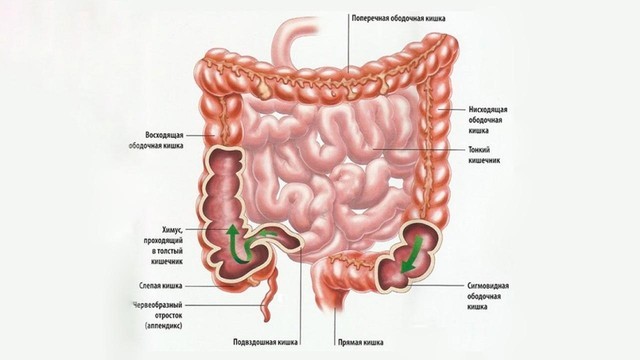
Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Язвенным колитом чаще болеют молодые мужчины, не достигшие 40-летнего возраста, но тенденция последних лет — увеличение числа заболевших среди детей и пожилых людей. Интересны географические особенности распространенности патологии: в Австралии, США и Канаде отмечается 100-150 случаев на 100 тыс. населения, тогда как в Европе этот показатель не превышает 15. Жители стран Африки и Азии язвенным колитом практически не болеют. В Москве и Московской области число заболеваний на 100 тыс. населения фиксируется на уровне 22-23 случая на 100 тыс. населения.
Причины
Несмотря на долгую историю изучения причин заболевания, они до сих пор до конца не выяснены, и определение этиологии язвенного колита считается одной из самых сложных проблем гастроэнтерологии. Существует несколько теорий патогенеза болезни, в основе которых лежат факторы разной природы:
- Генетические. В результате длительных клинических исследований установлено, что язвенным колитом чаще болеют люди, у которых один из родителей также страдал от этого заболевания. Генетическая теория основана на предположении о мутации некоторых генов.
- Инфекционные. Воспалительный процесс в толстом кишечнике могут вызывать определенные виды патогенной микрофлоры. Кроме этого, язвенный колит может являться следствием чрезмерной иммунной реакции на антигены определенных непатогенных бактерий, присутствующих в кишечнике.
- Аутоиммунные. По мнению некоторых исследователей причина язвенного колита — разрушение клеток эпителия толстого кишечника в результате формирования антител против собственных антигенов.
Предрасполагающие факторы возникновения язвенного колита:
- неправильное питание с избытком в рационе животного белка и недостатком пищевых волокон;
- нервное перенапряжение;
- различные вирусные инфекции;
- недостаток в организме витамина D;
- малоподвижный образ жизни, курение, злоупотребление алкоголем.
В возникновении патологии может сыграть роль и пищевая аллергия, например, непереносимость орехов, молока, меда и других продуктов.
Классификация
Для определения правильной тактики лечения язвенного колита необходимо правильно классифицировать заболевание. Классификация проводится по разным основаниям.
| Тип колита | Характеристика |
| Проктит (дистальный колит) | Воспаление в пределах 18 мм от анального канала, затрагивающее только прямую кишку |
| Левосторонний колит | Затрагивает зону от сигмовидной кишки до левого изгиба прямой кишки |
| Тотальный (паколит) | Включает субтотальный колит с воспалением левого изгиба толстой кишки |
По тяжести заболевания выделяют тяжелое, среднетяжелое и легкое течение в зависимости от выраженности симптомов в период обострения, наличия осложнений, отклика на лекарственную терапию.
При сверхтяжелом или крайне тяжелом язвенном колите диарея наблюдается более 10-15 раз в сутки, гемоглобин заметно понижен, а температура тела поднимается выше 38 °С.
Классифицируют язвенный колит также по наличию кишечных осложнений и внекишечных проявлений, активности и по некоторым специальным индексам. По характеру течения различают острый и хронический колит.
Проявления острой стадии язвенного колита чрезвычайно болезненны: частый стул, примеси гноя и крови в каловых массах, повышение температуры, тошнота, слабость, сильная боль в животе. Тяжелое состояние может усугубиться перитонитом (из-за прободения кишки) и обильным кровотечением.
Хронический язвенный колит
Если колит длится более полугода, его считают хроническим. Различают 2 вида хронического язвенного колита:
- Хронический с непрерывным течением — заболевание протекает без периодов ремиссии. Такая форма колита характеризуется функциональными нарушениями работы кишечника, появлением лимфатических инфильтратов в слизистой и изменениями в метаболических процессах.
- Хронический рецидивирующий — периоды обострения сменяются длительной ремиссией. При этом во время ремиссий симптомы пропадают, а в период обострения — возвращаются. Во время активной фазы температура тела повышается, а в стуле обнаруживают кровь.
В чем опасность язвенного колита
Опасность язвенного колита связана с серьезными осложнениями, некоторые из которых могут привести к летальному исходу.
В худшем случае развивается каловый перитонит, т.е. острое воспаление брюшины из-за обсеменения брюшной полости микрофлорой фекалий.
Признаки перитонита — сильная боль в животе, тошнота, рвота, длительный запор, бледность кожных покровов. Больному трудно пошевелиться, у него заостряются черты лица.
Перитонит требует неотложного хирургического вмешательства. После подтверждения диагноза с помощью УЗИ или рентгеноскопии вскрывают брюшную полость, выполняют ее санацию и ушивают дефект стенки толстой кишки.
Важно! Успех лечения перитонита напрямую зависит от времени обращения за медицинской помощью. При сильных болях в животе нужно сразу вызывать скорую помощь и не пытаться решить проблему при помощи обезболивающих препаратов.
Осложнения
Другие опасные осложнения язвенного колита:
- сильное кровотечение из толстой кишки, развитие анемии и шока из-за значительной кровопотери;
- появление злокачественных новообразований на месте изъязвлений (малигнизация);
- поражение воспаленной слизистой патогенной кишечной микрофлорой;
- гнойные воспаления близлежащих тканей.
Большинство осложнений язвенного колита лечится только хирургическим путем. Решение об операции принимает лечащий врач на основе данных всестороннего обследования.
Симптомы язвенного колита
Язвенный колит характеризуется тремя ведущими синдромами, обусловленными воспалительным процессом в толстой кишке (рис. 3):
- проблемы со стулом: диарея, посещение туалета до 20 раз в сутки;
- примеси крови и слизи в каловых массах;
- сильные режущие тянущие боли в животе и в области прямой кишки без выделения кала.
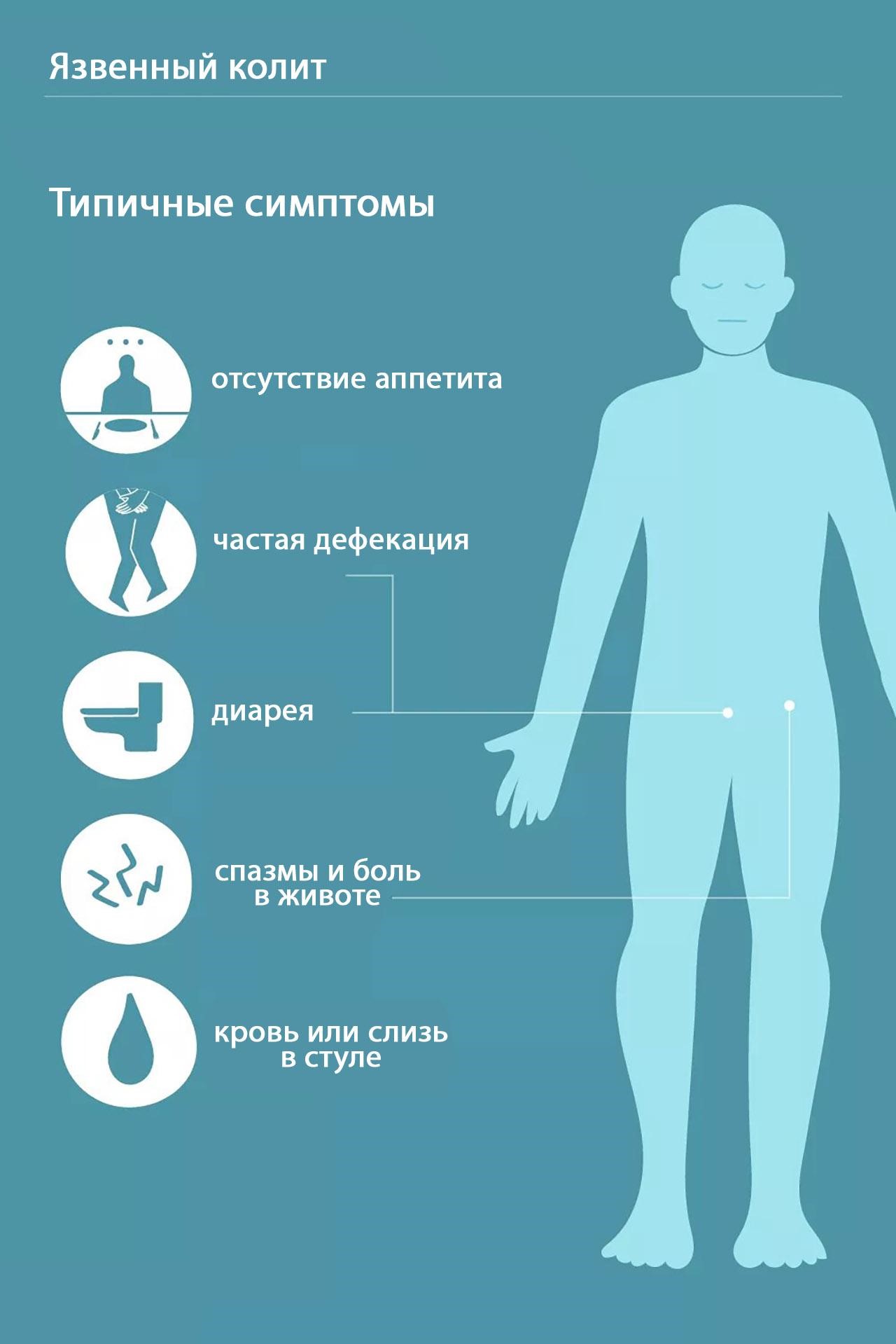
Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Иногда в начале заболевания язвенный колит проявляется запорами, периодическими болями в животе и незначительными примесями крови в каловых массах. Такие симптомы не вызывают у человека тревоги, и он не спешит обращаться к врачу, принимая недомогание за обычное расстройство кишечника.
Выраженность симптомов зависит от тяжести и формы заболевания. В острой фазе к локальным симптомам добавляется высокая температура, слабость, ломота в мышцах и суставах, потеря веса, отсутствие аппетита, (примерно в 1% наблюдений) язвенный колит сопровождается офтальмологическими проявлениями — конъюнктивитом, передним увеитом, эписклеритом.
Диагностика
В диагностике язвенного колита важно отличить его от других воспалительных заболеваний со схожими симптомами. В диагностический комплекс входит ряд обязательных мероприятий, включающих различные лабораторные и инструментальные исследования.
К какому врачу обратиться
Первый этап обследования — беседа с врачом-гастроэнтерологом. Сбор анамнеза включает выяснение наследственной предрасположенности к заболеванию, определение характера жалоб, цвета крови, содержащейся в кале, ее количества, локализации болей и т.д.
Во время осмотра определяют состояние слизистой оболочки глаз и выполняют пальпацию живота. Эта процедура позволяет определить области повышенной чувствительности и возможное увеличение размеров толстой кишки.
Лабораторные исследования
Лабораторные исследования включают:
- Общий анализ крови. Особое внимание обращается на уровень гемоглобина, количество лейкоцитов и эритроцитов.
- Биохимический анализ крови, который позволяет выявить воспалительный процесс (реактивный белок), уровень гаммаглобулинов для оценки количества антител.
- Иммунологический анализ для определения иммунной реакции на антитела.
- Анализ кала на наличие бактерий, слизи и крови.
Для определения характера воспалительного процесса и его локализации назначают:
- Эндоскопию толстого кишечника. Процедура требует физиологической и психологической подготовки пациента, так как сопровождается дискомфортом и неприятными ощущениями. Эндоскопия позволяет выявить отек и покраснение слизистой, ее структуру и кровоточивость, наличие крови или гноя в толстом кишечнике. Исследование сигмовидной кишки проводят методом ректосигмоидоскопии.
- Колоноскопия — исследование толстого кишечника для оценки распространенности патологического процесса и исключения других заболеваний, в частности, злокачественных опухолей.
- Рентгенография — для выявления возможных осложнений, например, перфорации стенки кишки, а также для оценки состояния слизистой, наличия эрозий и псевдополипов.
- Ирригография — исследование с помощью контраста для уточнения диагноза.
По результатам комплексного исследования врач назначает индивидуальную схему терапии. В тяжелых случаях пациенту может помочь только экстренное хирургическое вмешательство.
Лечение
Трудности в лечении язвенного колита связаны с неясной этиологией заболевания, поэтому основная цель терапевтических мероприятий — снятие симптомов, достижение стойкой ремиссии, профилактика рецидивов, повышение качества жизни и облегчение физического и психологического состояния человека.
Схема лечения разрабатывается строго индивидуально в зависимости от фазы и характера течения болезни, состояния толстой кишки, длительности заболевания, выраженности симптомов, реакции на предшествующее лечение, аллергического статуса, риска развития осложнений и ряда других факторов.
Комплекс терапии включает:
- медикаментозное лечение;
- строгое соблюдение диеты;
- психологическую поддержку;
- хирургическое лечение при осложнениях и отсутствии эффекта от других методов.
Лекарственные препараты
Лекарственная терапия включает четыре основных группы препаратов:
- глюкокортикостероиды;
- нестероидные противовоспалительные средства на основе 5-аминосалициловой кислоты;
- иммуносупрессоры;
- генно-инженерные биопрепараты (ГИБП).
Кроме того, назначают симптоматические лекарственные средства: противодиарейные, обезболивающие, препараты для восполнения железа в организме, витамины группы В и С и некоторые другие.
Форма и длительность приема каждого вида лекарственных средств подбирается строго индивидуально.
Важно! Язвенный колит — опасное воспалительное заболевание, самолечение абсолютно недопустимо. Неконтролируемый прием лекарственных препаратов может привести к серьезным осложнениям и значительно усугубить ситуацию.
Диета
Диета играет определяющую роль в лечении язвенного колита. В острой фазе при ярко выраженных симптомах может быть рекомендовано полное голодание с разрешением пить только чистую воду. Запрет на прием пищи переносится больными без проблем, так как во время обострения они теряют аппетит по естественным причинам. В особо тяжелых случаях назначают парентеральное питание (внутривенное введение раствора с питательными веществами).
Диета при язвенном колите направлена на нормализацию состояния слизистой оболочки кишечника и прекращение диареи. Сильнее всего раздражают слизистую острые, кислые продукты, блюда в маринаде, большое количество клетчатки и грубой пищи, любые алкогольные напитки.
При воспалении кишечника рекомендуют продукты с высоким содержанием белка животного и растительного происхождения. Количество белка в дневном рационе рассчитывается исходя из нормы в 1,5-2 грамма на килограмм веса. Основные источники белка — это нежирное мясо, вареная и запеченная рыба, яйца, бобовые. Продукты не рекомендуют жарить, так как приготовленные таким способом блюда сильно раздражают слизистую желудка и толстой кишки.
В период обострения у многих людей развивается непереносимость молока, поэтому молочные продукты и блюда на их основе желательно исключить.
Оптимальное меню при язвенном колите соответствует диетическому столу №4. В рацион включаются супы на рыбном бульоне или на основе постного мяса, приготовленные на пару блюда из фарша, каши на воде, протертые яблоки, вареные яйца, сливочное масло (не больше 5 грамм в день), зеленый чай, отвар шиповника и некоторые другие блюда и напитки.
Важно! Любое нарушение диеты при язвенном колите грозит обострением заболевания!
Народные средства
Народные средства лечения не могут являться основными, это лишь способ облегчить состояние больного, но не замена терапии. Тем не менее, после консультации с врачом для снятия симптомов колита можно принимать отвары лекарственных растений, обладающие противовоспалительным эффектом и нормализующие стул. Например, для снятия симптомов воспаления широко применяют отвар аптечной ромашки, настой коры ивы, сироп лакричного корня, а для прекращения диареи — настои и отвары коры дуба, зверобоя, плоды и семена айвы, корки граната.
Хирургическое лечение
Хирургическое лечение показано при отсутствии эффекта от строгой диеты и приема лекарственных средств. Неотложная операция показана при подозрении на массированное кровотечение, перитонит и при развитии других осложнений.
В ходе операции обычно выполняют резекцию толстого кишечника и соединение свободного конца подвздошной кишки с анальным каналом. Если позволяет ситуация, резекцию выполняют частично с сохранением неповрежденных участков толстой кишки. Хирургическое лечение показано примерно 20% пациентов.
Прогноз
Прогноз при язвенном колите зависит от тяжести течения, наличия осложнений и сопутствующих заболеваний. При нетяжелой форме патологии и поддерживающей противовоспалительной терапии более 80% больных в течение года не сталкиваются с рецидивами. Риск развития злокачественных новообразований ограничен 3-10%.
Профилактика
Основной метод профилактики любых проблем с желудочно-кишечным трактом — привычка к здоровому образу жизни. Зная о наследственной предрасположенности к язвенному колиту, необходимо правильно питаться, избегая продуктов, раздражающих кишечник. Следует полностью отказаться от алкоголя и сигарет, следить за весом, нормализовать режим труда и отдыха, заниматься спортом, избегать стрессов и эмоционального перенапряжения.
Необходимо внимательно следить за состоянием организма, не игнорировать любые желудочно-кишечные недомогания и регулярно проходить обследование.
Заключение
Язвенный колит — воспалительное заболевание неясной этиологии, поражающее прямую кишку. Патология опасна развитием серьезных осложнений с высоким риском летального исхода. Нормализовать состояние и повысить качество жизни возможно при своевременном обращении к врачу и строгом соблюдении всех рекомендаций.
Читайте также:

