Отек мозга у котов симптомы и лечение
Опубликовано: 17.05.2024
ЦНС, она же центральная нервная система – одно из важнейших образований в теле любого млекопитающего, включая человека. Всякая патология, которая угрожает здоровью нервной ткани, потенциальна чревата крайне тяжелыми последствиями. Тому пример – отек мозга у кошки.

Расшифровка понятия
Отеком называется патологический процесс, при котором происходит накопление жидкости в полости тела, или же непосредственно в органе. Важно понимать, что жидкость эта в данном случае – выпотной транссудат. Накопление крови, гноя, мочи и подобных секретов отеком не является! Таким образом, отек головного мозга у кошек – процесс, при котором идет накопление жидкости или непосредственно в нервной ткани, или же в желудочках мозга (если говорить обобщенно).
Существует множество факторов, которые могут вызвать данную патологию, включая тяжелую гипертермию или гипотермию. Очень опасны в этом плане различные травмы головы. Так что при любом происшествии, когда ваш кот сильно ударился головой (или вы подозреваете, что ударился), срочно ведите его к ветеринару, так как в противном случае он может попросту погибнуть.
Типы и симптоматика
Болезнь эта делится на несколько подтипов, каждый из которых отличается какими-то нюансами в протекании патологического процесса. Различают цитотоксический, интерстициальный, вазогенный и фильтрационный отеки. В ветеринарной практике чаще всего имеют дело с вазогенной и цитотоксической разновидностью. В первом случае отек начинается из-за повышения проницаемости сосудов, а во втором причина заключается в «набухании» самих нейронов и астроцитов. Бывает при неправильно назначенном медикаментозном лечении, паразитарных и инфекционных заболеваниях, а также отравлениях.

Как бы там ни было, вам нужно помнить одно – состояние это крайне тяжелое и опасное вне зависимости от причины, которая спровоцировала развитие отека. Если вы видите хоть какие-то из симптомов, что описаны ниже, немедленно (!) отправляйтесь к ветеринару. Последствия невмешательства будут слишком серьезными. Итак, вот наиболее критические признаки:
- Нервные приступы. Кошка не может сидеть, ее мотает из стороны в сторону, она бьется головой об стеныи т.д.
- Потеря сознания.
- Неестественное положение тела, некоординированные, неестественные движения.
- Если причина – гипо- или гипертермия, то из ушей, носа или рта могут наблюдаться кровянистые истечения.
- Покраснение глаз.
- Цианоз видимых слизистых оболочек и кожи (то есть их синюшность).
- Тяжелое или быстрое дыхание (одышка или тахипноэ, соответственно).
- Бридикардия или тахикардия (ускорение или замедление сердечного ритма).
Причины возникновения
Заметим, что отек мозга, сам по себе являющийся тяжелейшим патологическим состоянием, так просто не возникает. К такому исходу всегда приводит какая-то иная патология, будь то инфекционная болезнь или тяжелая черепно-мозговая травма.

К отеку приводят:
- Травмы головы.
- Тяжелая гипотермия или гипертермия.
- Тяжелая гипогликемия (критически низкий уровень глюкозы в крови).
- Анафилактический шок.
- Высокое кровяное давление.
- Паразитические заболевания.
- Опухоли головного мозга.
- Инфекции, затрагивающие нервную систему.
- Отравления.
- Аутоиммунные болезни.
- Кахексия (предельная степень истощения).
Диагностика
«На глазок» такие диагнозы не ставят, но времени для точной диагностики может и не быть. Очень важно рассказать принимающему ветеринару, когда и после чего появились симптомы отека мозга у кошки. Не забудьте упомянуть о том, не страдает ли ваш питомец от каких-то острых или хронических заболеваний. Показаны анализы мочи, крови, рентгенография, УЗИ. Некоторые из этих проверок на сам отек прямо не укажут, зато помогут выяснить, по какой же причине он вообще появился. Очень важно выяснить содержание кислорода в крови, так как при его критически низком содержании показана интубация трахеи, а в некоторых случаях – хирургическое вмешательство.
Особенно важна многосторонняя диагностика при подозрении на черепно-мозговые травмы или переломы костей черепа. При этом показана МРТ, но аппаратура для этого есть далеко не во всех «человечьих» больницах. Важна также электрокардиограмма, которая помогает определить состояние сердца. Наконец, если есть подозрения на отек спинного мозга, может быть взят образец спинальной жидкости. Процедура эта достаточно болезненная и опасная, но дает ценнейшие сведения, которые крайне нужны для назначения правильной терапии.
Терапия
Если имеются проблемы с дыханием, показана интубация трахеи. При низком кровяном давлении могут назначаться капельницы и лекарства для поддержания сердечной деятельности. Для удаления излишков жидкости из организма назначают диуретики. Голову кота все это время нужно держать приподнятой.
Назначают болеутоляющие и седативные лекарства. Корректируют излишне высокие или низкие уровни глюкозы в крови… Словом, лечение в большинстве случаев отека – симптоматическое, направленное на устранение первопричин.
Черепно-мозговые травмы занимают первое место среди всех травм (40%) и чаще всего случаются с людьми в возрасте 15–45 лет. Смертность среди мужчин в 3 раза выше, чем среди женщин. В крупных городах ежегодно из тысячи человек семеро получают черепно-мозговые травмы, при этом 10% погибают, не доехав до больницы. В случае легкой травмы инвалидами остаются 10% человек, в случае получения травмы средней степени тяжести — 60%, тяжелой — 100%.
Причины и виды черепно-мозговых травм
Комплекс повреждений головного мозга, его оболочек, костей черепа, мягких тканей лица и головы — это и есть черепно-мозговая травма (ЧМТ).
Чаще всего от черепно-мозговых травм страдают участники ДТП: водители, пассажиры общественного транспорта, сбитые автотранспортом пешеходы. На втором месте по частоте возникновения — бытовые травмы: случайные падения, удары. Далее идут травмы, полученные на производстве, и спортивные.
Молодые люди наиболее подвержены травмам в летний период — это так называемые криминальные травмы. Пожилые чаще получают ЧМТ зимой, и ведущей причиной становится падение с высоты роста.
Одним из первых классифицировать черепно-мозговые травмы предложил французский хирург и анатом 18 века Жан-Луи Пети. Сегодня существует несколько классификаций травм.
- по степени тяжести: легкая (сотрясение головного мозга, легкий ушиб), средняя (серьезный ушиб), тяжелая (ушиб головного мозга тяжелой степени, острое сдавление головного мозга). Для определения степени тяжести используют шкалу комы Глазго. Состояние пострадавшего оценивается от 3 до 15 баллов в зависимости от уровня спутанности сознания, способности открывать глаза, речевой и двигательной реакций;
- по типу: открытая (на голове имеются раны) и закрытая (отсутствуют нарушения кожных покровов головы);
- по виду повреждения: изолированная (повреждения затрагивают только череп), сочетанная (поврежден череп и другие органы и системы), комбинированная (травма получена не только механически, на организм также воздействовала лучевая, химическая энергия и пр.);
- по характеру повреждения:
- сотрясение (незначительное травмирование с обратимыми последствиями, характеризуется кратковременной потерей сознания — до 15 минут, большинству пострадавших госпитализация не требуется, после осмотра врач может назначить КТ или МРТ);
- ушиб (происходит нарушение мозговой ткани из-за удара мозга о стенку черепа, часто сопровождается кровоизлиянием);
- диффузное аксональное повреждение мозга (повреждаются аксоны — отростки нервных клеток, проводящие импульсы, страдает ствол мозга, в мозолистом теле мозга отмечаются микроскопические кровоизлияния; такое повреждение чаще всего происходит при ДТП — в момент резкого торможения или ускорения);
- сдавление (в полости черепа образуются гематомы, внутричерепное пространство сокращается, наблюдаются очаги размозжения; для спасения жизни человека требуется экстренное хирургическое вмешательство).
В основе классификации лежит диагностический принцип, на ее основании формулируется развернутый диагноз, в соответствии с которым назначается лечение.
Симптомы ЧМТ
Проявления черепно-мозговых травм зависят от характера повреждения.
Диагноз «сотрясение головного мозга» ставится на основе анамнеза. Обычно пострадавший сообщает, что случился удар головы, который сопровождался кратковременной потерей сознания и однократной рвотой. Тяжесть сотрясения определяется длительностью потери сознания — от 1 минуты до 20 минут. На момент осмотра больной находится в ясном состоянии, может жаловаться на головную боль. Никаких отклонений, кроме бледности кожи, обычно не выявляется. В редких случаях пострадавший не может вспомнить события, предшествующие травме. Если потери сознания не было, диагноз ставится как сомнительный. В течение двух недель после сотрясения головного мозга может наблюдаться слабость, повышенная утомляемость, потливость, раздражительность, нарушения сна. Если эти симптомы не исчезают длительное время, значит, стоит пересмотреть постановку диагноза.
При ушибе мозга легкой степен и пострадавший может потерять сознание на час, а после — жаловаться на головную боль, тошноту, рвоту. Отмечается подергивание глаз при взгляде в сторону, асимметрия рефлексов. Рентген может показать перелом костей свода черепа, в ликворе — примесь крови.
Ушиб головного мозга средней степени тяжести сопровождается потерей сознания на несколько часов, больной не помнит события, предшествующие травме, саму травму и произошедшее после нее, жалуется на головную боль и многократную рвоту. Могут отмечаться: нарушения артериального давления и пульса, лихорадка, озноб, болезненность мышц и суставов, судороги, расстройство зрения, неравномерная величина зрачков, нарушения речи. Инструментальные исследования показывают переломы свода или основания черепа, субарахноидальное кровоизлияние.
При ушибе головного мозга тяжелой степени пострадавший может потерять сознание на 1–2 недели. При этом у него выявляются грубые нарушения жизненно важных функций (частоты пульса, уровня давления, частоты и ритма дыхания, температуры). Движения глазных яблок раскоординированы, изменен мышечный тонус, нарушен процесс глотания, слабость в руках и ногах может доходить до судорог или паралича. Как правило, такое состояние — следствие переломов свода и основания черепа и внутричерепного кровоизлияния.
При диффузном аксональном повреждении мозга наступает длительная умеренная или глубокая кома. Ее продолжительность составляет от 3 до 13 дней. У большинства пострадавших наблюдается расстройство дыхательного ритма, различное расположение зрачков по горизонтали, непроизвольные движения зрачков, руки со свисающими кистями согнуты в локтях.
При сдавлении мозга могут наблюдаться две клинические картины. В первом случае отмечается «светлый период», во время которого пострадавший приходит в сознание, а затем медленно входит в состояние сопора, которое в целом похоже на оглушение и оцепенение. В другом случае больной сразу впадает в кому. Для каждого из состояний характерно неконтролируемое движение глаз, косоглазие и перекрестный паралич конечностей.
Длительное сдавление головы сопровождается отеком мягких тканей, достигающим максимума на 2–3 сутки после ее высвобождения. Пострадавший находится в психоэмоциональном напряжении, иногда — в состоянии истерики или амнезии. Отекшие веки, ослабевшее зрение или слепота, асимметричный отек лица, отсутствие чувствительности в области шеи и затылка. На компьютерной томографии виден отек, гематомы, переломы костей черепа, очаги ушиба мозга и размозжения.
Последствия и осложнения ЧМТ
После перенесения черепно-мозговой травмы многие становятся инвалидами из-за нарушения психики, движений, речи, памяти, посттравматической эпилепсии и прочих причин.
ЧМТ даже легкой степени сказывается на когнитивных функциях — пострадавший испытывает спутанность сознания и снижение умственных способностей. При более тяжелых травмах может диагностироваться амнезия, ухудшение зрения и слуха, речевых навыков и навыков глотания. В тяжелых случаях речь становится нечленораздельной или даже утрачивается полностью.
Нарушения моторики и функций опорно-двигательного аппарата выражаются в парезе или параличе конечностей, потере чувствительности тела, отсутствии координации. В случае тяжелых и среднетяжелых травм наблюдается недостаточность закрытия гортани, вследствие чего пища накапливается в глотке и проникает в дыхательные пути.
Некоторые перенесшие ЧМТ страдают от болевого синдрома — острого или хронического. Острый болевой синдром сохраняется в течение месяца после получения травмы и сопровождается головокружением, тошнотой, рвотой. Хроническая головная боль сопровождает человека на протяжении всей жизни после получения ЧМТ. Боль может быть резкой или тупой, пульсирующей или давящей, локализованной или отдающей, к примеру, в глаза. Приступы боли могут длиться от нескольких часов до нескольких дней, усиливаться в моменты эмоциональных или физических нагрузок.
Больные тяжело переживают ухудшение и утрату функций организма, частичную или полную потерю работоспособности, поэтому страдают от апатий, раздражительности, депрессий.
Лечение ЧМТ
Человеку, получившему черепно-мозговую травму, необходима врачебная помощь. До приезда скорой помощи больного надо уложить на спину или на бок (если он без сознания), на раны наложить повязку. Если рана открытая — обложить края раны бинтами, а затем наложить повязку.
Бригада скорой помощи забирает пострадавшего в отделение травматологии или в реанимацию. Там пациента осматривают, при необходимости делают рентген черепа, шеи, грудного и поясничного отделов позвоночника, грудной клетки, таза и конечностей, проводят УЗИ грудной клетки и брюшной полости, берут кровь и мочу на анализ. Также может быть назначено проведение ЭКГ. При отсутствии противопоказаний (состояния шока) делают КТ мозга. Затем больного осматривают травматолог, хирург и нейрохирург и ставят диагноз.
Невролог осматривает пациента каждые 4 часа и оценивает его состояние по шкале Глазго. При нарушении сознания пациенту показана интубация трахеи. Больному в состоянии сопора или комы назначают искусственную вентиляцию легких. Пациентам с гематомами и отеками мозга регулярно измеряют внутричерепное давление.
Пострадавшим назначают антисептическую, антибактериальную терапию. При необходимости — противосудорожные препараты, анальгетики, магнезию, глюкокортикоиды, седатики.
Пациенты с гематомой нуждаются в хирургическом вмешательстве. Промедление с операцией в течение первых четырех часов увеличивает риск летального исхода до 90%.
Прогноз восстановления при ЧМТ различной степени тяжести
В случае сотрясения мозга прогноз благоприятный при условии соблюдения пострадавшим рекомендаций лечащего врача. Полное восстановление трудоспособности отмечается у 90% больных с легкой ЧМТ. У 10% остаются нарушенными когнитивные функции, резкая смена настроений. Но и эти симптомы обычно проходят в течение 6–12 месяцев.
Прогноз при среднетяжелой и тяжелой формах ЧМТ осуществляется на основании количества баллов по шкале Глазго. Увеличение баллов говорит о положительной динамике и благоприятном исходе травмы.
У пострадавших с ЧМТ средней степени тяжести тоже удается достичь полного восстановления функций организма. Но зачастую остаются головные боли, гидроцефалия, вегетососудистая дисфункция, нарушения координации и прочие неврологические нарушения.
При тяжелой ЧМТ риск летального исхода увеличивается до 30–40%. Среди выживших почти стопроцентная инвалидизация. Ее причины — выраженные психические и речевые расстройства, эпилепсия, менингит, энцефалит, абсцессы мозга и пр.
Огромное значение в возвращении пациента к активной жизни играет комплекс реабилитационных мер, оказанных по отношению к нему после купирования острой фазы.
Направления реабилитации после черепно-мозговой травмы
Данные мировой статистики говорят о том, что 1 доллар, вложенный в реабилитацию сегодня, сэкономит 17 долларов на обеспечение жизни пострадавшего завтра. Реабилитацией после ЧМТ занимаются врач-невролог, врач-реабилитолог, физический терапевт, эрготерапевт, массажист, психолог, нейропсихолог, логопед и другие специалисты. Их деятельность, как правило, направлена на возвращение пациента к социально активной жизни. Работу по восстановлению организма пациента во многом определяет степень тяжести травмы. Так, при тяжелой травме усилия врачей направлены на восстановление функций дыхания и глотания, на улучшение работы органов малого таза. Также специалисты работают над восстановлением высших психических функций (восприятие, воображение, память, мышление, речь), которые могли быть утрачены.
Физическая терапия:
- Бобат-терапия подразумевает стимуляцию движений пациента за счет смены положений его тела: короткие мышцы растягиваются, слабые — укрепляются. Люди с ограничениями в движении получают возможность освоить новые движения и отточить разученные.
- Войта-терапия помогает связать мозговую деятельность и рефлекторные движения. Физический терапевт раздражает различные участки тела больного, тем самым побуждая его совершать определенные движения.
- Маллиган-терапия способствует снятию напряжения мышц и обезболиванию движений.
- Установка «Экзарта» — подвесные системы, при помощи которых можно снять болевой синдром и вернуть к работе атрофированные мышцы.
- Занятия на тренажерах. Показаны занятия на кардиотренажерах, тренажерах с биологически обратной связью, а также на стабилоплатформе — для тренировки координации движений.
Эрготерапия — направление реабилитации, которое помогает человеку адаптироваться к условиям окружающей обстановки. Эрготерапевт учит пациента обслуживать себя в быту, тем самым улучшая качество его жизни, позволяя вернуться не только к социальной жизни, но даже к работе.
Кинезиотейпирование — наложение специальных клейких лент на поврежденные мышцы и суставы. Кинезитерапия помогает уменьшить болевые ощущения и снять отечность, при этом не ограничивает движение.
Психотерапия — неотъемлемая составляющая качественного восстановления после ЧМТ. Психотерапевт проводит нейропсихологическую коррекцию, помогает справиться с апатией и раздражительностью, свойственными пациентам в посттравматический период.
Физиолечение:
- Лекарственный электрофорез сочетает введение в организм пострадавшего лекарственных средств с воздействием постоянного тока. Метод позволяет нормализовать состояние нервной системы, улучшить кровоснабжение тканей, снять воспаление.
- Лазеротерапия эффективно борется с болями, отеками тканей, оказывает противовоспалительное и репаративное действие.
- Иглорефлексотерапия позволяет уменьшить болевые ощущения. Данный метод входит в комплекс лечебных мероприятий при лечении парезов и оказывает общее психостимулирующее действие.
Медикаментозная терапия направлена на предотвращение гипоксии мозга, улучшение обменных процессов, восстановление активной умственной деятельности, нормализацию эмоционального фона человека.
После черепно-мозговых травм средней и тяжелой степени пострадавшим тяжело вернуться к привычному образу жизни или смириться с вынужденными переменами. Для того чтобы снизить риск развития серьезных осложнений после ЧМТ, необходимо следовать простым правилам: не отказываться от госпитализации, даже если кажется, что самочувствие в порядке, и не пренебрегать различными видами реабилитации, которые при комплексном подходе способны показать значительный результат.
В какой центр реабилитации после ЧМТ можно обратиться?
«К сожалению, не существует единой программы реабилитации после черепно-мозговых травм, которая позволила бы со стопроцентной гарантией вернуть пациенту его прежнее состояние, — рассказывает специалист центра реабилитации «Три сестры». — Главное, что нужно помнить: при ЧМТ многое зависит от того, как скоро начнут проводиться реабилитационные меры. К примеру, «Три сестры» принимает пострадавших сразу после стационара, мы оказываем помощь даже пациентам со стомами, пролежнями, работаем с самыми маленькими пациентами. Мы принимаем пациентов 24 часа в сутки, без выходных и не только из Москвы, но также из регионов. Реабилитационным занятиям мы отводим по 6 часов в день и непрерывно следим за динамикой восстановления. В нашем центре работают неврологи, кардиологи, нейроурологи, физические терапевты, эрготерапевты, нейропсихологи, психологи, логопеды — все они являются экспертами в реабилитации. В нашу задачу входит улучшение не только физического состояния пострадавшего, но и психологического. Мы помогаем человеку обрести уверенность в том, что, даже перенеся тяжелую травму, он может быть активным и счастливым».
* Лицензия Министерства здравоохранения Московской области № ЛО-50-01-011140, выдана ООО «РЦ «Три сестры» 02 августа 2019 года.


Медицинская реабилитация пациента, перенесшего черепно-мозговую травму, может помочь ускорить восстановление, а также предотвратить возможные осложнения.

Реабилитационные центры могут предложить услуги по медицинской реабилитации пациента, перенесшего черепно-мозговую травму, направленные на устранение:
- двигательных нарушений;
- расстройств речи;
- когнитивных расстройств и др.

Некоторые реабилитационные центры предлагают фиксированную стоимость пребывания и медицинских услуг.

Получить консультацию, узнать больше о реабилитационном центре, а также забронировать время лечения можно с помощью онлайн-сервиса.
Проходить восстановление после черепно-мозговых травм стоит в специализированных реабилитационных центрах, имеющих обширный опыт в лечении патологий неврологического характера.
Некоторые реабилитационные центры проводят госпитализацию в режиме 24/7 и могут принимать лежачих больных, больных в остром состоянии, а также малом сознании.

Амелёхин Леонид Александрович Ответственный редактор
Если есть подозрение на ЧМТ, то ни в коем случае нельзя пытаться посадить пострадавшего или поднимать его. Нельзя оставлять его без присмотра и отказываться от медицинской помощи.
Переломы у детей: виды, особенности, лечение, восстановление и реабилитация детей после переломов

Травмы позвоночника: виды, лечение и последующая реабилитация

Реабилитация после инсульта: методы, программы и сроки восстановления
© 2020 АО «Аргументы и Факты» Генеральный директор Руслан Новиков. Главный редактор еженедельника «Аргументы и Факты» Игорь Черняк. Директор по развитию цифрового направления и новым медиа АиФ.ru Денис Халаимов. Шеф-редактор сайта АиФ.ru Владимир Шушкин.
Об опухолях головного мозга у собак и кошек – частоте их возникновения, вопросах диагностики и лечения, мы поговорили со старшим хирургом, неврологом «Биоконтроля», Николаем Александровичем Глазовым.

– Николай Александрович, насколько этот диагноз актуален для «Биоконтроля»?
– Вопрос неоплазии головного мозга достаточно актуален, особенно учитывая специфику нашей клиники. В месяц к нам поступают как минимум два-три пациента с таким диагнозом. Хотя встречаемость данной патологии не велика. У собак порядка 14,5 случаев на 100 000 (или 3 % от общего числа всех неоплазий), у кошек 3,5 случаев на 100 000 (или 2-3 % от общего числа всех неоплазий). Если говорить про новообразования нервной системы в общем, то головной мозг — наиболее уязвимое место. Поражение этого отдела мы (как и наши западные коллеги) встречаем чаще, по сравнению с другими отделами нервной системы.
– Можно ли говорить о породной или возрастной предрасположенности у кошек и собак?
– Опухолевое поражение головного мозга встречается у разных пород, независимо от возраста. Но по данным научной литературы в группу риска входят собаки старше пяти лет брахицефальных пород — боксеры, английские бульдоги и бостонские терьеры; и долихоцефалы – золотистые ретриверы. Из кошек – домашние короткошёрстные кошки. В среднем первичные симптомы у кошек владелец может наблюдать в 10-12 лет, а у собак в 8-10 лет.

– Как владелец может заподозрить наличие опухолевого процесса у своего питомца?
– Головной мозг – это достаточно пластичный орган. Если опухоль растёт медленно, то первые симптомы могут появиться только через несколько месяцев с момента зарождения образования. Выраженность клинических симптомов будет зависеть от локализации, степени и скорости роста. Наиболее распространённым клиническим признаком являются судороги. Они обычно ассоциируются с опухолями лобной доли (44%), обонятельной области (20%) и теменных долей (20%). Другие клинические признаки: хождение по кругу (23%), атаксия (шаткость походки) (21%), атаксия с повышенной чувствительностью шейного отдела. Во всех этих случаях необходимо обратиться за консультацией к неврологу. В ходе неврологического обследования врач может выявить нарушения в работе черепных нервов, изменение положения глазных яблок, потерю зрения, слуха, обоняния. А при внимательном сборе анамнеза и сам владелец укажет на то, что его питомец стал менее активным, перестал играть, осуществляет недостаточный груминг или поменял привычки.
– Что нужно сделать для подтверждения этого диагноза?
– Диагностировать неоплазию головного мозга без специального оборудования при жизни невозможно. Врач может только заподозрить наличие опухолевого процесса у пациента ориентируясь на анамнез и клинические признаки, но подтвердить эти догадки получится только после визуализации тканей головы, а в некоторых случаях только после взятия материала на гистологическое исследование. Но давайте по порядку.

После того, как у врача возникли подозрения на наличие неоплазии, он предложит владельцу провести либо МРТ, либо КТ головы. Сразу замечу, что МРТ наиболее чувствительный метод и даст расширенную информацию о состоянии тканей головного мозга. По ряду признаков часто можно сразу сказать, что животное имеет опухолевый рост. Но, к сожалению, не всегда. Существует ряд патологий головного мозга (чаще связанных с различными воспалениями), при которых полученные картинки лишь косвенно говорят о наличии объёмного поражения. В этих случаях может потребоваться анализ спинномозговой жидкости, что тоже, к сожалению, не всегда даёт однозначный ответ. Итоговым исследованием является гистологическое. Для его проведения необходимо получить кусочек подозрительного участка мозга, то есть провести операцию (трепанацию) и изъять данный материал. После проведения всех этих процедур на руках у врача и владельца будет точный диагноз, а именно: какой вид опухоли им предстоит лечить. Очень печально, но далеко не всегда все эти процедуры возможно выполнить.
– Расскажите, какие виды опухолей бывают?
– Неоплазии головного мозга делятся на первичные и вторичные. Первичные опухоли развиваются непосредственно из ткани мозга, его оболочек, эпителиальной выстилки желудочков и его сосудов. Вторичные опухоли развиваются из тканей, которые не являются частью головного мозга. Это могут быть как образования, растущие из костей черепа или воздухоносных путей, которые за счёт объёма и давления на ткани мозга нарушают его работу, так и метастатические поражения при первичном очаге совершенно в другой части тела (молочной железе, простате или лёгких).
Неоплазии головного мозга также делятся на злокачественные и доброкачественные. Но так как все они растут в ограниченном объёме (в полости черепа), то для здоровья больного, если их не удалить, это не столь принципиально.

У кошек и собак наиболее часто встречаются менингиомы и глиомы. Большинство первичных опухолей головного мозга являются одиночными. Отличительной чертой вышеописанных поражений является их медленный рост и локализация, что позволяет нейрохирургу разработать тактику вмешательства и выполнить её без спешки. И при этом, за счёт медикаментозной терапии, начинающейся ещё до вмешательства, практически полностью восстановить пациента.
Вторичные поражения ткани мозга вызывают более быстрое развитие симптомов. При наличии метастатического поражения сложно значительно улучшить состояние больного. При давлении на мозг изменёнными костями черепа улучшить самочувствие получится, как правило, только после их удаления.
– Какие методы лечения есть в арсенале ветеринарного специалиста?
– Существует два подхода: паллиативный и радикальный. Паллиативная терапия позволяет уменьшить влияние опухоли на ткань мозга в процессе роста: убрать отёк, а как следствие снизить давление на различные отделы мозга. В результате чего нередко удаётся убрать все симптомы, вызываемые опухолью (судороги, атаксию, агрессию и апатию). Для её проведения используется как внутривенное введение препаратов, так и пероральное (дача таблеток). При хорошем ответе на лечение можно значительно продлить качественную жизнь пациента.
Радикальное лечение заключается в проведении хирургической операции, в ходе которой происходит удаление образования. Как правило, в ветеринарии речь идёт о циторедукции, то есть определённое количество клеток или часть опухоли остаётся. Данный метод позволяет получить материал для гистологического исследования, на основании которого будет определён вид опухоли, что позволит врачу-онкологу рекомендовать дополнительные методы лечения.
Доступным вариантом лечения является лучевая терапия. Она позволяет уменьшить количество опухолевых клеток и замедлить рост опухоли. Наилучший эффект достигается после проведения хирургического лечения.
Химиотерапия используется очень ограниченно, так как химиопрепараты плохо проникают в поражённую ткань головного мозга. В ряде случаев она эффективна при лечении лимфомы центральной нервной системы.

– Что вы можете сказать о прогнозах для таких пациентов?
– При паллиативной терапии прогноз менее благоприятен: от одного до шести месяцев с момента возникновения симптомов. При хирургическом лечении – от полугода до двух-трёх лет жизни. Не забывайте, что возможны рецидивы. Часто после операции приходится принимать противосудорожные препараты пожизненно. Не исключена возможность развития менингоэнцефалита, который тоже придётся лечить.
При сочетанном использовании хирургического вмешательства и лучевой терапии прогноз наиболее благоприятный: от шестнадцати месяцев до трёх лет.
Опухоли носовых ходов обычно развиваются очень незаметно у пожилых животных. На них приходится примерно 1% опухолей у кошек и до 2,5 % опухолей у собак. Пожилые собаки с длинной мордой (долихоцефалические) входят в группу повышенного риска. В Ветеринарной клинике неврологии, травматологии и интенсивной терапии в год проходят на лечение около 100-120 животных с опухолями в носовых ходах, сопровождающиеся прорастанием в головной мозг или без такового.
Клинические признаки
Ранними признаками рака носовой полости у собак и кошек являются односторонние истечения из носа и/или глаза, носовые кровотечения, потеря обоняния, расшатывание зубов и иногда расчесывание морды лапами. На поздней стадии могут появиться такие признаки, как деформация морды с дорсальной стороны верхнечелюстных костей либо над носовыми или лобными придаточными пазухами. В некоторых случаях наблюдается деформация лицевых костей в виде выпячивания/углубления.
В некоторых случаях можно обнаружить плотное или мягкое ограниченное выступающее новообразование вокруг глаза или между глаз. Иногда наблюдается деформация нёба из-за размягчения и выпячивания твердого нёба по причине деминерализации костной ткани и роста новообразования.
Во всех случаях деформации лицевой части присутствует лизис костной ткани и прорастание опухоли в эту область. При распространении процесса в головной мозг часто развиваются судороги и изменения поведения.
Осложнением опухолей носовой полости является избыточное образование слизи. Она скапливается и забивает носовые ходы и пазухи.
Подготовка владельца
Свистящее дыхание и пачкающая слизь, выделяющаяся из носа при чихании, а также кровь во время эпизодов носовых кровотечений сильно расстраивают владельцев.
У большинства животных с опухолями носовой полости спорадические симптомы появляются на ранних стадиях, а затем постепенно прогрессируют на протяжении примерно трех месяцев до постановки диагноза. Проблемой постановки диагноза является неверный подход в диагностике, попытки закапывать капли, иногда проводить антибиотикотерапию, а зачастую давать и нелекарственные препараты. Такое лечение провоцирует увеличение опухолей до неимоверных размеров, соизмеримых с размерами головы.


Рис. 1. Кот с фибросаркомой.
Видео. Кот после операции.
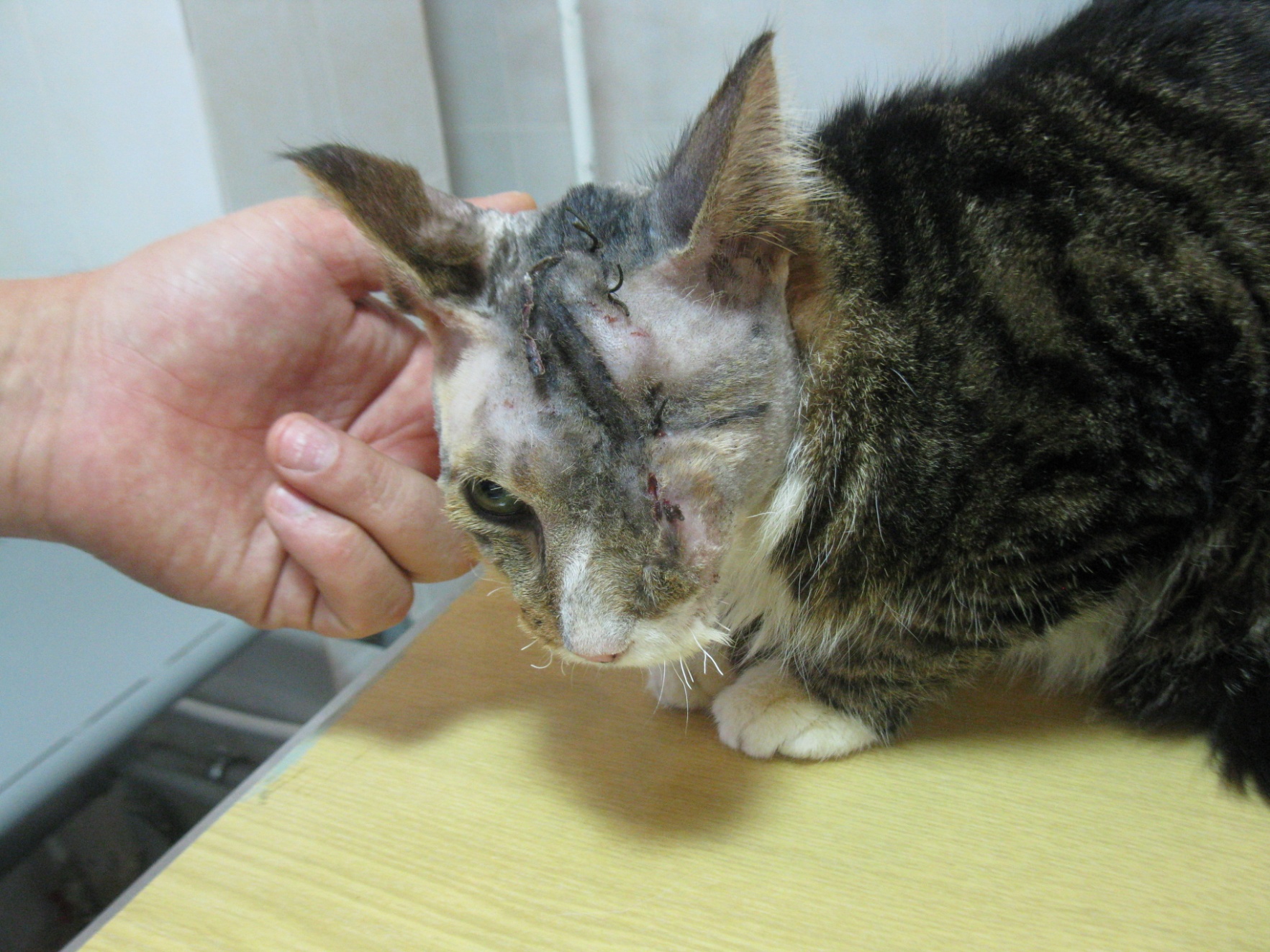
Рис. 2. Кот через две недели после удаления опухоли.
Начальные клинические признаки обычно служат основанием для подозрения на какое-либо заболевание носовой полости. Большинство клиницистов подозревает инородное тело в носовых ходах. Попытки найти инородное тело оказываются безрезультатными. При посеве материала из носовых ходов с определением антибиотикочувствительности часто обнаруживаются патогенные микроорганизмы. Таким образом, диагноз ринита может оказаться достаточно правдоподобным на этом этапе. У некоторых более пожилых животных образуются свищи между носовой и ротовой полостями из-за инфицированных или удаленных зубов, что осложняет картину.
Если симптомы не исчезают, в качестве рабочего диагноза часто предполагают инородное тело, застрявшее в носовых раковинах, или хронический ринит.
В некоторых историях болезни отмечено, что носовые ходы безрезультатно исследовались несколько раз в поисках инородного тела, при этом не была сделана биопсия или микробиологический посев.
Поскольку врач предполагает, что проблема имеет инфекционную или аллергическую природу, пациенту назначается симптоматическое лечение антибиотиками, стероидными или антигистаминными средствами либо носовые капли для местной терапии.
После этого часто наступает облегчение симптомов, именно поэтому рак носовой полости может остаться невыявленным в течение трех месяцев, а в некоторых случаях даже до 6 месяцев (у собак) и до 2 лет (у кошек).
Диагноз
Рентгеновские снимки для визуализации носовой полости лучше делать под общим наркозом, поместив пластинку в открытую ротовую полость, чтобы получить снимок внутренних структур носовой полости.
Поместите рентгеновскую пластинку в ротовую полость. Один угол продвиньте как можно дальше к миндалинам и сделайте снимок в дорсовентральной проекции, в этом случае экспозиция носовых ходов будет наилучшей. Для внутриротовых снимков лучше брать высококачественную безэкранную рентгеновскую пленку либо использовать цифровые технологии. Переднезадняя тангенциальная проекция лучше всего подходит для исследования лобных пазух, кроме того, очень важно получить изображения черепа полностью. Необходимо оценить наличие объемных новообразований или литических изменений в носовых ходах или пазухах. Посмотрите, нет ли асимметрии рентгеновской плотности, признаков лизиса или изменения тонкой спиральной формы носовых раковин, разрывов тонких линий носовой перегородки или затемнений в одной из лобных пазух. Слишком много случаев рака носовой полости остаются незамеченным при первой рентгенографии из-за недостаточной визуализации, поэтому данный метод диагностики крайне редко используется или не используется вообще.
Магнитно-резонансная томография или компьютерная томография носовых ходов и придаточных пазух считаются золотым стандартом визуальной диагностики опухолей носовой полости. Для планирования лечения необходимо определить локализацию новообразования.
Объем новообразования и размер перифокального отека имеют значение для прогноза. Оценить по компьютерной томографии такие параметры, как размер новообразования и отек вокруг опухоли, нельзя.


Рис. 4. Программа FLAIR. Перифокальный отек обозначен стрелками, при этом объем новообразования на следующем рисунке 5 гораздо меньше (обозначено стрелками).
Рис. 5. Программа T1 с контрастом.

Рис.6. Та же собака, что на рис. 5 и 4.

Рис. 7.
Технология КТ применяется для компьютеризированного планирования лучевой терапии. Таким образом, если пациент будет получать лучевую терапию, назначение КТ с самого начала может сэкономить время и деньги.
Поскольку для данных исследований необходим наркоз, это дает наилучшую возможность одновременно отобрать образцы тканей для постановки окончательного диагноза. Некоторые ветеринарные клиники располагают оборудованием, позволяющим делать биопсию одновременно с визуальной диагностикой, а некоторые – нет.
Биопсия
Если пожилому животному планируется проводить рентгенографию перед наркозом, одновременно следует планировать биопсию. По рентгеновским снимкам можно определить наиболее подходящее место отбора пробы.
Можно использовать различные инструменты, однако во всех случаях нужно соблюдать осторожность, чтобы не повредить решетчатую пластинку. Риноскопия с непосредственной биопсией измененных тканей – наиболее точный метод. Чтобы отобрать пробу для гистологического исследования, введите длинную биопсийную иглу «tru-cut», пластиковую канюлю или биопсийные щипцы через ноздри в носовую полость и погрузите в предполагаемые измененные ткани, чтобы отобрать пробу для анализа.
В целях безопасности всегда измеряйте расстояние между кончиком носа и областью непосредственно перед продырявленной пластинкой. Она располагается перед внутренним углом глаза. Пометьте инструмент для биопсии клейкой лентой или маркером.
В случае деформации носовых костей или выбухания тканей над придаточной пазухой можно ввести иглу для биопсии прямо через кожу и размягченную кость в пораженный участок и отобрать образец для цитологического исследования.
Кроме того, можно ввести инструмент «tru-cut» через выбухающий дефект в пазуху для получения образца для гистологического исследования.
В большинстве случаев полученный материал гелеобразный, и его сложно отличить от слизи. При отборе пробы возможно кровотечение; при необходимости введите в ноздри ватный тампон, смоченный эпинефрином.
Иногда до остановки кровотечения животное требуется держать под наркозом или седацией, если кровотечение не останавливается, прибегают к лигированию сонной артерии.
Патология
В отчетах о патологическом исследовании большинство опухолей носовой полости собак классифицируются как рак. Чаще всего встречаются аденокарциномы дыхательных путей, за которыми следуют плоскоклеточный рак и несколько других типов, а также недифференцированный рак.
Примерно треть новообразований носовой полости у собак относится к саркомам, самой распространенной из которых является фибросаркома, затем следуют хондросаркома, остеосаркома, лимфома и прочие типы, а также недифференцированная саркома.
В публикации Университета Северной Каролины описано 320 случаев опухолей носовой полости у кошек, 60% из которых представляли собой рак, 18 % - саркомы, а 12% - лимфомы.
Корреляция между степенью злокачественности и выживаемостью не выявлена. Однако некоторые опухоли характеризуются более низкой скоростью митотического деления, более медленным ростом или менее агрессивным биологическим поведением, чем остальные, например, хондросаркомы низкой степени злокачественности.
Лечение
Ринотомия с последующей лучевой терапией обеспечивает наибольшее время выживания, при этом, если животное получало лучевую терапию с использованием кобальтового аппарата, необходимость в ринотомии отпадает. К сожалению, в России облучение четвероногих пациентов пока малодоступно.
Из всех опухолей носовых ходов лимфомы носовой полости лучше всего поддаются как лучевой терапии, так и химиотерапии.
Большинство онкологов при лимфоме носовой полости рекомендуют системную химиотерапию в дополнение к лучевой, так как лимфома считается системным, а не очаговым заболеванием. Особенно это относится к кошкам.
Можно применять препараты, усиливающие эффект излучения (радиосенсибилизаторы), такие как митоксантрон или карбоплатин (некоторые применяют цисплатин в низкой дозе). Однако их польза для увеличения времени выживания пока не установлена.
Системная химиотерапия имеет смысл, так как позволяет усилить эффекты лучевой терапии, а также воздействует на метастазы. Это важно, поскольку у 10% пациентов метастазы обнаруживаются в лимфатических узлах, а у 40% - метастазы появляются позже. Локальный рецидив и метастазы – основные причины смерти животных, проходящих лечение от рака носовой полости.
Таким образом, необходимость в поиске более эффективных способов контроля локального и метастатического процесса по-прежнему сохраняется.
Побочные явления лучевой терапии рака носовой полости достаточно тяжелые, особенно если опухоль достигает продырявленной пластинки или прорастает в глазницу. Возможен мукозит ротовой полости, хейлит и конъюнктивит, индуцированный излучением. Кроме того, владельцев следует предупредить о возможности хронических истечений из носа после лечения.
Нормальная нежная ткань носовых раковин никогда не сможет функционировать как прежде из-за неустранимых повреждений под действием лучевой терапии. При прорастании опухоли в глазницу лучевая терапия становится причиной катаракты и слепоты, если глаз входит в зону облучения.
Химиотерапию часто выбирают в качестве паллиативной и менее агрессивной меры, особенно в запущенных случаях с плохим прогнозом. Многие онкологи предлагают медикаментозное лечение для тем владельцам, кто не дает согласия на проведение лучевой терапии своему питомцу.
При большинстве аденокарцином используют карбоплатин попеременно с митоксантроном каждые 21–30 дней, а при саркомах – карбоплатин с адриамицином.
Кроме того, применяют длительный курс доксициклина и НСПВП, такие как пироксикам, деракоксиб или мелоксикам для облегчения боли, а также в связи с антиангиогенным действием.
Часто сообщается о клиническом улучшении у животных, получающих химиотерапию, в частности об уменьшении носовых кровотечений, чихания, храпа, свистящих шумов при дыхании, истечений из носа и облегчении боли. По-видимому, химиотерапия не увеличивает время выживания, однако во многих случаях наступает клиническое улучшение разной длительности.
Прогноз
Без лечения собаки и кошки обычно умирают через 2 – 7 месяцев после постановки диагноза. В отдельных случаях, в которых применяется лучевая терапия (с адъювантной терапией или без), время выживания можно увеличить до 8 – 25 месяцев, иногда – до 3,5 лет.
Годичная выживаемость при лечении может составлять 40% и в отдельных случаях достигать 80%. Половина животных, проживших год, умирает во второй год. Паллиативная химиотерапия может ослабить клинические признаки на некоторое время, однако, по-видимому, не увеличивает время выживания.
При выборе подходящих кандидатов для лучевой терапии учитывайте, что саркомы поддаются ей лучше, чем рак, а аденокарциномы органов дыхания – лучше, чем другие виды рака.
Размер и локализация опухоли также играют роль. Локальные процессы в ростральной или средней части носовых ходов лучше поддаются лечению; в большинстве случаев новообразования располагаются в каудальных 2/3 носовых ходов.
Лимфомы отвечают на лечение лучше всего, а при хондросаркомах низкой степени злокачественности выше всего вероятность длительного выживания животного.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Внутричерепное давление - давление в полости черепа и желудочках мозга, в формировании которого участвуют оболочки мозга, цереброспинальная жидкость, ткань мозга, внутриклеточная и внеклеточная жидкость, а также циркулирующая по мозговым сосудам кровь. В горизонтальном положение внутричерепное давление в среднем равно 150 мм водного столба. Стойкое повышение давления в полости черепа выше нормальных значений (выше 200 мм водн. ст.) свидетельствует о развитии внутричерепной гипертензии и чаще всего наблюдается в результате отёка мозга, увеличения объёма внутричерепного содержимого, внутричерепных кровоизлияний, нарушений ликвороциркуляции при условии срыва компенсаторных механизмов, направленных на поддержание церебрального перфузионного давления. Внутричерепная гипертензия может привести к дислокации различных отделов мозга и синдромам вклинения.
Самыми общими причинами внутричерепной гипертензии являются: увеличение объёма ткани (опухоль, абсцесс), увеличение объёма крови (гиперкапния, гипоксия, окклюзия венозного синуса), цитотоксический отёк (ишемия, опухоль мозга, гиперосмолярное состояние, воспаление), интерстициальный отёк (гидроцефалия с трансэпендимальным током ликвора).
Причины синдрома вклинения
I. Внутричерепные объёмные образования
- Опухоли (первичные и метастатические)
- Гематомы (внутримозговые, субдуральные, эпидуральные)
- Абсцессы
- Гранулёмы
- Паразитарные заболевания нервной системы
III. Интракраниальные инфекции
- Менингиты
- Энцефалиты
- Ишемический
- Токсический
- Радиационный
- При гидратации
V. Черепно-мозговая травма
VI. Сосудистые острые нарушения (ишемия, кровоизлияние, гипертонический криз, сосудистый спазм)
VII. Аномалии развития головного и спинного мозга
- Окклюзия верхнего или латерального синуса
- Окклюзия внутренней яремной вены
- Ожирение
- Обструкция верхней полой вены
- Обструктивное заболевание лёгких
- Артериовенозный шунт
IX. Параинфекционные и аутоиммунные расстройства
- Гийена-Барре синдром
- Инфекции (полиомиелит, острый лимфоцитарный хориоменингит, мононуклеоз, ВИЧ-инфекция, болезнь Лайма)
- Хорея Сиденгама
- Системная красная волчанка
- Аллергия и поствакцинальные реакции
X. Метаболические расстройства
- Уремия
- Диабет
- Анемия
- Гиперкапния
- Гиопаратиреоз
- Адиссона болезнь
- Кушинга болезнь
- Тиреотоксикоз
- Менархе, беременность
XII. Нутритивные расстройства (гипервитаминоз А, гиповитаминоз А)
ХIII.Идиопатическая интракраниальная гипертензия
XIV. Интоксикации (в том числе лекарственные) (фенотиазины, литий, дифенин, индометацин, тетрациклин, синемет, кортикостероиды и др.).
I. Внутричерепные объёмные образования
Внутричерепные объёмные образования (опухоли, гематомы, абсцессы, гранулёмы, некоторые паразитарные заболевания) - одна из частых причин повышения внутричерепного давления. Клинические проявления зависят от механизма повышения внутричерепного давления и скорости его развития; процессы, затрудняющие отток ликвора (опухоли, спаечный процесс) могут приводить к приступообразному повышению внутричерепного давления и проявляются окклюзионно-гидроцефальным синдромом. Типичные симптомы: интенсивная постоянная головная боль, тошнота, рвота, застойные соски зрительных нервов при офтальмоскопии, вегетативные расстройства в виде нарушения частоты и ритма дыхания, ЧСС и артериального давления. При остром повышении (черепно-мозговая травма, опухоли, отёк мозга) внутричерепного давления возможна дислокация мозга и ущемление некоторых его отделов (чаще всего в области тенториального и большого затылочного отверстий) с появлением стволовых симптомов, нарушением сердечно-сосудистой деятельности и дыхания вплоть до его остановки.
Причины обструктивной (несообщающейся) гидроцефалии: стеноз сильвиева водопровода; мальформация Арнольда - Киари (с или без миелодисплазией); мальформация Денди - Уолкера (Dandy-Walker); атрезия отверстия Монро; аномалии костей основания черепа; объёмные образования (опухоли, кисты); воспалительные вентрикулиты (инфекция, геморагии, химическая ирритация, разрыв кисты).
Причины сообщающейся гидроцефалии: мальформация Арнольда-Киари или Денди-Уолкера синдром (без блокады ликворопроводящих путей); доброкачественные кисты; воспаление мягкой мозговой оболочки (вирусные и бактериальные инфекции, субарахноидальное кровоизлияние при сосудистых мальформациях или травмах, в том числе хирургических, лекарственных арахноидитах); карциноматозный менингит.
Диагностические критерии гидроцефалии
Вентрикуломегалия с признаками повышенного внутричерепного давления (головная боль, рвота, сонливость, изменения мышечного тонуса). Основные параклинические способы подтверждения и оценки внутричерепной гипертензии: офтальмоскопия, измерение давления ликвора, КТ или МРТ, как правило, легко обнаруживают процессы, ограничивающие пространство в полости черепа, аномалии развития, знаки внутричерепной гипертензии. Для этих же целей применяют также эхоэнцефалографию, ангиографию, рентгенографию черепа.
Другие причины внутричерепной гипертензии: отёк мозга (ишемическое, токсическое, радиационное поражение нервной системы; избыточная гидратация); венозная гипертензия (окклюзия верхнего или латерального синуса; синус-тромбоз; односторонняя иди двусторонняя окклюзия внутренней яремной вены; обструкция верхней полой вены; артерио-венозная мальформация; ожирение; обструктивное заболевание лёгких); острые сосудистые нарушения (ишемия, кровоизлияние, гипертонический криз, сосудистый спазм); параинфекционные и иммунологические расстройства (синдром Гийена-Барре; такие инфекции как полиомиелит, лимфоцитарный хориоменингит; мононуклеоз; ВИЧ-инфекция, болезнь Лайма; хорея Сиденгама; системная красная волчанка; поствакцинальные реакции); метаболические расстройства (уремия, диабетические комы, железодефицитные анемии; гиперкапния); эндокринопатии (гипопаратиреоз; болезнь Адиссона; болезнь Кушингпа; тиреотоксикоз; менархе; беременность); нутритивные расстройства (гипервитаминоз А, гиповитаминоз А); интраспинальные опухоли (редко).
Причиной внутричерепной гипертензии может служить идиопатическая интракраниальная гипертензии (доброкачественная интракраниальная гипертензия, Pseudotumor cerebri).
Диагностические критерии идиопатической интракраниальной гипертензии:
- Повышенное давление спиномозговой жидкости (> 200 мм водного столба у больных без ожирения и > 250 мм водного столба у пациентов с ожирением).
- Нормальный неврологический статус за исключением паралича VI краниального нерва (n. abducens).
- Нормальный состав ликвора.
- Отсутствие внутримозговых объёмных образований.
- Билатеральный отёк соска зрительного нерва. Редко может иметь место повышение давление ликвора без отёка соска зрительного нерва.
Характерные жалобы этих больных: ежедневные головные боли (часто пульсирующие), зрительные расстройства; возможны изменения полей зрения. Большинство болеющих - женщины с ожирением. «Псевдотумор» может сосуществовать с обструктивными сонными апноэ.
Наряду с идиопатической интракраниальной гипертензией встречается вторичный «псевдотумор» как следствие нарушения венозного кровотока и венозной гипертензии (хронические болезни уха, черепно-мозговая травма, менингиома, сердечная недостаточность, хронические болезни лёгких способствуют нарушению венозного кровообращения). Компрессия кавернозного синуса (пустое турецкое седло, аденома гипофиза) может быть причиной вторичного «псевдотумора». Способствуют заболеванию гипопаратиреоз, недостаточность надпочечников, дисбаланс эстрогенов.
Дифференциальный диагноз с заболеваниями, которые могут напоминать «псевдотумор»: синус-тромбоз, инфекционные поражения нервной системы, злокачественные новообразования. С «псевдотумором» могут также сосуществовать головные боли напряжения, мигрень, абузусные головные - боли и депрессия. Для диагностики доброкачественной внутричерепной гипертензии важна люмбальная пункция с измерением давления ликвора, нейровизуализация и офтальмоскопия.
Наконец, интоксикации могут иногда приводить к развитию внутричерепной гипертензии (фенотиазины, литий, дифенин, индометацин, тетрациклин, синемет, кортикостероиды, гонадотропины, литий, нитроглицерин, витамин А, а также гербециды, пестициды и некоторые другие вещества).
Осложнения внутричерепной гипертензии проявляются синдромами ущемления (вклинения, герниации) тех или иных отделов мозга. Внутричерепная гипертензия при её нарастании в условиях неподатливости костей черепа может привести к сдвигу частей мозга с их нормального местоположения и вызвать компрессию некоторых участков мозговой ткани. Такой сдвиг чаще наблюдается под серповидным отростком (фальксом), у края тенториальной вырезки и в большом затылочном отверстии. Люмбальная функция в таких случаях может послужить причиной опасного вклинения и смерти больного.
Боковое смещение мозга под большой серповидный отросток приводит к ущемлению одной поясной извилины под фальксом, что может наблюдаться, если одно из полушарий увеличивается в объёме. Основные проявления заключаются в компрессии внутренней церебральной вены и передней мозговой артерии, что служит причиной ещё большего увеличения внутричерепного давления из-за уменьшения венозного оттока и развития инфаркта мозга.
Смещения под мозжечковый намёт могут быть односторонними и двусторонними и проявляются сдавлением среднего мозга (так называемый вторичный среднемозговой синдром).
Одностороннее транстенториальное вклинение развивается, когда увеличенная височная доля приводит к выпячиванию крючка гиппокампа в тенториальную вырезку. Эта картину часто сопровождает и ущемление под фальксом. Сознание обычно снижается ещё до ущемления и продолжает ухудшаться по мере нарастания компрессии ствола мозга. Прямое давление на глазодвигательный нерв вызывает ипсилатеральное расширение зрачка (выпадение парасиматической иннервации зрачка). Иногда расширяется и контралатеральный зрачок, так как дислокация всего ствола мозга приводит к компрессии противоположного глазодвигательного нерва у края вырезки намёта. Развивается контралатеральная гомонимная гемианопсия (но её невозможно выявить у больного в бессознательном состоянии) в связи со сдавлением ипсилатеральной задней мозговой артерии. При дальнейшем сдавлении среднего мозга оба зрачка становятся расширенными и фиксированными, дыхание приобретает нерегулярный характер, нарастает артериальное давление, пульс урежается, развиваются децеребрационные судороги и может наступить смерть в связи с кардио-респираторным коллапсом.
Двустороннее (центральное) транстенториальное вклинение обычно обусловлено генерализованным церебральным отёком. Оба полушария стремятся двигаться по направлению вниз: и диенцефалон и средний мозг смещаются каудально через тенториальное отверстие. Клинические проявления заключаются в нарушении сознания, сужении и затем расширении зрачков; нарушается взгляд вверх (элементы четверохолмного синдрома); наблюдается нерегулярное дыхание, нарушается терморегуляция, развиваются децеребрация или декортикационные судороги и смерть.
Повышение давления в задней черепной ямке может вызвать смещение мозжечка вверх и его ущемление у края тенториальной вырезки или привести к смещению мозжечка вниз (чаще) и ущемлению его миндалин в большом затылочном отверстии. Смещение вверх приводит к компрессии среднего мозга (парез взора вверх, расширенные или фиксированные зрачки, нерегулярное дыхание).
Смещение мозжечка вниз вызывает компрессию продолговатого мозга (нарушения сознания отсутствуют или наступают вторично, имеются боли в затылочной области, парез взора вверх, и параличи каудальных краниальных нервов с дизартрией и нарушением глотания); наблюдается слабость в руках или ногах с симптомами поражения пирамидного тракта и нарушения чувствительности разной модальности ниже головы (синдром большого затылочного отверстия). Одним из самых ранних проявлений мозжечковой герниации в большое затылочное отверстие является ригидность шейных мышц или наклон головы с целью снижения давления в области foramen magnum. Дыхание останавливается внезапно.

[1], [2], [3], [4], [5], [6], [7]
Читайте также:

