Актиномикоз у коз симптомы и лечение
Опубликовано: 24.07.2024

Актиномикоз крупного рогатого скота (Actinomycosis bovum) – хроническое инфекционное заболевание животных и человека, вызываемое лучистым грибком и характеризующаяся образованием гранулематозных очагов в различных органах и тканях и формированием абсцессов и свищей.
При отсутствии лечения и пониженной резистентности организма возможно развитие генерализованной формы актиномикоза с поражением почек, печени, легких, мозга и т.д.
Историческая справка. Актиномикоз как специфическая нозологическая единица выделен в самостоятельную нозологическую единицу более 100 лет назад. Однако болезнь имеет многовековую давность. Так, Муди обнаружил характерные для аспергиллеза изменения в окаменелых челюстных костях ископаемого носорога (третичный период). Итальянский ученый Ривольта в 1878 году описал грибок как вероятный возбудитель заболевания крупного рогатого скота и назвал его Dyscomyces pathogens. Позднее в Германии Боллингер и Харц в 1877 году обнаружили своеобразный «лучистый» гриб в опухоли из челюсти рогатого скота и назвал его Actinomyces bovis, а болезнь – актиномикоз. Израэль в 1878 году в Германии описал два случая актиномикоза у человека. Аспергилез распространен во всех странах мира.
Этиология. Основным возбудителем актиномикоза является лучистый грибок Actinomyces bovis. В отдельных случаях выделяют и другие виды актиномицетов. В гранулематозных тканях и экссудатах Actinomyces bovis обнаруживается в виде мелких серых зерен, называемых друзами, размеры которых, в зависимости возраста колоний, варьирует от 20 до 320µ; средний размер друз 60 — 80µ. Друзы имеют серый или желтоватый цвет. В мазках и средах из поражений А.bovis имеет вид плотных масс, состоящих из скоплений спутанных и ветвящихся волокон или мицеальных грамположительных нитей, колбовидно утолщенных на периферии. Друзы при актиномикозных поражениях наблюдаются не всегда. При исследовании гноя из не вскрывшихся актиномиком выделяют также пиогенную бактериальную флору (протей, стафило- и стрептококки, сенную палочку). Многие исследователи относят актиномикоз к полимикробным заболеваниям, которые вызываются ассоциацией грибов – актиномицетов с пиогенной микрофлорой. А.bovis хорошо растет на мясных средах с добавлением 1% сыворотки крови и на агаре Сабуро при 37°С в аэробных и анаэробных условиях. Оптимальная рН среды 7,3 -7,6. Актиномицеты во внешней среде сохраняют жизнеспособность 1-2 года, устойчивы к высушиванию и низким температурам. Нагревание до 75°С убивают актиномицеты в течение 5 минут, 3%-ный раствор формалина – через 5-7 минут.
Эпизоотологические данные. При актиномикозе преобладает экзогенный путь заражения, при котором возбудитель проникает в организм через травмы ротовой полости, повреждения кожи, кастрационные раны или каналы сосков вымени, верхние дыхательные пути, нижний отдел кишечника. Возможно заражение эндогенным путем патогенными актиномицетами, населяющими ротовую полость и пищеварительный тракт здоровых животных. Однако в обоих случаях непременное условие заражения – наличие у животных травмы, служащей воротами инфекции. Заболевание регистрируется в течение всего года, однако в стойловый период количество больных животных увеличивается. Отмечены случаи массовых вспышек актиномикоза в виде энзоотий при введении в рацион крупного рогатого скота сухих грубых кормов, обсемененных грибковой микрофлорой, а также осенью при выпасах на стерне, когда может быть повреждена слизистая оболочка ротовой полости. В отдельных стадах актиномикозом может быть поражено от 2 до 105 поголовья.
Актиномикозом болеют крупный рогатый скот, яки, свиньи, лошади, реже кролики, собаки, кошки, олени, медведи, слоны во всех странах мира.
Источник заражения — разные объекты внешней среды, корм, вода, загрязненные патогенными актиномицетами. Из первичного очага поражения они распространяются по подкожной и соединительной ткани; возможно и гематогенное рассеивание возбудителя.
Патогенез. Проникнув в организм животного, лучистый грибок вызывает на месте своего внедрения воспалительный процесс, характеризующийся клеточной пролиферацией и частично экссудацией. Вокруг проникшего грибка группируются эпителиоидные и гиганские клетки, формирующие гранулемы. Гранулема состоит из грануляционной ткани, пронизанной межклеточными инфильтратами, среди которых находятся полиморфноядерные лейкоциты, лимфоциты, эритроциты, огромное количество гипертрофированных гистиоцитов, содержащих в протоплазме капельки жироподобных веществ («ксантомные клетки»). В центре гранулемы развиваются некробиотические изменения, сопровождающиеся дегенерацией и распадом соединительнотканных клеток. В слизисто –гнойном содержимом размягченных фокусов находятся друзы грибка, состоящие из колбовидных вздутий, мицелия. Вокруг гнезд размягчения располагаются плазматические клетки, гистиоциты и фибробласты. По периферии узла грануляционная ткань превращается в фиброзную. В гранулему могут откладываться соли извести. Актиномикотические узлы могут вскрываться, образуются долго не заживающие свищи. Для актиномикоза характерно прогрессивное распространение процесса на окружающие ткани. В патологический процесс могут вовлекаться фасции, мышцы, кости, суставы, серозные полости и сосуды. При прорастании грибка в стенке кровеносных сосудов он распространяется током крови по организму, появляются метастазы (генерализация процесса). Попадание гриба в периост и костный мозг приводит к воспалительной реакции, сопровождающейся оститом с периоститом, остеомиелитом, который сопровождается некротическим распадом костной ткани.
Клинические признаки. Актиномикоз — хроническое заболевание. Длительность инкубационного периода от нескольких недель до года. Клиническая картина актиномикоза у крупного рогатого скота определяется местом локализации процесса, степенью вирулентности возбудителя и резистентностью организма животного.
Общий клинический признак актиномикоза для всех животных – образование актиномикомы, представляющей из себя медленно увеличивающуюся плотную безболезненную холодную опухоль. Актиномикозные поражения у крупного рогатого скота локализуются в области головы, поражается нижняя (чаще) и верхняя челюсти, межчелюстное пространство, подчелюстные лимфатические узлы и костная ткань.
При актиномикозе кожи головы, шеи и межчелюстного пространства у животного появляются увеличивающиеся плотные, прочно сросшиеся с кожей опухоли, которые вскрываются как наружу через кожу, так и в полость глотки. Из образовавшихся свищей выделяется сливкообразный желтоватый гной, содержащий желтовато – серые, величиной с просяное зерно крупинки – друзы грибка. В последствие гной становится кровянисто-слизистым с примесью отторгающихся тканей. Отверстие свища периодически затягивается и вновь вскрывается. При визуальном осмотре в отверстие раны выступает кровоточащая грануляционная ткань, имеющая вид цветной капусты. Актиномикомы в области глотки и гортани вызывают у пораженного животного нарушение акта глотания и дыхания. В результате затруднения захватывания, пережевывания и проглатывания корма больные животные начинают худать. Температура тела у больного животного обычно нормальная и может повышаться при вторичной инфекции или генерализации актиномикозного процесса. Актиномикоз челюстных костей сопровождается изменением конфигурации головы. При поражении носовых костей, небо становится выпуклым, у животного затрудняется жевание. На верхней и нижней челюстях образуются неподвижные болезненные утолщения, пораженные части челюстей увеличиваются в 2-3раза. Актиномикозный процесс может распространиться на окружающие мягкие ткани, образуя при этом фистулы на деснах, небе, из которых вытекает фунгозная масса желтовато – красного цвета. У больных животных начинают расшатываться и выпадать зубы. При поражении лимфатических узлов образуются инкапсулированные абсцессы. У отдельных животных образовавшиеся актиномикозные опухоли начинают постепенно уменьшаться, и больное животное выздоравливает, в то же время нередко под влиянием факторов ослабляющих резистентность организма, на том же месте вновь развивается актиномикома.
При поражение вымени, актиномикозный процесс развивается в паренхиме, чаще задних долей вымени, и сопровождается некрозом кожи. Сначала в молочной железе обнаруживаются бугорки, в центре которых находятся абсцессы, которые в дальнейшем вскрываются с образованием незаживающих свищей.
При актиномикозе языка, развивается диффузное или ограниченное его воспаление, известное под названием «деревянный язык». У крупного рогатого скота наиболее часто встречается язва спинки языка. Края язвы валикообразные, дно серо – белого цвета с углублениями, в которых при внимательном осмотре иногда удается обнаружить ости растений. Иногда на боковых поверхностях языка выявляются шнуры лимфатических сосудов с узелками, которые приподнимают слизистую оболочку и выступают над ней в виде грибовидных разращений. При множественном образование на языке актиномиком и при обильном разрастании соединительной ткани язык распухает, становится болезненным, неподвижным, заполняет всю ротовую полость, в некоторых случаях язык выпадает наружу, кровоточит, слизистая оболочка с языка отторгается. Иногда у больных актиномикозом животных приходится наблюдать некроз языка. Генерализацию актиномикозного процесса и поражение печени, легких, желудочно-кишечного тракта у крупного рогатого скота наблюдают редко.
Диагноз на актиномикоз ветспециалисты ставят на основании клинических признаков болезни (хроническая инфекция с кожными свищами) и данных лабораторных исследований.
Лабораторная диагностика состоит из микроскопии патологического материала (гноя, гранулематозной ткани). Выделение А.Bovis в гное, гранулематозной ткани является решающим в диагностике актиномикоза. Иногда проводят гистологическое исследование. Для микроскопического исследования из патологического материала берут подозрительные комочки, промывают их физиологическим раствором или водой, помещают в 10%-ный раствор щелочи, переносят на предметное стекло в каплю 50%-ного водного раствора глицерина, покрывают покровным стеклом и исследуют. Выделение чистых культур А.bovis весьма затруднительно.
Из –за отсутствия строгой специфичности серологические и аллергические методы исследования не нашли должного применения в ветеринарной практике.
Дифференциальный диагноз. Актиномикоз следует отличать от актинобациллеза, поскольку обе болезни в общих чертах протекают сходно. Однако при актиномикозе чаще поражаются кости (возбудитель А. bovis), а при актинобациллезе – мягкие ткани (Pr. lignieresi). Актиномикозный гной- зернистый, содержит друзы, различимые макроскопически. А. bovis — грамположительный, в средах имеет вид кокковых или нитчатых форм. Pr. Lignieresi – грамотрицательный, в срезах — короткие палочки.
При поражении языка актиномикоз необходимо дифференцировать от ящура по эпизоотологическим данным.
Актиномикоз межчелюстного пространства и лимфатических узлов напоминает по клинике туберкулез лимфатических узлов. Но при туберкулезе не происходит самопроизвольного абсцедирования; больные туберкулезом положительно реагируют при проведении туберкулинизации.
Иммунитет. У больных актиномикозом образуются специфические антитела, выявляемые в серологических реакциях, и развивается гиперчувствительность, определяемая кожными пробами. Однако возможность формирования иммунитета против актиномикоза не установлена.
Лечение. В начальной стадии болезни хорошие результаты получают при использовании йодистых соединений внутрь и для инъекций в актиномикомы. Однако у выздоровевших животных возможны рецидивы болезни. Эффективны внутривенные вливания водных растворов йода с йодистым калием (йода 1,0, йодистого калия 2,0, дистиллированной воды 500,0).
При лечении актиномикоза широко применяется антибиотикотерапия. Рекомендуется ежедневно в течение 4-6 дней вводить в актиномикому окситетрациклин в дозе 200тыс. ЕД телятам в возрасте до года и 400тыс. ЕД животным старше года. Для обкалывания актиномиком используют также полимиксин (900 ЕД антибиотика растворяют в 20 мл 0,5%-ного раствора новокаина), один раз в 10 дней.
Одновременно с лечением антибиотиками внутривенно инъецируют йодистый калий (100мл 10%-ного раствора на введение). Имеются сообщения о лечение актиномикоза ультразвуком. Наиболее эффективны хирургические методы лечение – иссечение актиномикомы вместе с капсулой. Для повышения эффективности хирургического лечения актиномикозных гранулем у крупного рогатого скота необходимо предварительно провести интенсивный курс антибиотикотерапии, состоящей из местного обкалывания антибиотиками и внутриартериального их введения.
При ветеринарно – санитарной экспертизе пораженные лимфатические узлы головы удаляют, а голову используют без ограничений. В случае поражения костей и мышц голову утилизируют. При генерализованном процессе в техническую утилизацию направляют тушу с внутренними органами.
Для дезинфекции животноводческих помещений применяют 2-3%-ные растворы едкой щелочи или свежегашеной извести.
Профилактика. В районах, стационарно неблагополучных по актиномикозу не следует выпасать животных на низких, заболоченных, сырых пастбищах. По возможности необходимо сменить пастбище, улучшить условия кормления и содержания. Грубые корма (сено, солому, мякину) перед скармливанием необходимо запаривать. Больных актиномикозом животных необходимо изолировать.
Актиномикоз чаще всего поражает именно крупный рогатый скот. Это заболевание грибковой природы, которым животные заболевают чаще осенью и зимой во время стойлового содержания. Характеризуется образованием опухолей в местах поражения. Рассмотрим формы и симптоматику актиномикоза КРС, лечение недорогими, но эффективными препаратами, диагностику и профилактические меры.
Откуда берется болезнь?
У коров актиномикозом поражаются нижняя челюсть, голова, шея, кости, лимфоузлы, язык и ротовая полость, вымя. Возбудители – грибки Actinomyces bovis. Они распространены в природе, заразиться скот может при пастьбе или при поедании сена или соломы из злаковых культур.
В организм коров грибки попадают через больные зубы, микротравмы на слизистых рта и пищеварительного тракта, кожных покровах, сосках. На практике установлено, что в домашних условиях животное может заразиться при поедании грубого корма (острые стебли травмируют язык или ротовую полость, через ранки проникает грибок). Особенную опасность для теленка грибок представляет в период, когда у него начинают расти зубы.
В месте внедрения грибка начинается воспалительный процесс, растет гранулема. В центре образования ткани некротизируются, затем появляется фиброзная ткань. Болезнь прогрессирует, гнойники вскрываются и образуют долго не заживающие свищи. Грибок поражает и рядом находящиеся ткани, отчего образуется рубец. Патоген может проникать в кровеносные сосуды, с кровью он разносится по организму, включая костную ткань, и образует новые очаги поражения.

Симптоматика
Какими симптомами проявится актиномикоз, зависит от места внедрения грибка, способность коровьего организма противостоять инфекции. Общим симптомом можно считать образование актиномиком в виде плотных безболезненных, но распространяющихся опухолей.
Поражение головы и шеи
Актиномикомы могут быть расположены на нижней челюсти, на щеке, на скуле, на шее возле гортани. Шишки со временем прорываются (наружу или внутрь), из них течет гной, к нему может примешиваться кровь. Если актиномикомы находятся на нижней челюсти, у животного может опухать морда и выпадать зубы, изо рта течет слюна.
Если опухоли образовались на языке, он опухает, «деревенеет» и выпадает изо рта. При поражении рта и десен языка корова не может есть и худеет, хотя и не утрачивает аппетит. Это ведет к снижению продуктивности.
Поражение лимфатических узлов
В пораженных грибком лимфоузлах коровы образуется инкапсулированный абсцесс. Актиномикомы затрагивают подчелюстные, щечные и шейные лимфоузлы. Опухоли плотные, со временем из них образуются свищи с выделением гноя при присоединении инфекции.



У некоторых животных образования на лимфоузлах могут рассасываться, и происходит временное улучшение, но затем актиномикоз возвращается снова. После того, как будет вскрыт абсцесс, у животного может на некоторое время увеличиться температура, отекать место поражения.

Актиномикоз вымени
Опухоли величиной от фасоли до яйца локализуются под кожей органа либо в глубине долей, чаще задних. Вскрываются либо наружу, либо в молочные ходы. В этом случае их содержимое попадает в молоко. Пить его нельзя. Опухоль плотная, безболезненная, быстро растет и может достигать больших размеров.
Генерализованная форма
Наблюдается у коров редко. При этом поражаются разные внутренние органы – печень, почки, легкие, ЖКТ, мочеточник.

Как диагностировать актиномикоз?
Не заметить опухоли, как минимум те, что расположены под кожей, невозможно, так как они не маленького размера. Но, чтобы точно определить актиномикоз, необходима диагностика. Для анализа берут гной из свищей, ткань гранулем, мокроту, мочу, делают биопсию для гистологического исследования. Актиномикоз дифференцируют от актинобациллеза, так как заболевания схожи по симптомам и характеру течения. Разница между ними в том, что в первом случае чаще поражение приходится на кости, во втором – на мягкие ткани. Актиномикоз, вызванный грибком, стоит отличать от туберкулеза, остеомиелита и простых абсцессов.
Методы лечения и профилактика
Актиномикомы безболезненны, и поэтому не вызывают у коров дискомфорт, кроме тех, что расположены в ротовой полости. Но это не значит, что ничего делать не нужно. Большинство животных не выздоровеют самостоятельно, поэтому нуждаются в лечении. Терапию должен проводить ветеринарный врач, самостоятельно это сделать будет трудно. Прогноз лечения в большинстве случаев благоприятный, если затронуты только мягкие ткани, если кости и внутренние органы – лечение может быть неэффективным.


Оказание доврачебной помощи
Пред началом лечения корову удалить из общего стада и поставить в отдельное стойло. В нем должно быть сухо и чисто. Отек обработать раствором йода или антисептиков. Больше ничего делать не надо.
Медицинская помощь
В начале болезни используют йодистые препараты («Йодинол», раствор йода, йодистый калий), их дают внутрь и инъекционно в уплотнения. Если опухоль выражена и развивается давно, потребуются внутривенные вливания. Хороший эффект дает терапия антибиотиками: каждый день в образования у быка или коровы вводят «Окситетрациклин», курс лечения – 4-6 дней, или 1 раз в 1,5 недели вводят «Полимиксин». Обычно за такое время новообразования успевают рассосаться. В тяжелых случаях применяют «Бензилпенициллин» (животным, у которых нет аллергии на препарат). Важно довести курс терапии до конца, даже если кажется, что опухоли исчезли.



Если воспалилась полоса опухолей, после антибиотикотерапии с применением «Эритромицина», «Левомицетина», «Тетрациклина» используют их иссечение вместе с капсулами. При рецидивах потребуется повторное вмешательство.
После терапии нужно подождать 3-5 недель, если актиномикоз не возвратится, можно считать, что он побежден.
Профилактические мероприятия
Стойла больных животных дезинфицируют 2-3 % раствором едкой щелочи либо гашеной извести. Меры профилактики: нельзя выпасать коров в районах, где отмечены вспышки актиномикоза, на сырых пастбищах. Если есть возможность – запаривать грубый корм, чтобы стебли стали мягче. Так есть вероятность того, что животное не наколет язык, десна или слизистую и не заразится. Плюс воздействие температуры снизит количество патогенов, и не только актиномицетов, но и многих других.
Актиномикоз коров – опасное инфекционное заболевание, поражающее КРС в стойловый период. Заражаются животные при поедании сена и соломы, на которых находится возбудитель – грибок. Лечение антибиотиками и проведение операции обычно эффективно, но не в запущенной стадии. Поэтому нужно следить за животными, и при первых же подозрительных признаках обращаться к ветеринару. Препараты, используемые для лечения, доступны и стоят дешево, их можно приобрести в любой аптеке.
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды. В лечении актиномикоза применяется введение актинолизата в сочетании с антибиотикотерапией, УФО кожи, электрофорезом йода. По показаниям производится вскрытие абсцессов, оперативное лечение свищей, дренирование брюшной и плевральной полости.
МКБ-10
- Причины возникновения актиномикоза
- Классификация актиномикоза
- Симптомы актиномикоза
- Диагностика актиномикоза
- Лечение актиномикоза
- Прогноз и профилактика актиномикоза
- Цены на лечение
Общие сведения
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды.
Причины возникновения актиномикоза
Возбудители актиномикоза — грибы рода Actinomyces часто встречаются в природе. Они могут находиться на почве, растениях, сене или соломе. В организм человека актиномицеты проникают через поврежденную кожу, при вдыхании или с пищей. В большинстве случаев они не вызывают заболевания, а живут на слизистых глаз или ротовой полости в качестве сапрофитной флоры. Воспалительные процессы во рту, желудочно-кишечном тракте или органах дыхания могут привести к переходу актиномицетов в паразитическое состояние с развитием актиномикоза. Актиномикоз также встречается у сельскохозяйственных животных. Однако заражение человека от животных или больных актиномикозом людей не происходит.
Актиномикоз кожи может возникать первично при проникновении актиномицетов через ранки и другие повреждения на коже. Вторичное поражение кожи развивается изнутри, при переходе инфекции из подлежащих тканей (миндалины, зубы, лимфатические узлы, мышцы, молочная железа) и внутренних органов.
Классификация актиномикоза
В зависимости от локализации патологического процесса при актиномикозе выделяют следующие формы:
- шейно-челюстно-лицевая;
- торакальная;
- абдоминальная;
- кожная;
- мочеполовая;
- актиномикоз суставов и костей;
- актиномикоз ЦНС;
- актиномикоз стопы (мицетома, мадурская стопа)
Симптомы актиномикоза
Длительность инкубационного периода при актиномикозе точно не известна. Заболевание характеризуется длительным и прогрессирующим течением и может продолжаться 10-20 лет. В начальном периоде у пациента сохраняется нормальное самочувствие, но при поражении внутренних органов состояние становиться тяжелым, возникает кахексия.
Актиномикоз кожи наиболее часто поражает подчелюстную, крестцовую область и ягодицы. Он характеризуется появлением в подкожной клетчатке уплотнений и синюшно-багровой окраской кожи над ними. Уплотнения имеют шаровидную форму и практически не вызывают болезненных ощущений. Вначале они очень плотные, затем размягчаются и вскрываются с образованием плохо заживающих свищей. В гнойном отделяемом свищей может быть примесь крови. Иногда в нем присутствуют желтые крупинки — друзы актиномицетов.
Актиномикоз кожи бывает 4 видов. При атероматозном варианте, который встречается в основном у детей, инфильтраты напоминают атеромы. Бугорково-пустулезный актиномикоз начинается с образования в коже бугорков, переходящих в глубокие пустулы, а затем и свищи. Для гуммозно-узловатого варианта характерно образование узлов хрящевой плотности. Язвенный актиномикоз, как правило, развивается у ослабленных пациентов. При нем стадия нагноения инфильтрата заканчивается некрозом тканей и образованием язвы.
Шейно-челюстно-лицевой актиномикоз распространен больше других и встречается в нескольких формах: с поражением межмышечной клетчатки (мышечная форма), подкожной клетчатки или кожи. Процесс может распространяться по лицу и шее, захватывая губы, язык, проникая в гортань, трахею и глазницу. При мышечной форме характерный инфильтрат наиболее часто образуется в области жевательных мышц, вызывая тризм и приводя к асимметрии лица.
Торакальный актиномикоз начинается с симптомов простуды: общая слабость, субфебрилитет, сухой кашель. Затем кашель становиться влажным, выделяется слизисто-гнойная мокрота, имеющая вкус меди и запах земли. Постепенно актиномикотический инфильтрат распространяется от центра на грудную стенку и выходит на кожу, образуя при этом свищи, идущие от бронхов. Такие свищи могут открываться не только на поверхности грудной клетки, но и в области поясницы и даже бедра.
Абдоминальный актиномикоз часто имитирует острую хирургическую патологию (кишечную непроходимость, аппендицит и т. п.). Он распространяется на кишечник, печень, почки, позвоночник и может дойти до передней стенки живота с образованием открывающихся на коже кишечных свищей. Актиномикоз прямой кишки протекает с клинической картиной парапроктита. Актиномикоз мочеполовых органов — редкое заболевание, которое чаще возникает вторично при переходе инфекции из брюшной полости.
Актиномикоз суставов и костей обычно возникает при распространении процесса из других органов. Поражение суставов не сопровождается значительным нарушением их функции, а актиномикоз костей протекает по типу остеомиелита. Распространение инфильтрата до поверхности кожи приводит к образованию свищей. Мицетома начинается с появления на подошве нескольких плотных «горошин», кожа над которыми постепенно приобретает буро-фиолетовую окраску. Количество уплотнений увеличивается, возникает отечность, изменяется форма стопы и образуются гнойные свищи. В процесс могут вовлекаться сухожилия, мышцы и кости стопы.
Диагностика актиномикоза
При развитии характерной клинической картины актиномикоза диагностика не вызывает затруднений. Однако важно поставить правильный диагноз еще в начальном периоде актиномикоза. Обнаружение актиномицетов в мокроте, мазках из зева или носа не имеет диагностической ценности, поскольку наблюдается и у здоровых людей. Поэтому для исследования берут отделяемое свищей или проводят чрезкожную пункцию пораженного органа. Обычная микроскопия исследуемого материала может выявить друзы актиномицетов, что позволяет быстро поставить предварительный диагноз актиномикоза. Последующее проведение реакции иммунофлуоресценции (РИФ) со специфическими антигенами направлено на определение вида актиномицетов.
Сложности составляют те случаи актиномикоза, при которых друз нет в исследуемом материале, что наблюдается в 75% заболевания. В таких случаях единственный надежный способ диагностики — это посев гноя или биопсийного материала на среду Сабура. Полное и достоверное исследование посева на актиномикоз может занять более 2-х недель. Но уже через 2-3 дня при микроскопии можно обнаружить характерные для актиномикоза колонии. При исследовании посева обязательно учитывается рост сопутствующей микрофлоры и ее чувствительность к антибиотикам.
Серологическая диагностика актиномикоза, к сожалению, не является достаточно специфичной. А методы ПЦР-исследований в отношении этого заболевания находятся пока в стадии разработки.
Лечение актиномикоза
Лечение актиномикоза проводят внутримышечным и подкожным введением актинолизата. Совместно с этим проводится антибиотикотерапия, направленная на подавление сопутствующей флоры и предупреждение вторичного инфицирования. Как и любая хроническая инфекция актиномикоз требует дополнительной дезинтоксикационной и общеукрепляющей терапии.
К физиотерапевтическому лечению, которое используется при актиномикозе, относится УФО кожи в области поражения, местный электрофорез актинолизата и йода. При образовании абсцессов необходимо их вскрытие. Также может потребоваться хирургическое лечение свищей, дренирование плевральной полости или брюшной полости. В некоторых случаях при больших поражениях легких проводят лобэктомию.
Прогноз и профилактика актиномикоза
При отсутствии специфического лечения актиномикоз внутренних органов может привести к летальному исходу. Наиболее легкой формой считается шейно-челюстно-лицевой актиномикоз. После выздоровления пациентов возможно развитие рецидивов.
Специфической профилактики актиномикоза нет. К неспецифической профилактике можно отнести соблюдение гигиены, предупреждение травмирования кожи, своевременное лечение зубов, воспалительных заболеваний ротовой полости, миндалин, органов дыхания и желудочно-кишечного тракта.
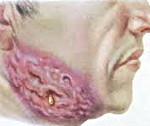
Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. Рисунок 2. Актиномикоз молочной железы. Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомик
 |
| Рисунок 1. Актиномикоз челюстно-лицевой области. Стадия свищевания. |
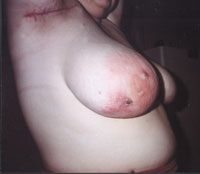 |
| Рисунок 2. Актиномикоз молочной железы. |
Актиномикоз, согласно различным источникам и классификациям, называют также глубоким микозом, псевдомикозом, актинобактериозом, лучисто-грибковой болезнью и др. Это заболевание отличается разнообразием клинических проявлений, что связано со стадийностью развития специфического процесса (инфильтрат, абсцедирование, фистулообразование, рубцевание) и с его многочисленными локализациями (голова, шея, ЛОР-органы, грудная клетка, легкие, молочная железа, подмышечные и паховые зоны, брюшная стенка, печень, кишечник, гениталии, слепая кишка, ягодицы, конечности и др., рисунки 1, 2, 3, 4).
Судя по некоторым публикациям и врачебным заключениям, можно отметить, что существуют определенные разночтения в понимании этиопатогенеза актиномикоза и роли актиномицет в развитии хронических гнойных заболеваний. А знание этиологии заболевания, как известно, особенно важно при выборе этиотропного лечения.
Актиномицеты (микроаэрофильные, аэробные и анаэробные микроорганизмы) широко распространены в природе, они обитают в почве, на растениях, в воде, на камнях, в жилых и производственных помещениях, а также постоянно присутствуют в организме человека. Важным диагностическим признаком актиномикоза является обнаружение актиномицет при культуральном исследовании патологического материала и/или друз лучистого гриба, представляющих собой лучистые образования — утолщенные нити мицелия с характерными «колбочками» на конце (рисунок 5).
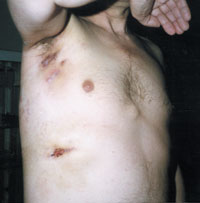 |
| Рисунок 3. Торакальный актиномикоз. Поражение мягких тканей подмышечной области, грудной стенки и легких. |
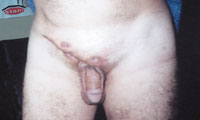 |
| Рисунок 4. Актиномикоз паховой и надлобковой областей с вовлечением клетчатки малого таза. |
В 30—40-х гг. XIX в. актиномицеты (лучистые грибы) считали микроорганизмами, занимающими промежуточное место между грибами и бактериями. Способность актиномицет образовывать воздушный мицелий, отсутствие у них органов плодоношения, дифференцирования, клеточной вегетации сближают их с истинными грибами. Однако по химическому составу оболочек, протоплазмы, строению ДНК, актиномицеты соответствуют бактериям. Окончательно доказано, что возбудители актиномикоза — актиномицеты — являются бактериальными клетками.
В большинстве случаев (70—80%) актиномикоз развивается под сочетанным воздействием актиномицет и других бактерий, которые выделяют ферменты (в том числе гиалуронидазу), расплавляющие соединительную ткань и способствующие распространению актиномикотического процесса.
Немаловажная роль в патогенезе актиномикоза принадлежит эндогенным: гематогенному, лимфогенному и контактному, путям проникновения микроорганизмов.
Развитию актиномикоза различных локализаций, как правило, предшествуют различного рода травмы, ушибы, травматическое удаление зубов, особенно 8-го дистопированного зуба, перелом челюсти, хронический парадонтоз, периапикальная гранулема, осколочные ранения, длительная езда на мотоцикле, велосипеде, разрыв промежности при родах, внутриматочные спирали, геморрой, трещины заднего прохода, крестцово-копчиковые кисты, наличие хронического воспаления: аппендицит, аднексит, парапроктит, гнойный гидраденит, сикоз, угревая болезнь, тонзиллит, остеомиелит и др.
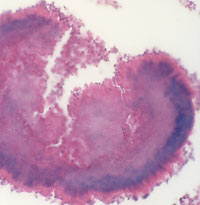 |
| Рисунок 5. Актиномикотическая друза (гистологический препарат). |
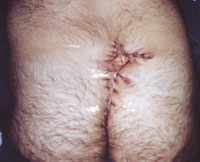 |
| Рисунок 6. Оперативное иссечение очага актиномикоза в крестцово-копчиковой области. Частичное ушивание раны. |
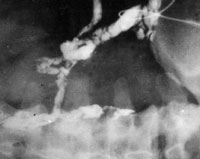 |
| Рисунок 7. Фистулография: при введении контрастного вещества в свищ на передней брюшной стенке видны разветвленные свищевые ходы. |
В месте внедрения актиномицет на I этапе болезни постепенно, без видимых клинических симптомов и субъективных жалоб формируется специфическая гранулема — актиномикома, состоящая из лейкоцитов, гигантских клеток, инфильтративной ткани, микроабсцессов, грануляций, пролиферативных элементов, соединительно-тканных перемычек и окружающей капсулы.
Актиномикоз представляет собой хроническое гнойное неконтагиозное заболевание, поражает людей трудоспособного возраста и без адекватного лечения может длиться годами; заболевание имеет склонность к прогрессированию. Формирование хронического воспаления и специфических гранулем с последующим абсцедированием и образованием свищевых ходов при висцеральных локализациях утяжеляет состояние больного и ведет к нарушению функций пораженных органов, развитию анемии, интоксикации и появлению амилоидоза.
Актиномикоз и другие бактериальные инфекции черепно-лицевой и висцеральной локализации требуют комплексного лечения — назначения противовоспалительных, иммуномодулирующих, общеукрепляющих средств, применения хирургических и физиотерапевтических методов. Лечение тяжелых форм висцерального актиномикоза затруднено из-за позднего поступления больных в специализированные отделения, длительной интоксикации и развития необратимых изменений в органах и тканях. Подбор антибиотиков осложняется антибиотикорезистентностью, необходимостью учитывать сопутствующую актиномикозу микрофлору, ассоциации микроорганизмов. Возникают трудности и при проведении радикальных хирургических операций, в связи с чем потребуется особенно тщательная подготовка к ним пациентов, использование адекватных методик обезболивания и тактики хирургического вмешательства.
Более 40 лет мы применяем в клинической практике отечественный иммуномодулятор — актинолизат, за изобретение которого в 1950 г. наши ученые получили Государственную премию. Этот препарат — свежеприготовленный, стабилизированный фильтрат культуральной жидкости самолизирующихся актиномицетов и является естественным для организма веществом; отсутствие токсичности проверено на 1124 больных. Актинолизат высоко эффективен и толерантен, чем и обусловлены его преимущества перед другими иммунными препаратами. Мощное иммуномодулирующее действие, стимуляция фагоцитоза, влияние на снижение интенсивности воспаления проверены in vitro, подтверждены в экспериментах на животных и в клинической практике при лечении более чем 4 тыс. пациентов с гнойными заболеваниями кожи, подкожной клетчатки и внутренних органов.
Препарат показан взрослым и детям как при самых тяжелых хронических гнойных инфекциях, например актиномикозе, так и при более легких гнойных поражениях кожи, подкожной клетчатки и слизистых оболочек, а также при микробной экземе, трофических язвах, пролежнях, гидрадените, гнойно-осложненных ранах, уретрите и вульвовагините, парапроктите и др.
Актинолизат назначают по 3 мл в/м два раза в неделю: на курс приходится 10—20—25 инъекций; последующие курсы проводят с интервалом в один месяц, по показаниям.
Антибактериальная терапия требует соблюдения целого ряда общих правил, включающих целенаправленное воздействие на возбудитель заболевания (актиномицеты и другие бактерии). Частота высева аэробной микрофлоры из очага актиномикоза составляет, по нашим данным, 85,7%. В составе микробов преобладают стафилококки (59,8%) и кишечная палочка (16,9%); при параректальной локализации имеют место ассоциации нескольких микроорганизмов. Мы выявили более высокую резистентность микрофлоры к антибиотикам при актиномикозе, чем при острых гнойно-септических заболеваниях, что объясняется длительным предшествующим применением различных химиопрепаратов у этих больных. Устойчивость к антибиотикам, в свою очередь, способствует активации вторичной микрофлоры, в том числе — неспорообразующих анаэробных микроорганизмов. За счет применения актинолизата можно существенно повысить эффективность лечения распространенных гнойных заболеваний и при этом сократить дозы антибиотиков. Это особенно важно в связи с участившимися случаями резистентности к химиопрепаратам и появлением тяжелых побочных реакций на них. При выявлении грибково-бактериальных ассоциаций назначают антифунгальные препараты: дифлюкан, орунгал, ламизил, низорал и др. Наряду с актинолизатом, антибактериальными и антигрибковыми антибиотиками, показаны витаминотерапия, симптоматические средства, физиотерапевтическое лечение ультразвуком и др.
В комплексе лечебных мер при актиномикозе значительное место занимают оперативные вмешательства. Хирургическое лечение больных актиномикозом лица и шеи в стадии абсцедирования заключается во вскрытии и дренировании очагов. В литературе встречаются описание редких хирургических вмешательств, например темпоропариентальной краниотомии и лобэктомии с удалением абсцесса у больного актиномикозом мозга. При актиномикозе легких и колонизации легочных каверн актиномицетами проводятся лобэктомия, иногда — с резекцией ребер, вскрытие и дренирование гнойных полостей, каверн и очагов распада. В случае актиномикоза подмышечных и паховых областей, развившегося на фоне хронического гнойного гидраденита, очаги поражения иссекают, по возможности единым блоком, в пределах видимо здоровых тканей. В зависимости от объекта операции, глубины и площади операционного поля хирургические вмешательства заканчивают ушиванием раны наглухо, аутодермопластикой по Тиршу, либо практикуется открытое ведение послеоперационной раны с наложением повязок с антисептическими мазями, которые очищают рану и усиливают регенерацию; применяют также пленкообразующие аэрозоли (рисунок 6).
Развитие актиномикоза на фоне воспаления эпителиально-копчиковой кисты или урахуса, как правило, сопровождается распространением процесса на ягодицы, параректальную область, а иногда — и на тазовую клетчатку. При невозможности радикального удаления очага инфекции ограничиваются частичным иссечением или кюретированием свищевых ходов; такие больные нуждаются в нескольких поэтапных операциях.
Лечение экстрасфинктерного параректального актиномикоза осуществляется лигатурным методом — толстую шелковую лигатуру после иссечения очага проводят через стенку прямой кишки выше сфинктера и параректальный разрез. Лигатуру тонически затягивают и при последующих перевязках постепенно подтягивают для прорезания сфинктера.
Трудности лечения актиномикоза поясничной, ягодичных и бедренных областей с поражением забрюшинной клетчатки обусловлены особенностями анатомического расположения очагов, глубиной длинных извилистых свищевых ходов, склонностью больных к развитию интоксикации, стойкой анемии и амилоидоза. После тщательной предоперационной подготовки прибегают к иссечению очагов актиномикоза, полному или частичному кюретированию свищевых ходов, вскрытию и дренированию глубоких очагов абсцедирования.
При развитии актиномикотического процесса в молочной железе производят секторальное иссечение очагов актиномикоза с предварительным прокрашиванием свищевых ходов.
Больных актиномикозом передней брюшной стенки оперируют после ревизии свищей и выявления их возможной связи с сальником и прилежащей кишкой (рисунок 7).
В послеоперационном периоде противовоспалительную и иммуномодулирующую терапию актинолизатом продолжают, по показаниям проводят гемотрансфузии и физиопроцедуры, ежедневно делают перевязки. В случаях заживления послеоперационной раны первичным натяжением швы снимают на седьмой-восьмой день. На раны, которые ведут открытым способом, в первые дни накладывают повязки с йодоформной эмульсией, раствором диоксидина 1%, йодопироновой мазью 1% для активации грануляций. С целью санации раны применяют антисептики широкого спектра действия. Для очищения ран от гнойно-некротического отделяемого используют водорастворимые мази: левосин, левомеколь, диоксиколь, а также ируксол, пантенол, винизоль, пленко- и пенообразующие аэрозоли. Для ускорения регенеративного процесса и эпителизации накладывают повязки с метилурациловой мазью, солкосерилом, винилином, облепиховым маслом и т. д.
Чтобы своевременно диагностировать и эффективно лечить актиномикоз, отличающийся многообразием локализаций и клинических проявлений, необходимо знать этиологию и закономерности его патогенетического развития, предрасполагающие факторы, микроскопические и культуральные характеристики возбудителей, схемы лечения актинолизатом и химиопрепаратами, методики хирургической тактики.
С. А. Бурова, доктор медицинских наук.
Национальная академия микологии. Центр глубоких микозов, ГКБ №81

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Актиномикоз глотки - хроническое инфекционное заболевание человека и животных, вызываемое внедрением в глотку актиномицетов (лучистых грибов-паразитов).

[1], [2], [3], [4], [5], [6], [7]
Эпидемиология и причины актиномикоза глотки
Актиномицеты широко распространены в природе; основное место их обитания - почва и растения. По строению актиномицеты сходны с бактериями, но образуют длинные ветвящиеся нити, напоминающие мицелий. Для человека и животных патогенны некоторые виды актиномицетов, среди которых встречаются как аэробы, так и анаэробы. У людей актиномикоз встречается относительно редко. Мужчины болеют этим заболеванием в 3-4 раза чаще. Наблюдения разных авторов не дают оснований рассматривать актиномикоз как профессионаьное заболевание лиц земледельческого труда, хотя в ряде случаев заболевание возникает вследствие внедрения в организм свободно живущего в окружающей природе актиномицета экзогенным путем.

[8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Патогенез и патологическая анатомия
Главным путем заражения является эндогенный путь, при котором заболевание вызывается приобретшим паразитические свойства возбудителем, населяющим полость рта и ЖКТ. Вокруг внедрившегося в ткань паразита развивается специфическая инфекционная гранулема, для которой характерно, наряду с распадом в ее центральной части, образование в грануляционной ткани волокнистой соединительной ткани. В итоге формируется специфический для актиномикоза патоморфологический элемент - актиномикотический узелок - друза, для которой характерно наличие так называемых ксантомных клеток, т. е. клеток соединительной ткани, насыщенных мелкими капельками холестеринэстеров, придающих накапливающим их клеткам желтый (ксантомный) цвет. Актиномицеты могут распространяться в организме контактным, лимфогенным, гематогенным путями и чаще оседают в рыхлой соединительной ткани.
Симптомы актиномикоза глотки
Инкубационный период составляет в среднем 2-3 нед с момента внедрения актиномицета. Нередки случаи длительной, даже многолетней инкубации. Общее состояние больного в начальной стадии заболевания изменяется мало. Температура тела субфебрильиая. При длительно текущих формах актиномикоза температура тела может сохраняться на нормальном уровне.
Актиномикоз может поражать все органы и ткани, но чаще поражается челюстно-лицевая область (5%). Объясняется это тем, что патогенные виды актиномицета являются постоянными обитателями полости рта. Как отмечают Д.П.Гринев и Р.И.Баранова (1976), они обнаружены в зубном налете, патологически измененных десневых карманах, корневых каналах с погибшей пульпой. Чаще всего к стоматологу обращается больной с жалобами на наличие инфильтратов и свищей в челюстно-лицевой области, из которых выделяется гной, содержащий большое количество друз. Инфильтраты малоболезненны, неподвижны, спаяны с окружающими тканями.
Начальный период этого заболевания часто проходит незамеченным, так как не сопровождается болевыми ощущениями и протекает без повышения температуры тела. Нередко первым симптомом развивающегося актиномикоза челюстно-лицевой области является невозможность свободного открывания рта, обусловленная воспалительной контрактурой височно-нижнечелюстного сустава и прилежащих к очагу частей жевательных мышц (симптом де Кервена). Это объясняется тем, что значительная часть возбудителя внедряется в слизистую оболочку, покрывающую не полностью прорезавшийся нижний 8-й зуб, а также в прикорневые ткани коренных зубов с погибшей пульпой (важность своевременной санации зубов, удаление корней, лечение пародонтита!). Поражение актиномицетом может распространяться на жевательную мышцу, что также является причиной тризма. При переходе процесса на внутреннюю поверхность ветви нижней челюсти тризм резко усиливается, появляются затрудненное и болезненное глотание, резкая болезненность при надавливании на язык, ограничение его подвижности, следовательно - жевания и перемещения пищевого комка по полости рта, нарушение артикуляции.
Дальнейшее развитие процесса характеризуется развитием в области угла и в задних отделах тела нижней челюсти, а при оральной локализации процесса - на альвеолярном отростке, внутренней поверхности щеки, в области языка и др., значительной (деревянистой) плотности синюшного инфильтрата, не имеющего четких границ. Постепенно отдельные участки инфильтрата приподнимаются в виде «вздутий» над окружающими тканями (кожей или слизистой оболочкой), в которых выявляются очаги размягчения, напоминающие небольшие абсцессы. Возникновение такого образования в области небной дужки или в перитонзиллярной области может симулировать вяло текущий перитонзиллярный абсцесс. Кожа над инфильтратом собирается в складку, краснеет, а в отдельных местах становится красновато-синюшной, что характерно для актиномикозного инфильтрата в стадии, непосредственно предшествующей образованию свища. Дальнейшее истончение и разрыв кожи ведут к образованию свища, через который выделяется небольшое количество тягучего гноя. Одновременно с расплавлением тканей но периферии очагов размягчения происходит процесс склерозирования, в результате которого на коже образуются характерные валикообразные складки с несколькими свищевыми ходами. Нередко в окружающих тканях в результате вторичного инфицирования развиваются бактериальные абсцессы и флегмоны, требующие хирургического вмешательства, которое, однако, носит характер лишь симптоматического лечения, так как опорожнение гнойника не приводит к ликвидации воспалительного процесса: инфильтрат полностью не исчезает и через несколько дней вновь увеличивается, и весь актиномикотический процесс вновь возобновляется.
Поражение актиномикозом полости рта патоморфологическими проявлениями принципиально не отличается от поражений кожи, однако орофарингеальпый процесс причиняет больному неизмеримо большие страдания, поскольку речь идет о поражении богатой чувствительными нервами слизистой оболочки полости рта, языка, глотки, к тому же весьма подвижных органов, играющих важную физиологическую роль в обеспечении функции как дыхания, так и жевания и пищепроведения.
Наиболее тягостно для больного протекает актиномикоз языка, нередко являющийся источником дальнейшего продвижения процесса в направлении глотки и пищевода. В толще языка возникает один или несколько плотных инфильтратов, придающих ему ригидность и лишающих его подвижности и свойства произвольно изменять форму (например, складываться в трубочку). Очень быстро в толще инфильтрата возникает зона размягчения с истончением слизистой оболочки и образованием свища. Тактика лечение в этом случае состоит в хирургическом вскрытии абсцесса в фазе размягчения до его вскрытия, однако это не ведет к быстрому заживлению, какое наблюдается при вульгарном абсцессе или флегмоне языка: процесс завершается медленным рубцеванием, а нередко и вторичными бактериальными осложнениями.
Первичный актиномикоз глотки не встречается, а является следствием либо актиномикоза челюстно-лицевой области, либо актиномикоза языка. Локализация инфильтрата на задней стенке глотки, мягком небе и небных дужках - явление редкое, однако при его возникновении, в зависимости от структуры анатомического образования, на котором возник этот инфильтрат, клиническая картина представляется разной. Например, при возникновении инфильтратов на задней стенке глотки возбудитель может проникать в глубокие отделы глотки и вызывать не только поражение мягких тканей, но, достигая тел позвонков, может вызывать и поражение костной ткани; или, проникая в гортанную часть глотки, распространяться на стенки пищевода или преддверия гортани, вызывая здесь соответствующие деструктивные поражения.
При актиномикозе, помимо локального процесса, возможно метастатическое поражение головного мозга, легких, органов брюшной полости, а при длительном течении заболевания - развитие амилоидоза внутренних органов - формы белковой дистрофии, при которой в органах и тканях откладывается (или образуется) аномальный белок - амилоид.
Читайте также:

