Что такое некроз у попугая
Опубликовано: 02.05.2024

Восковица - это участок утолщённой кожи над клювом птиц, на которой располагаются ноздри. Основная функция - облегчение движения надклювья.
Иногда случается так, что она разрастается и мешает попугаю - в этой статье узнаем, как распознать и помочь птице.
Восковица есть на клювах попугаев, голубей, сов и отряда соколообразных.
В норме кожа в данной области без перьев, гладкая, однородной структуры и цвета.
Восковица молодого самца сиреневого или светло-фиолетового цвета, равномерно окрашенная, включая видимую часть ноздрей. Либо вокруг ноздрей могут быть более светлые голубые круги. К полугоду восковица самца приобретает насыщенно-лиловый/тёмно-синий цвет.
Восковица молодой самки как правило голубая с белыми кругами. Так же может быть почти полностью белой, грязно белой или бежевой, примерно к 7-8 месяцам покрывается коричневой корочкой, что является нормой для самки.
Не стоит пугаться, если восковица попугая поменяла цвет, в случае, когда птица молода. До того пока пернатому не исполнится 35 дней, оттенок восковицы и оперение могут видоизменяться и это норма. До 1.5 месяцев у молодых попугаев бывает черная метка, которая доходит до середины клюва, позже она исчезает.
Если у птицы изменился оттенок восковицы - это говорит о ее половой зрелости.
У самцов волнистого попугая некоторых окрасов, например лютино и альбино, восковица может не становиться синей всю жизнь.


Но существуют определенные заболевания, которые могут затрагивать восковицу.
Рассмотрим сегодня такую проблему как гиперкератоз.
Что такое гиперкератоз
Причины появления гиперкератоза
Диагностика гиперкератоза восковицы
По внешним признакам гиперкератоз можно спутать с другими заболеваниями инфекционной и неинфекционной природы. Для подтверждения диагноза необходимо обратиться к орнитологу, который проведет осмотр, при необходимости возьмет соскоб.
Основными признаками гиперкератоза являются:
- Разрастание восковицы в длину и ширину
- Утолщение
- Сухость и грубость, неровность восковицы
- Болезненность отсутствует
- На клюве может образовываться периодически проходящий налет
- Изменение цвета восковицы на более темный, появление пятен
- Шелушение восковицы
- Ткани могут настолько сильно разрастаться, что затрудняют дыхание, закрывая ноздри птицы
- В запущенных случаях признаки гиперкератоза заметны также на лапках.
Владельцу стоит обращать внимание также на состояние питомца в целом : как выглядит перо, нет ли участков облысений, сохранена ли жажда и аппетит, нормальный ли помет. Вся эта информация поможет в наиболее короткие сроки поставить верный диагноз.


Лечение и профилактика
Гиперкератоз не относится к смертельно опасным заболеваниям, лечение происходит в достаточно короткие сроки.
В первую очередь необходимо наладить рацион. Обязательно добавить в пищу продукты, которые богаты витамином А: морковь, одуванчик, болгарский перец, листья салата, помидоры, корнеплоды с ярко окрашенной мякотью и зелень. При этом норму зерносмеси можно немного уменьшить.
Дополнительно в рацион можно добавить витаминные комплексы.
Местно на восковицу необходимо наносить витамин А (ретинол) в очень малых количествах примерно 10 дней, мягкой кисточкой или ватной палочкой тонким слоем, следить, чтоб не попало в глаза, ноздри и клюв, внутренне раствор витамина А не подается. Можно использовать вазелиновое масло, так же нанося на восковицу, для ее смягчения. В результате ороговевший слой восковицы отпадает, открывая под собой чистую восковицу.
Способствовать скорейшему выздоровлению будет сокращение светового дня для птицы и соответственно периода бодрствования.
Желательно не заниматься самолечением и применением препаратов на глаз, во избежание передозировок или неправильно построенной схемы лечения.

Орнитоз — инфекционное заболевание, которым можно заразиться от птиц, чаще всего — от домашних попугаев или городских голубей. Человеку орнитоз грозит поражением дыхательной системы и проявляется общими признаками простуды: кашлем, повышением температуры тела, ломотой в мышцах и суставах.
Общие сведения
Орнитоз — это инфекционное заболевание дыхательной системы, передающееся птицами. Также для его описания используются названия: пситтакоз, попугайная лихорадка, респираторный хламидиоз.
Заболевание встречается сравнительно редко. Согласно данным медицинской статистики, в США фиксируют порядка 10 случаев орнитоза ежегодно. Большинство случаев вызвано контактом с больными домашними птицами — кореллами, ара и другими попугаями.
Возбудителем орнитоза является специфическая бактерия Chlamydia psittaci. Ее носителями могут быть свыше 150 видов различных декоративных, сельскохозяйственных и диких птиц, в том числе: попугаи, канарейки, утки, курицы, индюшки, вороны и голуби.
Также существуют и другие виды хламидий, вызывающие поражения легких (C. pneumoniae) и других органов и систем у человека (C. trachomatis), например — мочеполовой системы, суставов, глаз и т.д.
Причины орнитоза
Ведущая причина заражения человека — контакт с больной птицей. При этом хламидия может проникать в человеческий организм несколькими способами. Один из самых частых — вдыхание частиц пыли, содержащей мочу или кал птицы, зараженные бактерией. Например при уборке в клетке или продолжительном пребывании в голубятне (рис. 1).
Также инфицирование возможно при прямом взаимодействии с птицей, ее перьями, яйцами и так далее. Примеры: поглаживание попугая, кормление с рук голубей, укусы или даже простой контакт с клювом пернатых. При этом важным моментом является контакт грязных рук со ртом и носом человека или прямой «поцелуй» птицы в клюв.
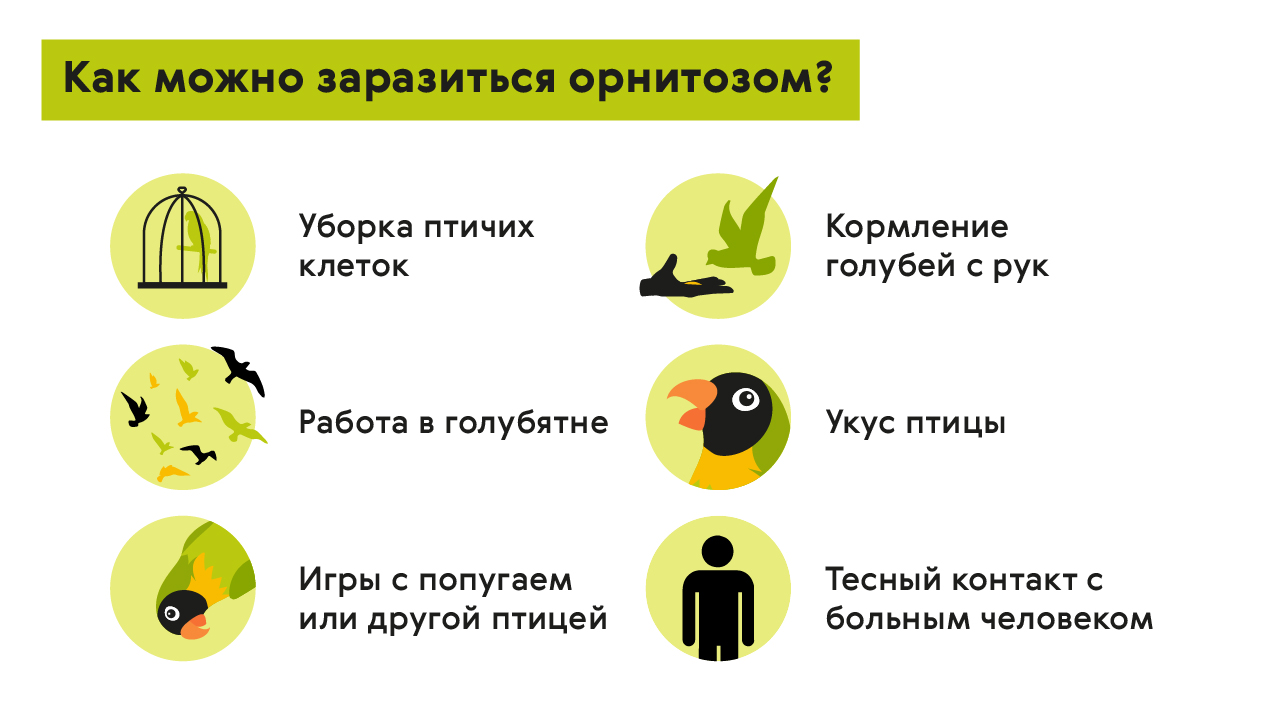
Рисунок 1. Как можно заразиться орнитозом. Источник: МедПортал
В редких случаях заразиться можно и от другого больного человека при тесном контакте, вдохнув хламидии, которые выделяются при кашле или чихании.
Несмотря на то, что вероятным путем заражения орнитозом также является употребление в пищу мяса или яиц больных птиц, доказательств такого пути распространения заболевания нет.
Кто в группе риска?
Основную группу риска формируют люди, которые напрямую взаимодействуют с птицами:
- сотрудники ветеринарных клиник, зоомагазинов и зоопарков,
- работники птицефабрик,
- заводчики,
- люди, занимающиеся разведением сельскохозяйственных птиц в домашних условиях,
- владельцы попугаев и других декоративных птиц, живущих в клетках.
В другую группу риска входят лица, имеющие ослабленный иммунитет, что повышает восприимчивость к хламидиям. Снижение защитных сил организма может быть обусловлено: ВИЧ-инфекцией и СПИДом, злокачественными опухолями и их лечением (химиотерапия, лучевая терапия), длительным приемом глюкокортикостероидов (например — при лечении аутоиммунных заболеваний, таких как ревматоидный артрит), а также плохо поддающимися лечению хроническими заболеваниями (тяжелая сердечная недостаточность, хронический панкреатит).
Симптомы орнитоза
У большинства людей симптомы проявляются в течение 5–14 дней после контакта с больной птицей. В то же время признаки орнитоза могут возникнуть быстрее, спустя всего 2-3 дня после проникновения хламидий в организм, или позднее — в течение 19 суток.
Наиболее типичные проявления попугайной лихорадки:
- Повышение температуры тела до 39-40°С с ознобом.
- Боль и ощущение «першения» в горле.
- Насморк, сопровождающийся «заложенностью» носа и умеренным количеством слизистых выделений.
- Сухой кашель, в некоторых случаях сопровождающийся отхаркиванием небольшого количества мокроты.
- Боль и ощущение «ломоты» в суставах и мышцах.
- Тошнота и рвота.
- Диарея.
- Разлитая боль в груди.
- Общая слабость, чрезмерная утомляемость, недомогание.
- Носовые кровотечения.
- Конъюнктивит: покраснение слизистой оболочки глаз, повышенное слезотечение, чувствительность к свету.
Диагностика
Вопросами диагностики и лечения орнитоза у человека занимается врач-инфекционист, при необходимости — вместе с терапевтом или пульмонологом. Одним из ключевых моментов при обследовании больного является опрос и выявление предшествующего контакта с птицами, а также его жалобы и объективные изменения в состоянии здоровья. Окончательный диагноз устанавливается при получении результатов лабораторных и инструментальных тестов, исключающих другие инфекции, например — сальмонеллез, паратиф и др.
Лабораторное подтверждение заболевания производиться при помощи микроскопического и бактериологического анализа мокроты, а также специфических тестов:
- реакции иммунофлюоресценции (РИФ),
- иммуноферментного анализа (ИФА),
- полимеразной цепной реакции (ПЦР) и т.д.
Поражение легких (пневмония) при орнитозе выявляется при помощи рентгенографии органов грудной клетки, которое при необходимости дополняется компьютерной томографией (КТ).
Лечение орнитоза
В основе лечения лежит антибактериальная терапия — антибиотики из группы тетрациклинов, макролидов, фторхинолонов. Длительность их применения, как правило, составляет от 10 до 14 дней после нормализации температуры тела. После получения результатов лабораторного исследования мокроты используемые антибиотики могут меняться в соответствии с чувствительностью хламидий к ним. При затяжном, хроническом течении возможно проведение 2-3 курсов антибактериального лечения с интервалом порядка 7 дней.
Для борьбы с отдельными симптомами и проявлениями орнитоза возможно назначение жаропонижающих препаратов, муколитиков и противокашлевых средств, а также внутривенная капельная терапия плазмозаменителями. При наличии сопутствующих нарушений работы иммунной системы под контролем врача-иммунолога возможно использование иммуномодуляторов и иммуностимуляторов.
Прогноз
Как правило, при своевременном и правильном лечении наступает полное выздоровление.
В редких случаях заболевание может вызвать воспаление различных внутренних органов: мозга и его оболочек (энцефалит и менингит), печени (гепатит) и внутренней оболочки сердца (эндокардит). Также возможно развитие синдрома острой дыхательной и/или сердечной недостаточности.
Смертельные осложнения возникают с частотой менее 1:100 случаев, то есть меньше, чем у 1% заболевших. Основные причины — острая дыхательная и сердечная недостаточность, обусловленные поражением легких и сердца соответственно.
Профилактика
Профилактика орнитоза направлена на предотвращение передачи хламидий от птиц человеку. Она включает в себя следующие рекомендации:
- Ежедневно чистить клетку домашних птиц и проветривать помещения, в котором они размещены.
- Регулярно мыть руки после взаимодействия с птицей, ее перьями или яйцами.
- Исключить контакт с клювом птицы, в том числе — так называемые «поцелуи».
- Соблюдать все ветеринарные рекомендации и правила безопасности при работе на птицефабриках, фермах и в зоопарках.
- Покупать домашних, декоративных птиц только в специализированных магазинах и у проверенных заводчиков. При этом сразу после покупки животного стоит отнести его на осмотр к ветеринару.
Орнитоз у попугаев
Если вы держите попугая, следует тщательно следить за его здоровьем. Орнитоз у птиц легко распознать, у больных попугаев страдают глаза и носовые пазухи, может развиться паралич лап (рис. 2).

Рисунок 2. Орнитоз у попугаев. Источник: МедПортал
Больное животное нужно изолировать от других птиц и как можно быстрее обратиться к ветеринару. Орнитоз у попугаев, как и у людей, лечат антибиотиками (рис. 3). Снизить риск развития у попугаев орнитоза можно, вовремя меняя воду и регулярно вычищая клетки. Новых птиц перед подселением к другим питомцам следует некоторое время держать в карантине.
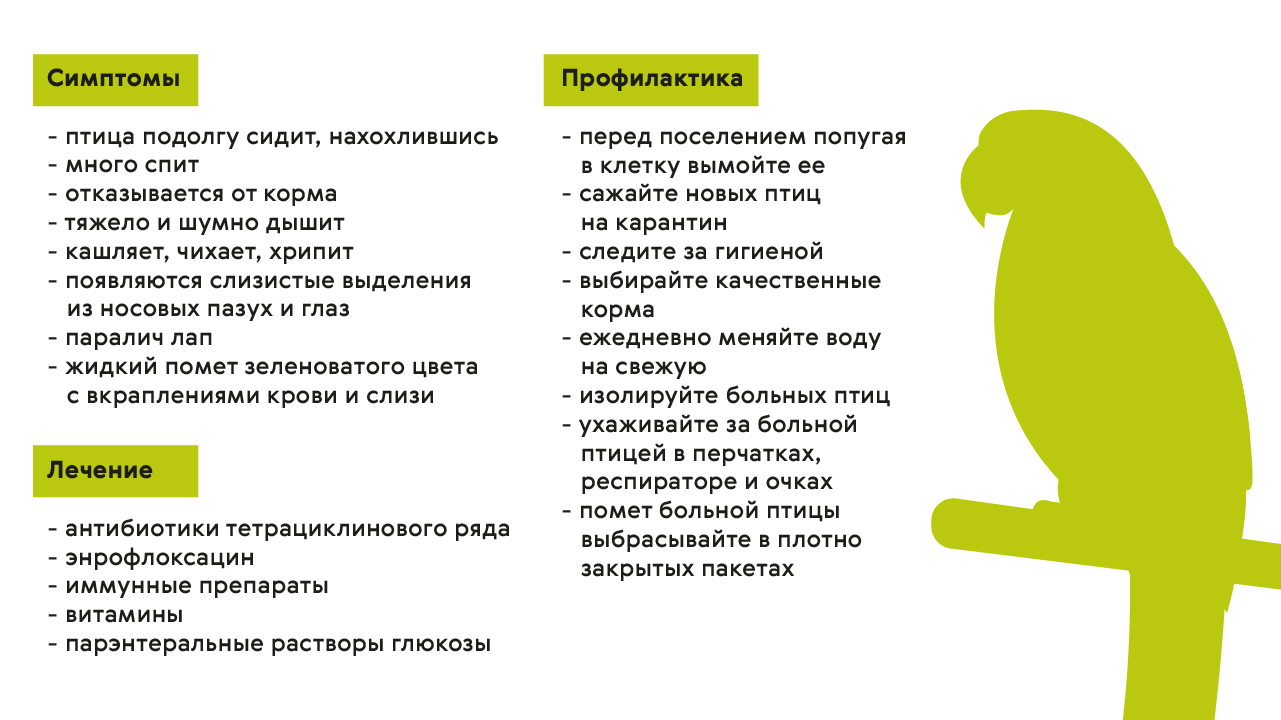
Рисунок 3. Лечение и профилактика орнитоза у попугаев. Источник: МедПортал
Заключение
Несмотря на то, что орнитоз встречается не так часто, как другие инфекционные заболевания дыхательной системы, о нем стоит помнить при любом контакте с незнакомыми птицами — как дикими и сельскохозяйственными, так и декоративными. У них могут отсутствовать какие-либо признаки заболевания, поэтому никогда нельзя забывать о мерах предосторожности.
Важным аспектом являются и симптомы орнитоза, которые часто напоминают обычную простуду. Поэтому при повышении температуры тела и других потенциальных признаках заболевания, которые возникают спустя 1-2 недели после контакта с птицами, стоит обратиться за консультацией к специалисту и пройти дополнительное обследование.

Необратимым явлением, во время которого свою жизненную активность прекращают клетки, ткани, органы, называют некроз. Его спровоцировать могут болезнетворные микробы, механические, термические, химические, инфекционно-токсические агенты, которые способствовали разрушению тканей. Кроме этого, некроз может возникнуть, как результат аллергии, нарушенного кровообращения. Учитывая состояние организма и неблагоприятные местные факторы, можно определить выраженную степень омертвления клеток.
Провоцирующим фактором возникновения некроза являются патогенные микроорганизмы, грибки, вирусы. При нарушенном кровообращении и наличии переохлаждения этого участка тела, произойдет усиление спазма сосудов и сильное нарушение циркуляции крови. При чрезмерном перегревании повышается обмен веществ, а если кровообращение нарушено, повышается риск развития некротического процесса.
Как проявляется некроз
Если говорить о первых симптомах некроза, они представлены в виде онемения, отсутствии чувствительности. В такой ситуации необходимо безотлагательно посетить опытного и квалифицированного врача медицинского центра. Кроме этого, кожные покровы становятся бледными. Это происходит потому, что нарушено кровообращение. С течением времени кожа приобретет синюшный оттенок, затем станет чёрной или тёмно-зелёной. При наличии некроза в нижней конечности, человек отмечает быстрое утомление во время ходьбы, ощущение холода, появляются судороги, а также хромота, в результате чего, произойдет образование незаживающих трофических язв, которые со временем будут некротизироваться.
Из-за того, что перестает нормально функционировать дыхательная и центральная нервная система, почки, печень, нарушается кровообращение, у человека ухудшается общее состояние всего организма. Кроме этого, снижается иммунная система, так как появляются сопутствующие заболевания крови, анемия, а также, нарушаются обменные процессы, организм истощается, наблюдается наличие гиповитаминоза и переутомления.
Разновидности
Учитывая происходящие изменения в ткани, существуют некоторые формы некроза. А именно:
Причиной возникновения коагуляционного или сухого некроза является сворачивание, уплотнение, высыхание тканевого белка, который затем становится творожистой массой. Это является результатом того, что перестала прибывать кровь и испарилась влага. Участки ткани становятся сухими, ломкими, а также, приобретают тёмно-коричневый или желтовато серый оттенок с четкими демаркационными линиями. На том месте, где произошло отторжение омертвевшей ткани, появятся язвы, произойдёт развитие гнойного процесса, формирование абсцесса. Локализацией сухого некроза является селезенка, почки, культя пуповины у новорожденного ребенка.
При колликвационном или влажном некрозе происходит набухание, размягчение и разжижение омертвевшей ткани, а также, образуется масса с серым оттенком, появляется гнилостный запах.
Существуют некоторые виды некроза
1. Если внезапно прекратилось кровоснабжение в ткани или органе, появляется инфаркт. Под термином ишемический некроз подразумевают омертвление какой-либо части жизненно важного органа (мозг, сердце, кишечник, лёгкие, почки, селезенка). Если инфаркт небольшой, наблюдается наличие аутолитического расплавления или рассасывания с последующим восстановлением тканей. Инфаркт может закончиться нарушенной жизнедеятельностью тканей, различными осложнениями, и даже смертью.
2. Если произошло омертвение участка костной ткани, локализацией которого является секвестральная полость, это называется секвестром. В такой ситуации произойдет отделение этого участка от здоровых тканей. Причиной этому служит гнойный процесс.
3. Омертвение кожи, слизистой поверхности, мышечной ткани, называют гангреной. Причиной развития гангрены является некроз ткани.
4. Наличие пролежней наблюдается у того человека, который полностью обездвижен. Объясняется это длительным сдавливанием ткани и повреждением кожи. В результате этого, образуются глубокие гнойные язвы.
Стадии заболевания
Выделяют некоторые стадии развития данной болезни. Первая стадия характеризуется незначительным изменением костных тканей, когда у тазобедренного сустава сохранена функциональность, а болезненные ощущения имеют периодический характер. На второй стадии начинают образовываться трещины на поверхности сустава, нарушается его подвижность, человек испытывает постоянную боль. Третью стадию называют вторичным артрозом, когда в процесс происходит вовлечение вертлужной впадины. Наблюдается значительное снижение подвижности сустава. Такая стадия проявляется постоянными и сильными болезненными ощущениями. На четвёртой стадии начинает разрушаться кость, атрофируются мышцы, боль не устраняют лекарственные препараты.
Что такое асептический некроз головки бедра
Головку бедренной кости относят к проблемной зоне, где повышен риск возникновения закупорки артерий, накопительных повреждений, причиной которых становятся перегрузки и бытовые травмы. Наличие различных патологических процессов могут спровоцировать асептический некроз бедра.
К основным причинам можно отнести длительный прием гормональных препаратов, антибактериальных средств. А также, если человек злоупотребляет алкоголем, часто находится в стрессовом состоянии. Провоцирующим фактором может быть наличие врожденного вывиха бедра, остеопении, остеопороза, системной красной волчанки, болезни Бехтерева, ревматоидного артрита.
Основное количество случаев отличается неутешительным ортопедическим прогнозом, наличием тяжёлого деформирующего артроза. В такой ситуации пациенту назначается проведение эндопротезирования, артродеза суставов или корригирующей остеотомии. Если своевременно провести магнитно-резонансную томографию, можно выявить болезнь на ранней стадии, которую можно вылечить с помощью консервативных методов.
Что такое некроз тазобедренных и коленных суставов
В тазобедренный сустав входят вертлужная впадина, головка бедренной кости. Тазобедренный сустав является самым крупным шарообразным составом в человеческом организме. Он кровоснабжается единственной артерией, проходящие через шейку кости бедра.
Если нарушена циркуляция крови, произойдет нарушение кровоснабжения данного участка, а также, не будет поступать кислород и питательные вещества, костная ткань потеряет свои свойства. Восстановительный процесс станет невозможным, появится остеоартроз, который сопровождается сильной болезненностью.
По истечении некоторого времени развивается некроз тазобедренного сустава. В такой ситуации пациенту необходимо заменить поврежденный сустав. Для этого используется искусственный аналог. Процедура называется эндопротезированием, когда полностью восстанавливается двигательная активность.
Разрушающие процессы в суставе колена появляются в результате травмы и потери кровоснабжения. Сочленения теряют свои функции, человек может стать инвалидом. При асептическом некрозе сустава колена человек испытывает сильные болезненные ощущения, наблюдает, что уменьшилась двигательная способность колена. С помощью магнитно-резонансной томографии и сканирования костей можно выявить начальную стадию изменений, в результате чего предотвращается дальнейшая потеря костной массы.
Используя нестероидные противовоспалительные препараты можно избавиться от болезненных ощущений и снять воспаление. Если человеку показано хирургическое вмешательство, проведут пересадку кости.
Что такое некроз таранной, плечевой кости
При таком заболевании появляются болезненные ощущения в плечевом суставе, ограничивается его движения, в результате чего, повышается риск возникновения атрофии. К редкому явлению относят измененную структуру плечевой кости. При прогрессировании заболеванием пациенту назначается проведения хирургического вмешательства, которое называют эндопротезированием. В данной ситуации это единственный способ, с помощью которого можно восстановить утраченные функции верхних конечностей.
Спонтанно возникает и стремительно прогрессирует некроз таранной кости. При дегенеративных изменениях в голеностопном суставе развивается деформирующий артроз. Благодаря современным диагностическим методам, которые используются в медицинском центре, можно определить раннюю стадию изменений голеностопного сустава. В такой ситуации применяется мозаичная остеохондропластика, в результате чего, восстанавливается анатомия сустава.
Диагностические мероприятия
При подозрении на наличие некроза, пациента могут отправить на рентгенологическое исследование. Однако следует учесть, что с помощью данного метода не выявляется патология на начальном этапе развития. Рентгеновский снимок способен выявить патологию, если она перешла на вторую или третью стадию. Во время исследования данного заболевания сдача анализа крови тоже не принесет эффективного результата. Благодаря современным аппаратам, которые используются для проведения магнитно-резонансной и компьютерной томографии, можно своевременно и с максимальной точностью выявить наличие изменений в структуре тканей.
Чем оканчивается некроз
Благоприятный исход патологии будет при ферментативном расплавлении тканей, прорастании соединительных тканей в оставшуюся омертвевшую ткань с последующим образованием рубца. Участок некроза может обрасти соединительными тканями, в результате чего, происходит образование капсулы. Кроме этого, в омертвевшем участке способна образовываться кость. Это явление называют оссификацией.
Неблагоприятный исход патологического состояния характеризуется гнойным расплавлением, вследствие этого повышается риск возникновения кровотечения, распространения очага. Так будет происходить развитие сепсиса.
При ишемическом инсульте, инфаркте миокарда, некрозе почки или поджелудочной железы, то есть когда поражаются жизненно важные органы, высока вероятность смертельного исхода.
Орнитоз – это инфекция, вызванная внутриклеточными бактериями Chlamydia psittaci. Термин «орнитоз» происходит от греческого слова «попугай» и впервые был использован в 1892 году. Бактерия поражает организмы обычных попугаев, длиннохвостых попугаев, канареек и других видов птиц (например, индеек, голубей, уток). Другой термин для этой инфекции – пситтакоз. Второе название заболевания происходит от названия бактерии.
Самая крупная эпидемия орнитоза произошла в 1930 году, во время этой эпидемии пострадало около 800 человек. В то время в США и Европе было закрыто несколько лабораторий по причине эпидемии.
Попугайская болезнь, или попугайская лихорадка, встречается довольно редко. По данным Центров по контролю и профилактике заболеваний, с 1996 года в США было зарегистрировано менее 50 подтвержденных случаев орнитоза ежегодно, однако не исключена вероятность появления незарегистрированных случаев орнитоза.
Название объясняет основной источник заболевания, однако не только попугаи являются переносчиками инфекции. Другие домашние птицы также могут распространять заболевание.
Некоторые штаммы C. psittaci поражают овец, коз и коров, и могут спровоцировать развитие у животных хронических инфекций или выкидышей.
Как передается орнитоз?
В большинстве случаев заражаются попугайской лихорадкой при контакте с птицами. Кроме попугаев, носителями инфекции являются также голуби, индейки, куры, кореллы и утки.
Орнитоз является профессиональным заболеванием сотрудников зоопарков, зоомагазинов, птицеводов и фермеров. Заболевание редко передается от человека к человеку, однако передача всё же возможна. Эти случаи заболевания могут быть более серьезными по степени воздействия на организм человека, чем приобретенные напрямую от животных.
Заражение орнитозом происходит несколькими способами. Наиболее часто бактерии попадают в организм при вдыхании мелких частиц кала или мочи птиц. Заразиться можно и при поцелуе птицы, а также при укусе (например, если клюнет петух). Передача орнитоза от человека к человеку происходит таким же образом – если больной чихает или кашляет, в воздух попадает небольшое количество слюны. Вдыхая зараженную слюну, здоровый человек заражается.
Дикие птицы, например соколы или орлы, заражаются орнитозом через вдыхание частиц фекалий больных птиц или их носовых выделений. Еще один существенный фактор риска заражения орнитозом для человека – это стрижка газонов без защитной маски. Частицы испражнений больных птиц могут сохраняться в траве долгое время, как и непосредственно бактерии C. Psittaci.
Среди больных орнитозом нередки случаи гиподиагностики, поскольку при течении заболевания в легкой форме больные редко обращаются к врачу за помощью или не понимают, чем именно больны.
Для диагностики попугайской лихорадки назначают несколько видов анализов. Прежде всего, это анализ мокроты и крови на наличие бактерий Chlamydia psittaci.
Иногда требуется рентген грудной клетки или компьютерная томография. Эти виды диагностики помогают установить наличие пневмонии, которая может являться следствием орнитоза. Тест на антитела помогает выявить наличие антител к попугайской лихорадке. При наличии антигенов в крови, тест поможет определить, что человек болен.
В некоторых случаях у больных появляется сыпь, развивается желтуха и появляются сильные головные боли.
Орнитоз может протекать как в легкой форме, так и в форме тяжелой пневмонии, требующей осуществления вентиляции легких. Иногда у больных развивается легочная эмболия или инфаркт легкого.
Среди сопутствующих орнитозу осложнений можно выделить такие:
- спленомегалия;
- эндокардит, миокардит;
- судороги, энцефалит, синдром Гийена-Барре;
- высыпания на лице, схожие с теми, которые появляются на теле при брюшном тифе;
- анемия;
- ДВС-синдром (диссеминированное внутрисосудистое свёртывание);
- гломерулонефрит, тубулоинтерстициальный нефрит;
- артрит, сепсис, септический шок;
- некроз скелетных мышц (крайне редко).
Симптомы орнитоза у человека
- лихорадка и озноб;
- тошнота и рвота;
- мышечные и суставные боли;
- понос, слабость, усталость;
- кашель, как правило, сухой;
- кровотечение из носа;
- легкая степень фарингита.
Другие возможные симптомы, которые не имеют отношения к гриппу:
- боль в груди;
- одышка, непереносимость света.
В редких случаях орнитоз может вызвать воспаление различных внутренних органов, например, мозга, печени или сердца. Также может наблюдаться торможение функции легких и пневмония.
Лечение орнитоза
Орнитоз лечится антибиотиками. Наиболее эффективными препаратами для лечения считаются тетрациклин и доксициклин. Однако по рекомендации врача можно использовать другие типы антибиотиков. При надлежащем лечении больной полностью восстанавливается и выздоравливает.
Как определить наличие орнитоза у птиц?
Птицы, являющиеся носителями бактерий Chlamydia psittaci, не всегда проявляют признаки орнитоза. Они могут являться носителями бактерий в течение многих месяцев, прежде чем проявятся какие-либо внешние признаки заболевания. Если птица не выглядит больной, это не означает, что она здорова.
Инфицированные птицы дрожат и испытывают трудности с дыханием.
Другие симптомы орнитоза у птиц:
- выделения из глаз или клюва;
- понос, бесцветный помет с оттенками зеленого;
- потеря в весе;
- вялость и сонливость.
Больные птицы могут начать есть меньше или даже полностью отказаться от еды.
Профилактика орнитоза у птиц и человека
Если в доме содержится птица, необходимо принять некоторые меры по профилактике орнитоза у питомца и владельцев. Клетки птиц необходимо чистить от помета каждый день, вода и пища должны быть свежими и хорошего качества. Птицам должно хватать места в клетках. Несколько птиц могут находиться в одной клетке, однако если клетка переполнена, часть птиц лучше отделить и поместить в другую клетку. Важно вовремя отделять птиц с подозрительными симптомами от здоровых птиц. При покупке экзотического попугая необходимо провести ветеринарный осмотр, а затем изолировать птицу от других на месяц. Если попугай будет чувствовать себя хорошо и не проявит никаких признаков заболевания, можно поместить его в клетку к другим птицам.
Больные орнитозом птицы сразу отделяются от группы других на производствах. Здоровые птицы помещаются на карантин до выяснения их состояния.
Сотрудники птицефабрики должны соблюдать правила обращения с птицами. Работать с животными необходимо в специальной одежде, перчатках и при необходимости – в защитной маске. После завершения работы необходимо принимать душ, мыть волосы и руки. К лицу во время работы с птицами лучше не прикасаться, так увеличивается риск передачи инфекции.
Рабочая одежда должна быть отдельной, её необходимо регулярно стирать при температуре не менее 90 градусов или сдавать в химчистку.
При любых подозрениях на орнитоз необходимо обращаться к врачу.
Соблюдение правил гигиены при работе с птицей – гарантия безопасности и здоровья.
По материалам:
Klaus-Dieter Lessnau, MD, FCCP, Farhad Arjomand, MD, Dora E Izaguirre, MD,
U.S. Department of Health and Human Services, National Institutes of Health;
David C. Dugdale, III, MD, Professor of Medicine,
Division of General Medicine, Department of Medicine,
University of Washington School of Medicine.
Denis Hadjiliadis, MD, Assistant Professor of Medicine,
Division of Pulmonary, Allergy and Critical Care,
University of Pennsylvania, Philadelphia, PA. Also reviewed by
David Zieve, MD, MHA, Medical Director, A.D.A.M.
Health Solutions, Ebix, Inc; Brenda B. Spriggs, MD,
MPH, FACP; Gretchen Holm.
Почему хлеб нельзя есть раньше, чем через 8 часов после его приготовления?

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Некроз - омертвение, отмирание части ткани или органа живого организма, сопровождающееся необратимым прекращением их жизнедеятельности.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Что вызывает некроз?
Некроз вызывается причинами, которые условно разделяют на эндогенные и экзогенные. Экзогенными факторами являются: механическая травма, воздействие крайних температур, электрического тока, ионизирующего излучения, кислот, щелочей, солей тяжелых металлов, некоторых микроорганизмов, например некробактерии, сибирской язвы, гнилостной микрофлоры.
Эндогенные факторы многообразны, их подразделяют на: сосудистые, нейрогуморальные, аллергические и метаболического характера.
Некроз имеет 3 стадии развития: преднекроз (состояние органа или ткани до появления необратимых изменений); гибель (необратимое прекращение жизнедеятельности); деструктивные изменения (распад, удаление, отграничение остатков).
Клинико-анатомические формы: коагуляционный (сухой) некроз, колликвационный некроз (влажный, гангрена, инфаркт).
Механические и термические травмы вызывают большей частью развитие местных процессов и локальных некрозов, не вызывая общей реакции организма. Хотя распространенность их может быть от мелких участков до довольно обширных, например, при ожогах; так же как и глубина поражения тканей.
Сухой некроз характеризуется быстрой коагуляцией тканей с образованием плотного струпа коричневого или черного цвета; вокруг него быстро спадают отек и гиперемия и формируется четкая демаркационная линия, отделяющая некроз от здоровых тканей. В последующем происходит его медленное отторжение с замещением рубцовой тканью или формируется язва. К сухому некрозу может присоединяться инфекция, в таком случае он переходит во влажный.
Влажный некроз развиваются при наличии инфекции или когда они формируются во влажной среде, например, в ранах, ожогах. Этот некроз характеризуется образованием рыхлого интимно спаянного с тканями струпа белого или грязно-сёрого цвета; демаркационная линия выражена слабо; ткани вокруг струпа отечны и гиперемированы; имеется общая реакция организма.
В случаях, когда некроз поражает всю конечность или ее часть (например, стопа при отморожении), а также орган или его часть, патология определяется термином «гангрена», например: гангрена стопы, конечности, легкого, кишки, гангренозный холецистит, гангренозный аппендицит и др. В основе гангрены лежат сосудистые нарушения, прежде всего артериальные. При быстром нарушении кровообращения некроз протекает практически молниеносно. Это бывает при тромбозах артерий (редко вен, например, тромбоз сосудов брыжейки), при воздействии микрофлоры, например, анаэробной. В случае медленного развития нарушения кровообращения: облитерирующий. атеросклероз, эндартериит, болезнь Рейно, сахарный диабет и др., преднекротическая фаза длительная, сопровождается вначале атрофией тканей, а затем развитием гангрены при декомпенсации кровотока. Одной из форм гангрены кожи и подкожной клетчатки являются пролежни, возникающие из-за длительного сдавления тканей при вынужденном положении и нарушении в них микроциркуляции. Особенно часто образование пролежней, причем обширных, происходит при поражении спинного мозга (закон Бастиана), в остальных случаях некроз локальный, может быть и множественным, в местах наибольшего сдавления кожи. Гангрены по клиническому течению делятся на сухие и влажные.
Сухие гангрены, как правило, поверхностные или захватывают небольшие дистальные участки сегмента конечности, например, один или несколько пальцев. Имеют коричневый или черный цвет, демаркационная линия хорошо выражена, окружающие ткани, хотя и атрофичные, но не имеют признаков воспаления. Общей реакции организма на процесс нет, только проявления основного и сопутствующих заболеваний.
Влажные гангрены конечностей и внутренних органов сопровождаются быстрым распространением отека и гиперемии, вовлечением в процесс лимфатической системы, быстрой деструкцией тканей, нарастающей общей интоксикацией организма. Сухой некроз может сохраняться, но вокруг него развивается отек и гиперемия тканей.
Читайте также:



