Атерома у собаки как лечить
Опубликовано: 25.04.2024
Шкурка домашних питомцев покрыта шерстью… А потому лишь немногие заводчики время от времени вспоминают, что под ней есть кожа. Она у собак (как ни странно) весьма чувствительная и дерматологические патологии в ветеринарной практике встречаются постоянно. Стандартный пример — атеромы у собак.
Что такое атеромы у собак, причины развития патологии
Так называется киста, возникшая в результате закупорки протоков кожных сальных желез. Сама железа при этом продолжает работать, секретируя жироподобный секрет. Так как проток забит, эта жидкость скапливается в полости железы, что приводит к ее сильному раздуванию. Именно по этой схеме образуется кистозное тело.

В норме секрет сальных желез вырабатывается постоянно, но понемногу. Его главное назначение – смазка поверхности кожи и увлажнение волосяного покрова. Это защищает кожу и шерсть собаки от негативных воздействий окружающей среды.
Отметим, что проток каждой сальной железы открывается в волосяных фолликулах (а не на поверхности кожи). Таким образом, в большинстве случаев образование кист так или иначе связано с закупоркой волосяных фолликулов.
Такое бывает при:
- Неправильном росте волоса. К примеру, он может сильно завиваться, наглухо перекрывая весь просвет фолликула.
- Плохой гигиены кожи и шерсти (особенно у собак длинношерстных пород).
- Инфекционных заболеваниях кожного покрова.
Первые симптомы патологии
Для атеромы характерно развитие следующих признаков:
- На коже появляется припухлость. Сперва она небольшая, но, по мере накопления в ней жироподобного секрета, киста может серьезно увеличиваться в размерах (вплоть до куриного яйца и крупнее, кстати).
- Припухлость имеет тестообразную, мягкую консистенцию.
- Самое важное – киста не болезненная при прощупывании, собака во время пальпации не проявляет никаких признаков беспокойства или нервозности!
- Нет никаких выраженных признаков «ножек», на поверхности атеромы обычно растет шерсть.
- Поверхность кисты гладкая, нет признаков бугристости, нет шишек и странных наростов.
Совет! Все эти признаки необходимо тщательно проверять даже не ради диагностики атеромы, а для дифференцирования ее от злокачественных новообразований.
Потенциальные осложнения и риски
Многие заводчики не советуют ничего делать с атеромой… Якобы в случаях, когда киста мелкая, псу вообще ничего не грозит. Отчасти это действительно так, но питомцу может и не повезти:
- Наиболее распространенное осложнение атером – их инфицирование патогенной и условно патогенной микрофлорой. Если киста расположена на голове и рядом есть крупные кровеносные или лимфатические сосуды, это может закончиться сепсисом.
- Пусть вероятность этого крайне мала, но все же есть определенный риск развития в этом месте онкологии.
Словом, иногда мелкие атеромы и в самом деле без всяких последствий оставляют, но в других случаях эти шишки нужно убирать.
Методики лечения атером
На самом деле, термин «методики» здесь неуместен, так как способ лечения, по факту, один – хирургическое удаление кисты. Общего наркоза (как правило) не требуется, операция проводится под местной анестезией.

Делается это следующим образом:
- Если шишка маленькая, то ее содержимое отсасывается, а после – иссекается оболочка кисты, операционная область ушивается (но чаще всего этого делать не требуется).
- В некоторых случаях мелкие припухлости попросту вырезают, прихватывая края постоперационной раны одним или двумя стежками шовного материала.
- Лазерное лечение. Шишка вскрывается, а ее содержимое полностью выжигается лазером. Впрочем, такой вариант хорош только для мелких новообразований, в противном же случае «жижу» лучше предварительно удалить.
- Радиоволновое удаление атером. При этом кисту попросту «спекают» под пучком жесткого излучения, после чего она постепенно рассасывается.
Новообразования у собак не редкость. 18 % из их числа по статистике приходится на доброкачественные патологии сальных желез. Атерома — это киста, которая образовывается в волосяном фолликуле в результате закупорки выводного протока сальной железы.
Атерома не имеет отношение к опухолевым процессам. Однако есть сведения, что ткани могут перерождаться в злокачественные новообразования.
Причины атеромы
Точная причина образования кисты не установлена. Предполагается, что способствовать образованию кистозного тела могут:
- микроорганизмы, проникающие из вне;
- неправильный рост волоса.

Генетического предрасположения к атеромам у тех или иных пород собак нет. А вот наиболее часто проявляется патология у животных от 4-х до 8 лет.
Некоторые специалисты говорят о травматическом происхождении. Это связано с местом локализации, поскольку чаще поражаются наружные, открытые участки тела собаки.
Симптомы заболевания
Тело собаки полностью покрыто шерстью. Однако атерома может локализоваться как на густо покрытых участках, так и на тех, где волоса совсем не много. Чаще атерому можно обнаружить на голове, конечностях, шее животного.
Первоначально, обнаружив маленькую горошину, владелец собаки не обращает на неё внимание. Принято считать, что если атерома мелкая и не доставляет животному беспокойства, то нет смысла акцентироваться на патологии. Однако, размещаясь в «неподходящих» местах, животное может расчухивать лапами, что приведёт к преждевременному вскрытию.
При пальпации уплотнения определяются:
- чёткие контуры;
- подвижность;
- безболезненность.
В таком состоянии процесс может находиться годами, с незначительным увеличением. Размер варьирует от горошины до грецкого ореха.
При определённых обстоятельствах атерома начинает увеличиваться «созревать». В этом случае может проявляться:
- болезненность;
- покраснение кожи;
- отёк;
- увеличение местной температуры;
- флюктуация.
Созревая годами, атерома может произвести самопрорыв. Однако вытекание «творожистой» гнойной массы не означает выздоровление. Процесс без оказания помощи перерастает в долго незаживающую язву.
Диагностика и лечение
Чтобы установить диагноз следует провести пункцию содержимого и цитологическую экспертизу.
Прорыв атеромы с последующим лечением как абсцесса зачастую не заканчивается выздоровлением. Основой атеромы является капсула. Она продуцирует жироподобную субстанцию, и простое опорожнение не приводит к выздоровлению. Необходимо хирургическое вмешательство.

Оперативное вмешательство можно провести несколькими путями:
- Вылущивание. Проводя разрез кожи, его следует делать очень осторожно, не повредив капсулу. Кожу сдвигают, препарируют и выдавливают капсулу вместе с содержимым. На рану накладывают швы. Такая операция, проведённая в начальных стадиях патологии, даёт хорошие результаты без рецидивов;
- Поскольку владелец обращается к доктору уже с огромными «наростынями», в этом случае поступают иначе. Кожу на капсуле подсекают с двух сторон от атеромы и браншами ножниц, введёнными под опухолевидное разрастание, вылущивают его. Поскольку углубление достаточно большое, то налаживают многоэтажные швы. После снятия лигатуры процесс заживления идёт быстро.
Этот способ нельзя назвать косметическим. На месте вмешательства остаются внушительные рубцы; - Специализированные клиники, на ранних стадиях могут произвести лазерное удаление. Операция проводится быстро и безболезненно под местной анестезией. При этом вскрытие и «чистку» полости атеромы проводят лазером.
Восстановительный период равен 5-6 дням.
Без хирургического вмешательства помочь животному нет возможности. Если произошло самовскрытие, то применение мазей на основе антибиотиков даст временный эффект. Однако «затянувшаяся» раневая поверхность не будет означать выздоровление. Через некоторое время содержимое капсулы будет разрастаться.
Предупредить и профилактировать патологию нет возможности. Однако своевременно обращение к специалисту поможет сделать операцию с наименьшими косметическими изъянами и последствиями для здоровья собаки.
Возникновение атеромы, является очень частым патологическим процессом. Он не имеет возрастных ограничений и половой принадлежности – им одинаково страдают как дети, так и взрослые обоих полов.
Атерома – это видоизменение в сальной железе, происходящее в ходе закупорки ее собственного протока. Скапливающийся железистый секрет образует подкожное капсуловидное образование, отделенное от здоровых тканей грубой соединительной оболочкой.
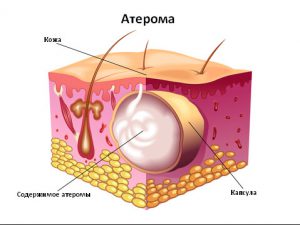
Рис. 1. Атерома — это киста сальной железы.
Характерные отличия атеромы.
Атерома имеет ряд характерных черт, по которым ее достаточно просто отличить от других кожных образований:
- атерома всегда четкой округлой формы;
- при пальпации атерома всегда двигается неразрывно вместе с толщей кожи, сместить ее отдельно не представляется возможным;
- атерома податливая, мягкая на ощупь;
- в отсутствии воспаления в атероме – прикосновение не приносит дискомфорта и боли.

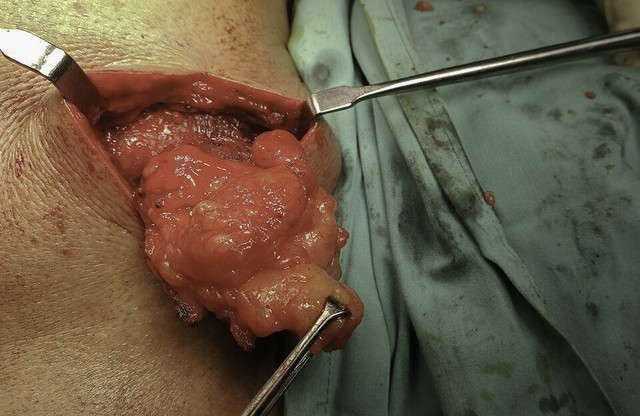
Рис. 2. Атерома во время удаления.
Основная локализация процесса.
Обязательным условием, для образования атером является наличие сальной железы. Поэтому атерома никогда не может появиться на кистях рук и стопах. Частыми местами локализации атером являются: область под коленями и подмышки, копчик, половые органы и ткани вокруг них, лопаточная область, голова.
Появление атеромы, отчего это происходит?
Среди причин возникновения атером выделяют несколько основных:
- недостаточный уход за кожей – при длительном скоплении в толще кожи частиц грязи вперемежку с потом, возможна закупорка железистого протока, что приводит к образованию атеромы;
- систематическое травмирование кожного покрова – вызывает отслоение клеток кожи, которые препятствуют оттоку железистого секрета;
- гормональный сбой – в особенности это касается половых гормонов;
- избыточное потоотделение;
- плохая экологическая обстановка.
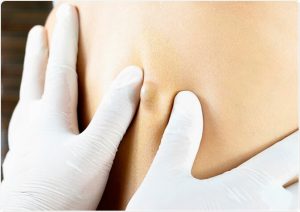
Рис. 3. Выдавливать атерому не рекомендуют.
Симптоматика атером.
Так как само по себе заболевание не имеет воспалительного характера, то общих проявлений оно тоже не имеет. Ненагноившаяся атерома, местно проявляется лишь визуально – кожным бугорком, при этом цвет и кожный рисунок остается неизменным.
Рис. 4. Атерома возникает из-за закупорки протока сальной железы в коже.
Нагноение атеромы, из-за чего возникает воспаление?
Единственная причина нагноения атеромы – попадание в капсулу атеромы микроорганизмов. Проникают они туда, чаще всего при самостоятельных попытках избавления от атеромы или при травмах. Атеромы в области лица, часто принимаются за небольшие прыщи и при попытке их выдавить, внутрь проникает болезнетворные бактерии.
Проявляется воспалительный процесс в атероме болезненностью в области локализации процесса, изменением цвета кожных покровов и размеров образования.
Очень часто нагноившаяся атерома может самостоятельно разорваться, в таких случаях необходимо наложить повязку на поврежденный участок и немедленно обратиться за врачебной помощью.
Лечение атеромы.
Несмотря на то, как протекает процесс остро (с воспалением) или вяло (без нагноения) атерома лечится путем хирургического вмешательства.
Если в атероме нет воспалительных проявлений время операции может быть согласовано отдельно с врачом. Если же имеется нагноение, операция происходит ургентно — срочно.
При обнаружении атеромы не стоит затягивать с обращением к специалисту, так как данная патология имеет огромные тенденции к росту.
Самолечение атером исключено и может быть опасно для вашего здоровья.
Доброкачественные новообразования, развивающиеся в жировой ткани, прежде всего, кожи, но бывают липомы молочной железы, головного и спинного мозга. Опухоли растут медленно и редко малигнизируются.
Липомы возникают у многих людей, по статистике они есть у каждого сотого человека. Мужчины и женщины одинаково подвержены заболеванию.
Что такое липома?
Липома – это мягкое на ощупь, округлое, заполненное жиром образование, которое чаще всего вырастает под кожей. В быту липомы нередко называют жировиками. В подавляющем большинстве случаев липомы безобидны, их относят к доброкачественным опухолям. На коже липом не бывает, они формируются в жировой ткани кожи или в подкожной клетчатке. Таким образом, липома может возникнуть на любой части тела, где есть жировая ткань. Обычно у человека возникает 1-2 образования. Очень редко встречаются липомы множественные, это состояние называют множественным семейным липоматозом, он чаще возникает у мужчин.
Как липома выглядит?
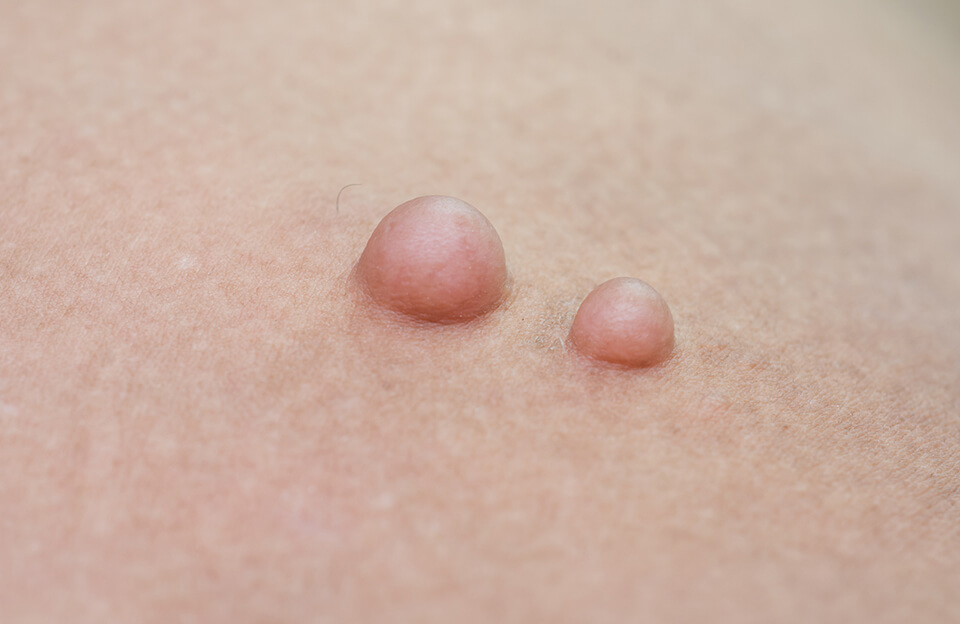
Медленно растущие мягкие образования под кожей — жировики — обычно являются липомами.
Выглядит липома как “шарик” или “комок” под кожей. Величина образования варьирует, оно может быть размером от горошины и до нескольких сантиметров в поперечнике. Липома при пальпации (ощупывании) мягкая, по плотности напоминает резину, не спаяна с нижележащими тканями.
Причины возникновения липомы
Обычно липомы возникают в среднем возрасте – между 40 и 60 годами, у детей это патология встречается редко.
Точные причины появления липом неизвестны. Но они чаще возникают
- у пациентов с редким наследственным заболеванием – синдромом Коудена
- при синдроме Гарднера
- при болезни Маделунга.
Нередко липомы находят у членов одной семьи, т.е. генетическая предрасположенность к ним передается по наследству. Ожирение не приводит к повышенному риску образования липом.
Классификация
По анатомическому признаку липомы подразделяют на:
- липомы головы, лица и шеи, которые, соответственно, располагаются на голове, на лице, на шее
- липомы туловища – на спине, животе
- липомы конечностей – на ногах и руках
- липомы грудной клетки – образованием затронуты легкие
- липомы внутри брюшных органов – новообразования могут затрагивать почки
- липомы семенного канатика
- липомы других локализаций.
Классификация липомы по МКБ-10
По международной классификации болезней липомы относят к разделу D17, т.е. к доброкачественным образованиям жировой ткани.
Механизм образования
Иногда триггером, запускающим образование липомы, считают повреждение кожи. Липома представляет собой новообразование из жировых клеток. Ее рост начинается из одной клетки, которая растет и делится быстрее, чем окружающие ее ткани. Под микроскопом липома представляет собой скопление узелков из зрелых жировых клеток (адипоцитов), разделенных фибромускулярными перегородками. Доброкачественность образования устанавливают при отсутствии атипии ядер или самих клеток.
Симптомы и признаки липом
Липомы растут очень медленно и обычно не вызывают никаких симптомов, кроме уплотнения в виде “шишки” или “шарика” под кожей. Внутренние липомы также обычно ничем себя не проявляют, т.е. бессимптомны.
Липома молочной железы
Липома в молочной железе обычно возникает у женщин после наступления менопаузы. Как правило, это образование размером до 1 см, весом до нескольких граммов. Липому молочной железы размером более 5 см и весом более 500 г называют гигантской.
Основные признаки липомы молочной железы:
- безболезненность
- мягкость на ощупь
- возможность смещения под кожей. Т.е. она не спаяна плотно с окружающими тканями и не изменяет внешний вид кожи над ней.
Так как липомы часто располагаются в толще железы и не имеют никаких симптомов, то их нередко обнаруживают случайно, во время плановой маммографии или УЗИ.
Липома молочной железы не повышает риск рака молочной железы и очень редко трансформируется в злокачественную опухоль.
Липома головного и спинного мозга
Липомы головного мозга также выявляют случайно, когда у пациентов старшей возрастной группы проводят МРТ или КТ мозга по каким-то другим причинам, например, при нарушении когнитивных функций, эпилепсии. Липомы могут быть обнаружены в любом отделе мозга, тем не менее 50% – это перикалозальные липомы, в свою очередь 45% которых ассоциированы с агенезией мозолистого тела. 25% составляют липомы квадригименальной цистерны и 15% – липомы супраселлярной цистерны. Так как липомы мозга не имеют симптомов, хоть и часто сочетаются с какими-то пороками, например, агенезией мозолистого тела, то и лечения они не требуют. Хирургическое лечение сопряжено с большим риском осложнений и не имеет никаких преимуществ. Если возникают гидроцефалия или судорожный синдром, то лечение проводят по общим правилам.
Липома у детей
Липомы позвоночника составляют 35% всех новообразований спинного мозга, чаще встречаются у девочек.
Липома спинного мозга подразделяется на несколько клинических вариантов:
- липомиеломенингоцеле. Это врожденная патология, при которой жировые образования расположены вдоль позвоночника и проникают внутрь спинномозгового канала, соединяясь со спинным мозгом. Эта липома внешне выглядит как объемное образование внизу позвоночника. У ⅓ пациентов образование проявляет себя нарушениями мочеиспускания. Реже пациентов беспокоит искривление стоп, боль в спине. Лечение хирургическое.
- липома терминальной нити, при которой жировая ткань расположена в конечной нити спинного мозга. Иногда это состояние рассматривают как синдром натяжения концевой нити. Это редкое заболевание, которое эффективно лечат хирургической операцией, менее опасной, чем в предыдущем случае.
- липома спинного мозга (интрадуральная) встречается редко и составляет 4% от всех липом. Чаще ее выявляют в грудном отделе позвоночника у детей, патологии костей или кожи при ней не бывает. Если вырастает до больших размеров, то проявляет себя симптомами сдавления спинного мозга. Это одно из самых малоизученных новообразований.
Липома у взрослых
Кроме обычных подкожных липом, в зрелом возрасте могут быть:
- Эпидуральный липоматоз, который возникает при избыточном синтезе жира в эпидуральном пространстве, то есть между позвонками и твердой оболочкой спинного мозга. Это нередкое осложнение при синдроме Кушинга, тяжелом ожирении, приеме глюкокортикостероидов. Дебютирует патология синдромом “конского хвоста”, лечат его отменой стероидов или снижением веса.
- Ангиомиолипома, состоящая из аномально разросшихся сосудов и жировой ткани. Чаще всего ее обнаруживают в поясничном или грудном отделах позвоночника. Как правило, возникает в теле одного позвонка и может проявляться болью в спине, так как уменьшает высоту позвонка и приводит к сдавливанию нервных корешков. Образование обычно выявляют случайно у людей в возрасте 30-40 лет. При сильной компрессии, т.е. при сдавливании нервных структур, проводят лечение – пункционную вертебропластику (“цементирование” позвонка). Иногда ангиомиолипому обнаруживают в почке. При небольших размерах (до 1,0-1,5 см) лечения не требует, за образованием наблюдают, периодически выполняя ультразвуковое исследование.
Диагностика липом
Липому под кожей легко диагностируют при осмотре и прощупывании.
Липомы внутри организма выявляют с помощью:
- УЗИ
- МРТ
- рентгенографии.
В неясных случаях проводят биопсию, при которой небольшое количество ткани исследуют под микроскопом.
К какому врачу обратиться?
Так как липома может вырасти в любом месте организма, то её диагностируют и лечат врачи разных специальностей. Это зависит от места расположения образования. Липомами на коже занимаются хирург и дерматолог, липомами в области молочной железы – маммолог, липомами мозга или позвоночника – нейрохирург.
В чем отличие атеромы от липомы?
Липома представляет собой образование из жировой ткани, тогда как атерома – это скопление секрета сальной железы из-за закупорки ее протока. Соответственно, атерома не может возникнуть там, где нет сальных желез, т.е. в легких, мозге, брюшной полости, семенном канатике и т.д. Атерома чаще растет на волосистой части головы, имеет тенденцию к воспалению и нагноению, располагается более поверхностно. При воспалении атеромы она увеличивается в размерах, возникает покраснение, чего не бывает при липоме. Для того, чтобы выяснить, что имеется у пациента – атерома или липома – проводят УЗИ.
Методы лечения
Если липомы безболезненны и небольших размеров, то лечения не нужно. Липому молочной железы обычно наблюдают. Для этого маммографию проводят каждые 6 месяцев, и, если образование не растет, его не удаляют.
Надо ли удалять липому?
Вмешательство необходимо, если она:
- сдавливает нервные окончания
- вызывает дискомфорт
- изменяет свою консистенцию или размер
- рецидивирует после удаления
- растет.
Перед удалением внутрь липомы могут вводить кортикостероиды для того, чтобы уменьшить её размер.
Хирургическое удаление липомы
Используют следующие методы удаления:
- Хирургическим путем, когда измененную ткань иссекают скальпелем под местной анестезией. Затем проводят ушивание раны.
- Липосакцию. В липому вводят иглу и с помощью шприца удаляют содержимое.
- Удаление липомы лазером. Этот щадящий метод используют для удаления образований размером более 3 см. При вмешательстве практически нет риска травмирования здоровой ткани и минимальна вероятность кровотечения или инфицирования. После удаления лазером редко возникают шрамы или рубцы.
Лечение липомы народными средствами
Так как липому обычно не нужно лечить, то не стоит пытаться свести ее народными средствами. Прикладывание льда или прогревание бесполезны, так как эти процедуры не влияют на жировую ткань.
Профилактика
Обычно не имеет смысла, так как четкой причины возникновения патологии не выявлено. При эпидуральном липоматозе, причиной которого может быть ожирение, профилактикой считают поддержание нормального веса.
Наружный отит - это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП).

Филатова Евгения Владимировна
Обновлено 15.08.2019 14:09
Наружный отит - это воспаление наружного уха, к которому относятся ушная раковина и наружный слуховой проход (НСП). Как и большинство воспалительных заболеваний лор-органов, наружный отит может быть острым или хроническим.
Особенности строения наружного уха
Ушная раковина и слуховой проход покрыты кожей, переходящей на барабанную перепонку. В НСП два отдела: хрящевой и костный, на границе этих отделов определяется физиологическое сужение — перешеек, из-за чего трёхмерная модель наружного слухового прохода напоминает песочные часы. Под кожей ушной раковины и хрящевого отдела наружного слухового прохода расположен эластичный хрящ, за счет которого эта часть слухового прохода подвижна при жевании и артикуляции. В костном отделе под кожей - надкостница и кость. Кожа наружного слухового прохода отличается от любой другой тем, что в её толще находятся церуменозные железы, продуцирующие ушную серу (церумен). Функция церумена состоит в защите кожи от постоянной влажности и микроорганизмов, а наличие плёнки церумена является важным фактором нормального функционирования наружного уха. Размеры наружного слухового прохода могут заметно отличаться в зависимости от индивидуальных особенностей. Часто в области перешейка присутствуют остеофиты — костные выступы, уменьшающие просвет НСП, а иногда полностью его перекрывающие. Кпереди, кзади и книзу от ушной раковины в подкожной клетчатке расположены лимфатические узлы, которые могут воспаляться при наружном отите.
Острый наружный отит - это воспаление наружного уха, возникшее в срок до 1 мес.
Формы наружного отита:
- диффузный наружный отит;
- локальный наружный отит или фурункул НСП;
- острый буллезный (геморрагический) наружный отит;
- мирингит;
- дерматит ушной раковины;
- рожистое воспаление ушной раковины;
- злокачественный (некротический) наружный отит;
- хондроперихондрит ушной раковины.
Наиболее часто встречается острый диффузный наружный отит, при котором возникает бактериальное воспаление кожи всего слухового прохода, нередко с переходом на барабанную перепонку или кожу ушной раковины.
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Основное направление лечения - это антимикробная и противовоспалительная терапия. Назначаются местно или системно антибиотики, противовоспалительные препараты (нестероидные противовоспалительные препараты, кортикостероиды). При сильной боли хороший эффект от заушных блокад с кортикостероидами и местными анестетиками. Проводится щадящий туалет уха, промывание, для освобождения от отделяемого и эпидермальных масс. Дополнительно можно использовать методы физиолечения: тубус-кварц или лазеротерапию.
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Фурункул - это воспаление волосяного фолликула, переходящее на подкожную клетчатку. Во входе в НСП и вокруг него растут щетинистые волоски и воспаление развивается в их фолликулах.
Причины появления фурункула наружного слухового прохода
Чаще всего возбудителями являются стрептококки. Провоцирующие факторы и симптомы схожи с таковыми при диффузном отите.
Диагностика
При осмотре видно сужение НСП из-за инфильтрата в области одной из его стенок. Фурункул в своём развитии проходит три стадии:
- Стадия инфильтрации: при этой стадии образуется болезненный инфильтрат кожи НСП, появляется локальная гиперемия, утолщение кожи размером около 0.5-1.5 см.
- Стадия абсцедирования - появление гнойной полости и некротического стержня в области инфильтрата. При этой стадии также определяется наличие инфильтрата, в центре которого виден желто-зелёный гнойный стержень, обычно с волосом в центре, при надавливании на инфильтрат может определяться флюктуация (присутствие жидкости в нём).
- Стадия разрешения — это выделение гноя из полости с постепенным выздоровлением.
Лечение
Лечение отличается и зависит от стадии. В стадию инфильтрации назначается системная и местная антибактериальная и противовоспалительная терапия. В стадии абсцедирования стоит выполнять хирургическую обработку фурункула — вскрытие и дренирование, очищение полости от гноя, в течении нескольких дней выполняются перевязки. Также назначаются антибактериальные и противовоспалительные препараты. В стадию разрешения достаточно применения только местных антибактериальных препаратов и туалета уха.
Острый буллёзный или геморрагический наружный отит
Это форма воспаления, при которой на коже и на внешней поверхности барабанной перепонки появляются пузыри (буллы), содержащие кровянистую жидкость. Если такой пузырь вскрывается, то из уха вытекает кровянистое отделяемое.
Причины развития буллезного отита
Чаще всего буллезный отит возникает на фоне ОРВИ или гриппа, но также причиной может быть и бактериальная инфекция.
Лечение
Необходим туалет слухового прохода. Назначаются местно антибактериальные и противовоспалительные препараты, также системно стоит назначать препараты, укрепляющие сосудистую стенку и уменьшающие проницаемость сосудов. Вскрытие булл не рекомендуется.
Мирингит
Воспаление барабанной перепонки. Как самостоятельное заболевание не встречается, он возникает вместе с другими формами наружного отита.
Дерматит ушной раковины
Можно выделить в отдельную форму, так как нередко происходит воспаление кожи ушной раковины, без вовлечения НСП. Причины заболевания - бактериальная инфекция плюс фактор сенсибилизации организма к бактериальным токсинам. При данном виде воспаления возникает покраснение и утолщение кожного покрова, с образованием маленьких серозных пузырьков, похожих на таковые при экземе. Когда пузырьки вскрываются, то образуются желтые корочки на их месте. Диагноз ставится на основании осмотра, может потребоваться консультация дерматолога. Лечение также антибактериальное и противовоспалительное, могут назначаться антигистаминные препараты.
Рожистое воспаление ушной раковины
Острое рожистое воспаление относится к инфекционным заболеваниям и вызывается пиогенным стрептококком, позднее может присоединяться и другая флора. При таком воспалении есть симптомы поражения кожного покрова и общевоспалительный синдром – слабость, повышение температуры, озноб. Провоцирующие болезнь факторы: снижение иммунитета, ссадины и ожоги кожи, купание в загрязнённых водоёмах, контакт с носителем пиогенного стрептококка или заболевшим. В зависимости от глубины поражения кожного покрова выделяют три формы:
- Эритематозная, когда возникает боль, покраснение кожи (она имеет «лакированный» вид) слегка возвышается над уровнем здоровой кожи и имеет с ней чёткую границу.
- Буллёзная форма, более тяжелая, характеризуется таким же, как и при эритематозной форме, поражением кожи, но с образованием крупных пузырей над поверхностью кожи с прозрачным или мутным содержимым.
- Некротическая форма. При данной форме происходит глубокое поражение кожи, вплоть до сетчатого и сосочкового слоя, образуются глубокие язвы с гнойными налётами. За счёт присоединения различной микрофлоры протекает тяжелее, чем другие формы. Обычно пациентам с этой формой требуется хирургическая обработка участков некроза.
Рожистое воспаление
Серьезное заболевание, часто вызывающее осложнения, и лечение его должно происходить в условиях инфекционного стационара. При подозрении на рожу требуется консультация инфекциониста. Изолированное рожистое воспаление ушной раковины встречается редко и обычно сочетается с поражением кожи лица или шеи.
Лечение
Назначается массивная антибактериальная и противовоспалительная терапия, дезинтоксикационная терапия, антистрептококковый гамма-глобулин.
Злокачественный наружный отит (некротический наружный отит)
Эту форму наружного отита выделяют в отдельную, но фактически он является негативным течением обычного диффузного наружного отита. В процессе заболевания происходит распространение воспаления на структуры височной кости, может возникать поражение черепно-мозговых нервов и развитие внутричерепных осложнений. Название заболевания не связано с развитием злокачественной опухоли, просто таким образом отражается течение заболевания. К счастью, это заболевание встречается редко, болеют пациенты с тяжелыми нарушениями иммунитета, такими как СПИД, состояние после лучевой и химиотерапии, декомпенсированный сахарный диабет, пациенты, получающие иммуносупрессивную и цитостатическую терапию. Ведущим возбудителем признана синегнойная палочка, но любая инфекция полимикробна. В процессе воспаления происходит некроз кожи слухового прохода и переход воспаления на надкостницу и кость, с последующим её разрушением. Жалобы при данном заболевании на сильную боль, выделения из уха гнойно-воспалительного характера, с гнилостным запахом, быстро наступает снижение слуха. Позднее присоединяются симптомы поражения черепно-мозговых нервов: затруднение глотания, попёрхивание при приёме пищи, онемение лица, паралич лицевых мышц. При распространении процесса в среднее и внутреннее ухо может развиваться системное головокружение. При распространении воспаления в полость черепа развивается общемозговая и менингеальная симптоматика. При осмотре обращает на себя выраженное воспаление кожи НСП, кожа с очагами некроза, большое количество гнойно-некротического отделяемого, барабанная перепонка и структуры среднего уха часто неопределимы. Определяются симптомы поражения черепно-мозговых нервов-асимметрия лица, птоз нижнего века на стороне поражения, асимметрия мягкого нёба, нарушение подвижности надгортанника. В диагностике важен посев на бактериологическое исследование, компьютерная томография височных костей. Лечение проводится всегда в условиях стационара. Проводится массивная антибактериальная и дезинтоксикационная терапия. Назначаются инфузии человеческого гамма-глобулина, антисинегнойной сыворотки или гипериммунной человеческой плазмы. Также проводится хирургическое лечение — некротомия (удаление некротизированных участков кожи и кости), в последующем при выздоровлении проводится пластика дефекта собственными тканями.
Хондроперихондрит ушной раковины
Данное заболевание представляет собой воспаление надхрящницы и хряща ушной раковины, вызванное бактериальной флорой. К хондроперихондриту может приводить травма ушной раковины с повреждением кожного покрова, нагноение гематомы ушной раковины, глубокие ожоги ушной раковины, фурункул или нагноившаяся атерома уха, рожистое воспаление. Выделяют инфильтративную и гнойные формы. Через несколько дней после описанного травмирующего фактора развивается инфильтрация и гиперемия кожи ушной раковины, сопровождающиеся болевым синдромом, с повышением температуры или без такового. Важным диагностическим критерием является то, что мочка уха остается непораженной, так как в толще её нет хряща. Лечение: антибактериальная и противовоспалительная терапия. При наличие гнойных полостей — вскрытие с удалением гноя и щадящая некротомия разрушенного хряща. Заболевание плохо поддаётся лечению и может протекать неделями или месяцами. Часто следствием хондроперихондрита является рубцовая деформация ушной раковины, иногда может быть полное разрушение хряща.
Заключение
Острый наружный отит является частой проблемой и у взрослых, и у детей. Иногда он является косвенным следствием других заболеваний (сахарного диабета, иммунодефицита, атопии) и требует комплексного подхода к диагностике и лечению.
Читайте также:

