Как понять что щенок умирает новорожденный
Опубликовано: 15.05.2024
Новорожденные щенки рождаются с незрелой иммунной системой, которую нужно строить, начиная с молока матери. Через незрелые органы и системы тела щенки подвержены разнообразным заболеваниям, включая инфекции и факторы окружающей среды, питания и метаболизма. Кроме того, молодые животные еще не имеют сильной регуляции температуры тела, и температура их тела может сильно колебаться в ответ на изменение температуры окружающей среды и влажности.
Контроль глюкозы также может быть плохим, а уровень глюкозы в крови может опускаться ниже нормы в случаях нарушения питания, что приводит к состоянию гипогликемии. Смертность новорожденных, или синдром угасания, предусматривает гибель щенков от рождения до двухнедельного возраста. Этот синдром чаще встречается в племенных щенков. Узнайте, что делать, если щенок умирает?
Симптомы и типы
- слабость;
- низкий вес при рождении;
- потеря веса;
- неспособность набрать вес;
- снижение активности;
- плохой аппетит;
- постоянная вокализация и беспокойство в начальной фазе, но щенок может стать неактивным и тихим на поздних стадиях;
- диарея;
- низкая температура тела.
Причины
- Тяжелые роды или длительные роды;
- Проблемы со спуском молока;
- Травма;
- Неадекватное питание.
- Экстремальные температуры и влажность;
- Плохая санитария.
Причина в щенке
- Врожденные пороки;
- Инфекции.

Диагностика
Вам нужно будет предоставить тщательную историю здоровья вашего щенка, включая предыдущую историю симптомов и любую справочную информацию относительно отцовства вашего щенка. После полного анамнеза ваш ветеринар проведет полный физический осмотр. Лабораторные исследования будут включать полный анализ крови (CBC), биохимический профиль и анализ мочи.
Анализ крови может выявить анемию, изменения уровня лейкоцитов, включая аномально низкое количество тромбоцитов (клеток, отвечающих за свертываемость крови) и увеличение количества белых кровяных клеток, обычно наблюдается при инфекциях. Биохимический профиль может свидетельствовать об аномально низком уровне глюкозы (гипогликемия) вместе с другими изменениями, в зависимости от того, какие органы больше всего пострадали. Анализ мочи может свидетельствовать о наличии в моче гемоглобина — компонента, несущего кислород, эритроцитов. Он также может показывать бактерии, присутствующие в моче, что указывает на инфекцию мочевыводящих путей. Более конкретное тестирование включало бы выделение вируса или бактерий из разных жидкостей организма. Также ваш ветеринар проведет фекальный обзор, чтобы проверить наличие паразитов.
Что делать
В случаях, когда у новорожденного наблюдается низкая температура тела, ветеринар медленно нагревает щенка к нормальной температуры тела в течение нескольких часов, чтобы избежать шока его системы. При необходимости будет введено кислородную добавку, а для коррекции дефицита жидкости начнется внутривенная жидкостная терапия. Как видим, если ваш щенок умирает, не стоит медлить, у вас еще есть шанс его спасти.
В случаях с низким уровнем глюкозы в крови (гипогликемия) для жидкостной терапии будут отбираться жидкости с глюкозой. Щенка запрещено кормить, если температура тела значительно ниже нормальной и у него нет сосательного рефлекса, однако, как только он будет согрет, поощряться кормления. Антибиотикотерапию начнут при наличии бактериальных инфекций.

© shutterstock
Жизнь и управления
Не пытайтесь кормить щенка дома, если щенок неправильно сосет соску матери. Ежедневно проверяйте щенка на наличие уровня гидратации, проверяя цвет мочи и глядя в рот на наличие признаков сухости. Сухость во рту и темно-желтая моча будут свидетельствовать о том, что ваш щенок обезвожен. В таком случае вам придется позвонить своему ветеринару за советом. Также ежедневно следите за весом своего щенка и убедитесь, что мать правильно кормит щенков. Качественный домашний уход даст вашему щенка лучшие шансы на быстрое и эффективное лечение.
Важно соблюдать все рекомендации, чтобы обеспечить надлежащее лечение и кормление дома. Не прекращайте и не меняйте лечение самостоятельно, не изменяйте время дозирования. Особенно важно давать лекарства в точно установленную дозу и время, поскольку на этой незрелой стадии животные имеют большие изменения в метаболизме и экскреции лекарств. Даже незначительные изменения в дозировке препарата могут повредить выздоровлению вашего щенка. Ваш щенок также потребует дополнительной осторожности по его питания из-за его деликатных требований и невозможности самостоятельно правильно питаться.
Пациенты с низким уровнем глюкозы потребуют дополнительного ухода, и их нужно кормить в установленное время суток и с частотой, соответствующей требованиям породы, возраста и размера вашего щенка.
Основные причины внезапной смерти новорожденных щенков и в течение трех недель после рождения. Основными факторами быстрой гибели щенков в ранний или поздний неонатальный период связан с герпесвирусной инфекцией, инфекционным гепатитом собак, реже бактериальной инфекцией, полученной с молоком матери. Также в течение первых недель, после рождения, щенки могут быть инфицированы многими патогенными микроорганизмами, которые вызывают молниеносную форму течения заболевания и внезапную гибель.
Вирус выделяется со слюной и истечениями из носовой полости; следовательно, герпесвирусная инфекция передается через случайный контакт (например, общие миски для кормления). Также может распространяться людьми, которые контактируют с инфицированными собаками, а затем общаются со здоровой собакой. Иногда вирус передается половым путем.
Предполагается, что до 80% собак, содержащихся в условиях питомников, квартир с большой скученностью инфицированы вирусом. При этом у взрослых собак редко развиваются клинические признаки заболевания, так как у них развивается хорошая устойчивость к вирусу. Чаще всего инфекция может вызывать заболевание у беременных собак, у которых никогда не было контакта с вирусом герпеса, а также у щенков до 3-недельного возраста, родившихся у неконтактировавших с вирусом собак.
Вирус внедряется в слизистые оболочки, где размножается при пониженной температуре, вызывая деструкцию клеток слизистой оболочки и приводя к возникновению эрозий. При ослаблении иммунитета вирус внедряется в нервные ганглии, где сохраняется в латентном состоянии и не размножается. Позднее, когда у животного возникает стресс (болезнь, роды), геном реактивируется, вирус поднимается по нерву и вызывает реинфекцию слизистых оболочек. Вирус выделяется во внешнюю среду; может выделяться без повторного появления клинических признаков или поражений (например, бессимптомные носители).
У большинства взрослых собак инфекция протекает малозаметно или бессимптомно, могут быть признаки катара дыхательной системы. Более яркая картина наблюдается у молодых животных, никогда до этого не контактировавших с источником вируса герпеса, а также у щенят, родившихся от таких сук.
У молодых сук, ни имеющих иммунитета могут наблюдаться аборты или мертворожденность, также возможна гибель щенков в течение 24—48 часов после рождения. Обычно летальность среди щенков составляет 100%. У щенков моложе 3 недель: высокая неонатальная смертность. Такие щенки чувствительны к инфекции, так как они не получают антитела против герпесвируса с молозивом. Первый признак, которой появляется у щенков при инфицировании — это отказ от молока. У них также развиваются признаки поражения органов дыхания и абдоминальная боль. В течение 48 часов они погибают. Весь помет может быть заражен в течение 5-7 дней со 100% летальностью. У щенков старше 3 недель, могут наблюдаться незначительные признаки поражения органов дыхания, опасность летального исхода уменьшается
Стараются поставить диагноз, так как существуют другие заболевания, которые могут проявляться схожими признаками. При патологоанатомическом вскрытии мертвых щенков можно обнаружить геморрагические поражения, вызванные генерализованным некротизирующим васкулитом (включения герпесвирусных частиц в инфицированных клетках). Также диагноз можно поставить на основании определения титра антител: у заболевших животных результаты исследования часто отрицательные (препатентный период инфекции), но повышенные титры указывают на наличие герпесвирусной инфекции. Методом ИФА выявляют животных, которые выделяют вирус. Однако этим методом нельзя выявить инфекцию на ранней стадии.
После того как у щенков проявились клинические признаки, слишком поздно начинать лечение. Обеспечивают поддерживающее лечение: инфузионную терапию, содержание их в тепле, отделение от матери здоровых щенков.
Лучшее профилактическое мероприятие — это создать иммунитет у сук. Позвольте ей общаться с другими животными, большинство из которых имеют контакт с вирусом, это поможет выработать у нее иммунитет. На поздних сроках беременности (за 3 недели до родов) до трех недель после родов суку и ее щенков содержат вне контакта с другими собаками, которые могут являться носителями герпесвируса.
Инфекционный гепатит собак
Встречается редко, но может поражать весь помет. Может вызывать молниеносную гибель щенков. Щенки выглядят здоровыми, но спустя некоторое время состояние может резко ухудшится. Щенки могут погибнуть в течение часа от начала заражения, поэтому в таких случаях нередко предполагают отравление. Клинически у щенков отмечаются диарея иногда с кровью, рвота, лихорадка, истечения из глаз и носовой полости, угнетение. После начальной лихорадки температура тела может снижаться до нормальной или даже ниже нормы. При поражении нервной системы отмечаются судороги и кома, при поражении печени — желтуха. После выздоровления у собаки может развиться нарушение, называемое «голубой глаз» (передний увеит и отек роговицы).
Вирус выделяется с фекалиями и мочой. Инфицированные особи выделяют вирус с мочой до года. В организм вирус попадает через слизистые оболочки ротовой и носовой полостей.
Вирус, попадая в ротоносовую полость, размножается в миндалинах и лимфатических узлах. Вирусные частицы выходят из пораженных клеток, приводят к виремии. Затем они инфицируют паренхиматозные клетки печени и эндотелиальные клетки, где они размножаются и вызывают повреждение клеток. Это повреждение клеток приводит к развитию васкулита и гепатита, которые, в свою очередь, способствуют развитию ДВС-синдрома и гибели.
Диагноз ставят по повышение активности печеночных ферментов (АЛТ) и развития ДВС-синдрома, выделение вируса из секрета ротоглоточной области, фекалий и мочи (на ранних стадиях заболевания). Серологический анализ выявляет 4-кратное увеличение титра антител, взятой через 2—4 недели.
Узловатые припухшие пальцы – такая неприятность ожидает тех, у кого развился и прогрессировал артроз кистей рук. По статистике, женщины страдают от этого заболевания в десять раз чаще мужчин. С помощью несложных профилактических действий можно максимально обезопасить себя от такого дефекта рук, с которым, к сожалению, не справится ни один косметологический метод.

С артрозом кистей вы не сможете нормально орудовать ножом и вилкой
Что такое артроз кисти
В суставе есть хрящевая ткань, которая по той или иной причине видоизменяется. На ней образуются дефектные участки. Они истончаются – появляются костные наросты остеофиты. Пальцы приобретают характерную неэстетичную бугристость, из-за которой становится трудно выполнять привычные действия, требующие мелкой моторики.
Ни артроз кистей, ни гонартроз не передаются по наследству: передается только предрасположенность к нему. Вы можете унаследовать особенности обмена веществ, характер тканей, эластичность и плотность суставных хрящей. Если у ваших близких родственников были предпосылки к лечению остеоартроза, задумайтесь: вы – в группе риска!
Что делать в молодости: простые рекомендации
Особенно подвержены артрозу кисти люди определенных профессий – пианисты, массажисты, офис-менеджеры и постоянно печатающие на клавиатуре. Если вы предполагаете возможность развития этой патологии, постарайтесь выбрать в молодости другую профессию.
- Избегайте травм пальцев и лучезапястного сустава. Они чаще всего провоцируют развитие дистрофических изменений.
- Особую осторожность проявляйте во время гололеда, ведь при падении человек интуитивно подставляет кисти рук.
- Не злоупотребляйте упражнениями с гантелями.

Берегите руки смолоду
Что делать после сорока
После сорока основной причиной коксартроза, гонартроза и артроза кисти становятся гормональные изменения. С наступлением менопаузы у женщин ситуация усугубляется, особенно в области пальцев. В организме снижается уровень эстрогенов – он начинает активно терять влагу, в том числе в суставе. Хрящи испытывают дефицит влаги, становятся ломкими и уязвимыми.
В этом возрасте особенно важно вести здоровый образ жизни – достаточно находиться на свежем воздухе, отказаться от вредных привычек. От стиля питания, поступления кислорода и витаминов зависит состояние суставов и хрящевой ткани.
Как делать профилактический массаж кистей
С помощью простых движений вы можете самостоятельно снимать напряжение и устранять мышечные спазмы в кистях рук. Массаж необходим, чтобы улучшить кровообращение и нормализовать в суставах обмен веществ.
- Сначала согрейте ладони, потерев их друг о друга.
- Растирайте большим и указательным пальцем одной руки поочередно каждый палец на второй руке: от основания к ногтю, а затем обратно.
- Обхватите палец рукой и выполняйте вращения, как будто натачиваете карандаш.
- Сгибайте и разгибайте пальцы в быстром темпе, не сжимая их в кулак, – 15-20 раз.


Массаж пальцев рук отнимает всего несколько минут
Как быть, если появились первые признаки артроза
Если у вас на пальцах появились «узелки», значит, болезнь развивается уже не первый год. Хорошо, если удастся обнаружить ее гораздо раньше, на стадии первых ноющих болей. Не оставляйте без внимания болезненность, которая усиливается ночью, небольшие отеки, даже если они не ограничивают движения в суставе.
На начальных стадиях артроза рекомендуют принимать защитные препараты – хондропротекторы. Хондроитин и глюкозамин в их составе улучшают регенерацию клеток хряща, увеличивают содержание гиалуроновой кислоты, делают хрящ более прочным и эластичным. Эти лекарства эффективны только на ранних стадиях, несмотря на то что их назначают и впоследствии в комплексной терапии.
Улучшить приток крови и ускорить обмен веществ помогает парафинотерапия. Косметический парафин нагревает проблемные участки. Если вы уже ощущаете в кисти дискомфорт, обеспечьте ей достаточную физическую активность. В бездействии хрящ будет разрушаться быстрее. С этой целью можно сжимать и разжимать резиновый мяч или эспандер, лепить из глины или пластилина.

Полчаса лепки в день – и вы с легкостью укрепите мышцы кисти!
Как понять, что у вас артроз кисти
Заболевание проходит несколько этапов. Чтобы обнаружить его как можно раньше, необходимо знать признаки каждого из них:
1 стадия – бывают периодические ноющие боли в ночное время, вы почувствуете напряжение в мышцах, возможно, заметите небольшие отеки. Пальцы двигаются без затруднений.
2 стадия – боль беспокоит и ночью, и днем, особенно после нагрузки на пальцы. При движениях появляется хруст. Мышцы пораженных пальцев начинают атрофироваться и увеличиваться в объеме. Образуются костные наросты – узелки Гебердена.
3 стадия – пораженные пальцы уже сильно ограничены в подвижности. Поверхностный слой межфаланговых суставов полностью разрушен, остеофиты сливаются в единое целое, боль присутствует постоянно.
Артроз и артрит кистей рук имеют много общих признаков, но это совершенно разные заболевания. В чем их отличия? Комментарий известного доктора, профессора Бубновского:
Тактика лечения
На ранних стадиях вам предложат консервативное лечение, которое снизит болезненность и расширит подвижность пальцев. Некоторые методы физиотерапии при артрозе улучшат кровоснабжение и восстановят обмен веществ, активизируют регенерацию тканей и снизят болевой синдром. Практикуют также такие техники:
- остеопатия и мануальная терапия – для укрепления мышц, улучшения подвижности, восстановления околосуставного кровотока;
- рефлексотерапия – способствует снятию воспаления и отечности, улучшает работу поврежденных межфаланговых суставов;
- гирудотерапия – способна заменить сразу несколько лекарственных препаратов;
- лечебная физкультура – расслабляет мышцы и укрепляет мускулатуру.
Приостановить прогрессирование артроза помогают внутрисуставные инъекции протеза синовиальной жидкости «Нолтрекс». Принцип действия прост: гель попадает внутрь суставов и берет на себя функции недостающей смазки, раздвигает тонкие хрящевые поверхности и питает их. Трение хрящей прекращается, они больше не разрушаются от механического воздействия, а человек не испытывает боли.


Если ортопед рекомендует внутрисуставные инъекции, значит, еще не все потеряно
Кисти рук нуждаются в бережном уходе, и дело не только в правильном выборе крема или косметологических процедур. Ухаживать нужно и за межфаланговыми суставами, ведь от них зависит то, насколько уверенной и точной будет наша мелкая моторика. Регулярно разминайте пальцы, делайте упражнения, берегите руки от травм и переохлаждений – тогда риск развития артроза будет значительно ниже.
Что такое антенатальная гибель плода? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 15 лет.

Определение болезни. Причины заболевания
Антенатальная гибель плода — это внутриутробная смерть плода, наступившая до начала родов, но после 21 недели беременности. Является причиной 39-42 % мертворождений. У таких детей отсутствует сердцебиение, дыхание, движения и пульсация сосудов пуповины [12] .
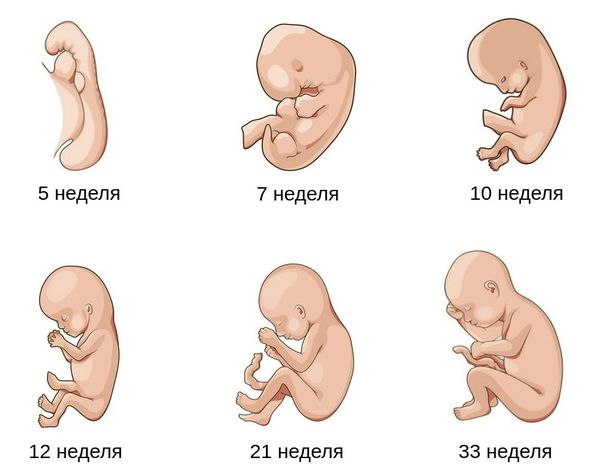
Согласно первым комплексным оценкам, каждый год на свет появляется более 7200 мертворождённых детей. Даже в высокоразвитых странах Европы и Северной Америки показатель мертворождения не опускается ниже 1,3 % [9] . Уровень мертворождения в России в 2018 году был равен 5,51 %. При этом доля антенатальной гибели плода составила 91,8 %. Однако за последние пять лет показатель перинатальной смертности (гибели ребёнка до и после родов) стал снижаться [13] .
Чаще внутриутробная гибель плода наблюдается у девочек-подростков в силу незрелости организма, а также у беременных 35 лет и старше. К этому возрасту у женщины , как правило, возникает ряд хронических заболеваний, снижается овариальный резерв — запас фолликулов в яичниках. Всё это является риском неразвивающейся беременности по причине хромосомной патологии плода.
Также риск антенатальной потери выше у женщин с более чем двумя родами в анамнезе, привычным невынашиванием беременности , искусственными абортами, многоплодными беременностями, наличием послеоперационного рубца на матке и при экстракорпоральном оплодотворении (ЭКО) [23] .
Существует множество причин внутриутробной гибели плода. Они могут быть как со стороны самого плода, так и стороны матери [8] .
Непосредственной причиной смерти является дистресс-синдром плода . Он подразумевает под собой все нарушения функционального состояния плода, в первую очередь, его движений и сердцебиения.
Опосредованные причины антенатальной гибели плода :
- Врождённые аномалии развития плода — синдром Дауна, синдром Патау, синдром Эдвардса и др.
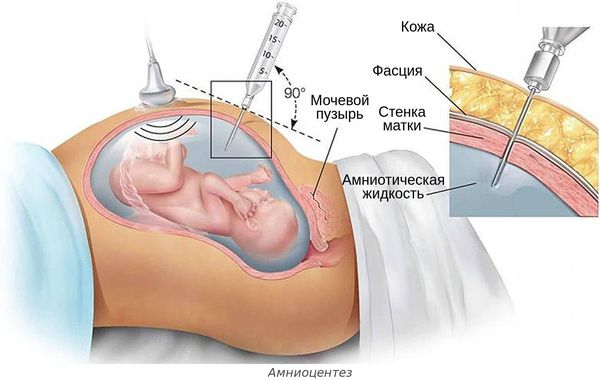
- Инфицирование плода в утробе матери. Чаще всего это происходит при:
- инвазивной диагностике и лечении беременной — амниоцентезе (во время удаления излишков околоплодных вод, введения лекарств или пункции амниотической оболочки), пунктировании сосудов пуповины и др.;
- нарушении стерильности во время введения препаратов крови внутрь матки через сосуды пуповины (например, при переливании эритроцитарной массы плоду с гемолитической болезнью);
- преждевременном разрыве околоплодных оболочек в случае пролонгированной беременности;
- общих инфекциях беременной — TORCH-инфекциях, сифилисе , туберкулёзе, урогенитальном хламидиозе и ВИЧ-инфекции[13] .
- Экстрагенитальные заболевания матери — сахарный диабет, нарушения работы щитовидной железы, почек и надпочечников, травмы, злоупотребление алкоголем и курение , особенно при наличии воспалений урогенитального тракта.
- Особенности течения беременности :
- различные формы позднего токсикоза;
- угроза прерывания беременности;
- истмико-цервикальная и фетоплацентарная недостаточность ;
- инфекционные заболевания;
- нарушение кровотока в матке и плаценте;
- тазовое предлежании плода.
- Неустановленные причины .
Инфекция может быть вирусной (цитомегаловирусы, вирусы простого герпеса, краснухи, Коксаки, ВИЧ), бактериальной (хламидии, микоплазмы, уреаплазмы, стрептококки группы В, энтеробактерии, кишечная палочка) и грибковой (кандидоз).
Симптомы антенатальной гибели плода
Процесс внутриутробной гибели плода далеко не всегда может сопровождаться изменениями в самочувствии женщины. Иногда беременная отмечает более частые шевеления плода, но позже происходит их полное прекращение. Это говорит об острой гипоксии плода — снижении содержания кислорода в организме [2] . Однако часто гибель малыша наступает незаметно для матери и врача, что приводит к поздней диагностике антенатальной смерти плода [4] .
В течение первых трёх дней гибели малыша пациентка может обратить внимание на изменения своего состояния:
- прекращаются шевеления плода;
- уменьшается размер молочных желёз, снижается их напряжение;
- живот перестаёт увеличиваться в объёме;
- возникает слабость, недомогание, тяжесть внизу живота.
Если с момента гибели плода в утробе матери прошло несколько недель, могут присоединяться признаки воспалительной реакции:
- повышение температуры до 38 ℃;
- сильные тянущие боли внизу живота;
- головная боль и головокружение;
- сонливость;
- нарушение сознания [16] .
Патогенез антенатальной гибели плода
Несмотря на то, что внутриутробная гибель плода является общемировой проблемой, вопросы её патогенеза остаются нерешёнными [5] [14] [21] [25] . В связи с этим проводится множество исследований, в частности исследования плаценты — предполагается, что её изменения являются основной или одной из главных причин смерти плода. Установить фактическую причину при аутопсии (вскрытии) мертворождённого довольно трудно [3] [6] [15] [22] [24] .
Суть патогенеза заключается в нарушении функции плаценты, развитии хронической плацентарной недостаточности, нарушении кровоснабжения плода, его росте и развитии. Поражаются внутренние органы плода — развивается внутриутробная пневмония, менингит и др. В какой-то момент происходит нарушение нормального функционирования плаценты, развивается острая плацентарная недостаточность и плод погибает.
Профессором И. В. Бариновой в 2015 году были представлены два типа плодовых потерь при внутриутробной гипоксии. Каждому из них характерно своеобразное сочетание патогенетических факторов, связанных с матерью, плацентой и плодом.
Патогенез первого типа отличается комплексом таких признаков, как ранняя тяжёлая преэклампсия и васкулопатия, т. е. патологическое изменение сосудов базальной пластинки плаценты (неполноценная перестройка спиральных артерий, необходимая для улучшения кровоснабжения плода, острый атероз, тромбоз и кровотечения). Всё это нарушает циркуляцию материнской крови в плаценте [1] .
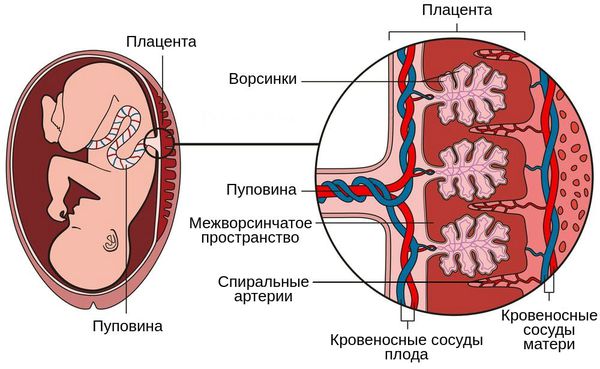
Патогенез второго типа обусловлен нарушением циркуляции в плодовой части плаценты, незрелостью ворсин относительно срока беременности, а также васкулопатией сосудов плода и тромбозом ворсин.
Эти основные звенья патогенеза антенатальной гибели позволяют своевременно профилактировать и назначать патогенетическую терапию фетоплацентарной недостаточности [1] .
Классификация и стадии развития антенатальной гибели плода
Пока не существует общепринятой классификации внутриутробной гибели плода. Однако изучение причин перинатальной смертности привело к появлению двух понятий:
- "Необъяснимое" мертворождение — внезапная гибель малыша наступает по неизвестным причинам. Установить их можно только после анатомического вскрытия плода и исследования плаценты. Зачастую выявляются аномалии опорно-двигательной и нервной системы, несовместимые с жизнью, а также поражения сердечно-сосудистой системы, в частности фатальная аритмия — нарушение сердечного ритма.
- Мертворождение, связанное с задержкой роста плода — гибель плода обусловлена нарушениями обмена веществ, поступления кислорода и кровоснабжения плода из-за материнских факторов, а также факторов, связанных с плодом и плацентой [8] .
Полноценное гистологическое исследование внутриутробно погибшего плода необходимо для установления причины его смерти. Некоторые матери отказываются от него, но это неправильно. Дело в том, что у многих женщин с гибелью плода в анамнезе повышается риск повторных потерь при следующих беременностях [26] . Поэтому исследование причин мертворождения позволит предотвратить повторение этой трагедии в будущем.
Осложнения антенатальной гибели плода
При своевременном обращении к доктору антенатальная гибель плода не приводит к осложнениям. Если же пациентка обратилась за медицинской помощью спустя больше двух недель после смерти ребёнка, то у неё с большой вероятностью могут развиваться такие осложнения, как:
- Кровотечение во время и после родов.
- Гнойно-септические осложнения:
- хориоамнионит — воспаление стенок плодного пузыря и заражение инфекцией околоплодных вод;
- послеродовой метроэндометрит — воспаление мышечной и слизистой оболочки стенки матки;
- инфекции послеоперационной раны — может возникнуть, если роды проходили путём кесарева сечения, например, при раннем отделении плаценты;
- послеродовой сепсис — заражение крови.
Чтобы избежать их, необходимо тщательно наблюдать за состоянием пациентки и выполнять профилактические мероприятия:
- плановое проведение родов при высоком риске кровотечения;
- профилактика анемии ;
- гемостатическая терапия;
- пережатие пуповины ребёнка не раньше первой минуты после рождения;
- строгое соблюдение стерильности при выполнении кесарева сечения и вагинальных исследований во время родов;
- использование индивидуальных комплектов при родоразрешении;
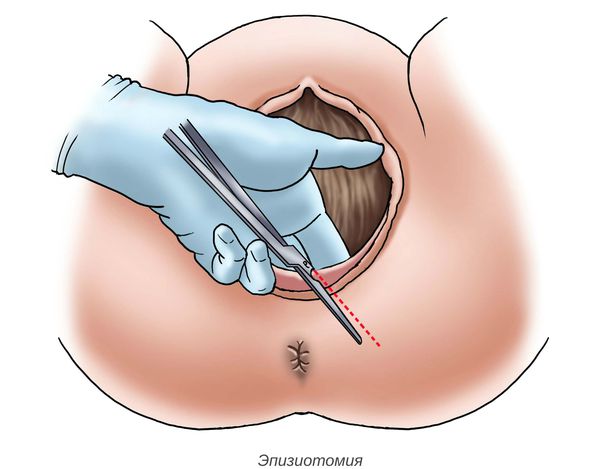
- отказ от катетеризации мочевого пузыря и эпизиотомии (рассечения задней стенки влагалища) без явной необходимости;
- профилактический приём антибиотиков после выполнения инвазивной диагностики или при длительном безводном периоде;
- ранняя выписка из родильного дома (на третьи сутки после родов) [16] .
Антенатальная гибель плода является серьёзным состоянием при многоплодной беременности . В случае дихориальной беременности (когда малыши развиваются независимо друг от друга: каждый имеет свои жизненно важные структуры — плодный мешок и плаценту) гибель близнеца не влияет на другого ребёнка. При монохориальной беременности (когда у малышей одна плацента на двоих) риски повреждения второго плода существенно выше:
- в 12 % случаев происходит гибель второго ребёнка;
- в 18 % случаев у него диагностируются неврологические нарушения.
В связи с этим рекомендован контроль показателей эхокардиографии (УЗИ сердца), оценка мозгового кровотока (УЗИ головного мозга) и МРТ выжившего плода [18] .
Помимо прочих осложнений у женщины может возникнуть депрессия , тревожное и посттравматическое расстройство на почве пережитой трагедии или чувства вины. У неё может развиться страх перед будущей беременностью, желание избежать её [26] . В этих случаях пациентке требуется психотерапевтическая помощь.
Диагностика антенатальной гибели плода
После того как женщина обращается к врачу с жалобами на недомогание и отсутствие шевеления плода, врач направляет пациентку на диагностическое обследование. Оно позволяет поставить точный диагноз.
Постановка диагноза внутриутробной гибели плода включает следующие этапы обследования:
- Выслушивание сердечных сокращений плода специальным стетоскопом . Обычным медицинским стетоскопом в данном случае услышать сердцебиение невозможно. Для этого существует деревянный акушерский стетоскоп. Он отличается широкой воронкой, которая плотно прикладывается к животу беременной.
- Выслушивание сердечных сокращений фетальным аудиодопплером и/или монитором . Фетальный допплер можно использовать даже в домашних условиях, начиная с 12-ой недели беременности. Для этого женщине нужно лечь на спину и для чёткого сигнала нанести гель на те участки живота, которые будут соприкасаться с датчиком. Сам допплер нужно передвигать медленно, без резких движений. Длительность исследования — 3-7 минут.
- Ультразвуковое исследование плода (УЗИ) . Этот метод является одним из самых достоверных для диагностики внутриутробной гибели плода. С его помощью доктор констатирует отсутствие сердцебиения у малыша [16] .

Анализы для диагностики внутриутробной гибели плода на позднем сроке беременности не так важны. Отсутствия шевелений плода в течение нескольких дней и сердцебиения по данным УЗИ достаточно для правильной постановки диагноза.
Лечение антенатальной гибели плода
При подтверждённом диагнозе антенатальной гибели плода показана экстренная госпитализация и принятие решения о методе и сроке родоразрешения. Чем меньше интервал между установленным диагнозом и родоразрешением, тем меньше риск возникновения осложнений во время и после родов.
Выбор метода определяется индивидуально, на основании клинических данных и особенностей акушерской ситуации. Оптимальным вариантом родоразрешения при антенатальной гибели плода являются роды через родовые пути. Но иногда выполняется кесарево сечение, например при раннем отделении плаценты от стенок матки, обильном или продолжающемся кровотечении из половых путей.
При родоразрешении беременных с антенатальной гибелью плода, осложнившейся септическим состоянием, показано экстренное оперативное вмешательство. Объём операции решается индивидуально, возможна удаление матки с плодом (экстирпация).
После родов важно тщательно наблюдать за состоянием роженицы, провести профилактику послеродового кровотечения и гнойно-септических осложнений. Необходимо обратить внимание на выделения из половых путей (гнойные или кровянистые ), температуру тела, появление озноба, слабости, тянущих болей внизу живота.
Во всех случаях внутриутробной гибели плода показано патологоанатомическое исследование плода и последа (его оболочки). Отказ от исследования по желанию родственников оформляется в соответствии с нормами действующего законодательства [19] .
Самым тяжёлым остаётся вопрос о том, когда же произошла гибель плода. Раньше считалось, что в основе определения времени гибели лежит оценка выраженности процессов мацерации — размягчения и разрыхления тканей плода [20] . Однако наличие признаков мацерации не всегда позволяет достоверно судить о давности наступления гибели, т. к. время её развития зависит от причин гибели малыша.
Прогноз. Профилактика
Потеря беременности является показанием к проведению медицинской, психологической и социальной реабилитации пациенток. Необходим полный комплекс диагностических исследований для выяснения причины гибели плода. Выбор алгоритма обследования базируется на данных анамнеза, особенностях течения беременности и результатах патологоанатомического исследования плода и последа.
Женщины с внутриутробной гибелью плода в анамнезе входят в группу риска данного осложнения при последующих беременностях. Поэтому наступление беременности у таких пациенток требует выполнения комплекса мероприятий по подготовке организма женщины к полноценному зачатию, вынашиванию и рождению здорового ребёнка [10] . Оптимальный интервал между беременностями должен составлять не менее 6 месяцев, чтобы минимизировать потенциальные сложности течения последующей беременности [26] .
При неустановленной причине гибели плода в анамнезе необходимо учитывать данный факт при выработке тактики родоразрешения последующих беременностей.
Профилактика антенатальной гибели плода предполагает:
- ведение здорового образа жизни;
- диагностику и адекватное лечение соматических и хронических инфекционных заболеваний;
- своевременное выявление генетической патологии;
- лечение высокого артериального давления;
- контроль уровня глюкозы в крови при сахарном диабете [26] ;
- предупреждение травм живота;
- прекращение контакта с бытовыми токсичными веществами;
- ликвидацию профессиональных вредностей (переход на другую работу);
- адекватное назначение лекарств в период беременности;
- приём фолиевой кислоты до зачатия;
- комплексное антенатальное наблюдение за состоянием плода [7] ;
- регистрацию шевелений плода на 28 неделе беременности;
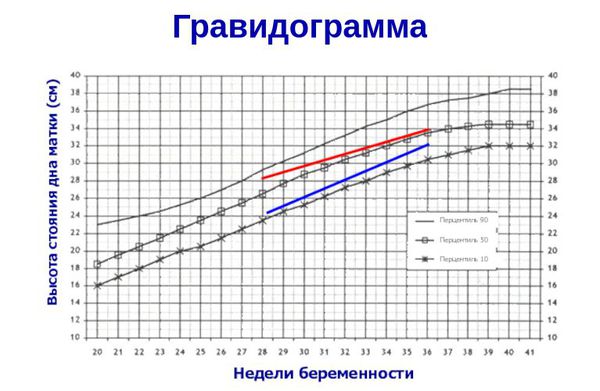
- ведение гравидограммы с 24 недели беременности (сводной таблицы данных, регистрирующей динамику течения беременности) — повышает качество диагностики задержки развития плода и снижает риск потери малыша в 1,8 раз [11] .
Курение увеличивает риск перинатальной смертности на 27 % [17] . Однако чаще антенатальная гибель плода наблюдается у беременных, употребляющих алкоголь — в 6,25 % случаев [8] . Поэтому отказ от вредных привычек значительно увеличивает шансы родить здорового ребёнка.
Основные причины внезапной смерти новорожденных щенков и в течение трех недель после рождения. Основными факторами быстрой гибели щенков в ранний или поздний неонатальный период связан с герпесвирусной инфекцией, инфекционным гепатитом собак, реже бактериальной инфекцией, полученной с молоком матери. Также в течение первых недель, после рождения, щенки могут быть инфицированы многими патогенными микроорганизмами, которые вызывают молниеносную форму течения заболевания и внезапную гибель.
Вирус выделяется со слюной и истечениями из носовой полости; следовательно, герпесвирусная инфекция передается через случайный контакт (например, общие миски для кормления). Также может распространяться людьми, которые контактируют с инфицированными собаками, а затем общаются со здоровой собакой. Иногда вирус передается половым путем.
Предполагается, что до 80% собак, содержащихся в условиях питомников, квартир с большой скученностью инфицированы вирусом. При этом у взрослых собак редко развиваются клинические признаки заболевания, так как у них развивается хорошая устойчивость к вирусу. Чаще всего инфекция может вызывать заболевание у беременных собак, у которых никогда не было контакта с вирусом герпеса, а также у щенков до 3-недельного возраста, родившихся у неконтактировавших с вирусом собак.
Вирус внедряется в слизистые оболочки, где размножается при пониженной температуре, вызывая деструкцию клеток слизистой оболочки и приводя к возникновению эрозий. При ослаблении иммунитета вирус внедряется в нервные ганглии, где сохраняется в латентном состоянии и не размножается. Позднее, когда у животного возникает стресс (болезнь, роды), геном реактивируется, вирус поднимается по нерву и вызывает реинфекцию слизистых оболочек. Вирус выделяется во внешнюю среду; может выделяться без повторного появления клинических признаков или поражений (например, бессимптомные носители).
У большинства взрослых собак инфекция протекает малозаметно или бессимптомно, могут быть признаки катара дыхательной системы. Более яркая картина наблюдается у молодых животных, никогда до этого не контактировавших с источником вируса герпеса, а также у щенят, родившихся от таких сук.
У молодых сук, ни имеющих иммунитета могут наблюдаться аборты или мертворожденность, также возможна гибель щенков в течение 24—48 часов после рождения. Обычно летальность среди щенков составляет 100%. У щенков моложе 3 недель: высокая неонатальная смертность. Такие щенки чувствительны к инфекции, так как они не получают антитела против герпесвируса с молозивом. Первый признак, которой появляется у щенков при инфицировании — это отказ от молока. У них также развиваются признаки поражения органов дыхания и абдоминальная боль. В течение 48 часов они погибают. Весь помет может быть заражен в течение 5-7 дней со 100% летальностью. У щенков старше 3 недель, могут наблюдаться незначительные признаки поражения органов дыхания, опасность летального исхода уменьшается
Стараются поставить диагноз, так как существуют другие заболевания, которые могут проявляться схожими признаками. При патологоанатомическом вскрытии мертвых щенков можно обнаружить геморрагические поражения, вызванные генерализованным некротизирующим васкулитом (включения герпесвирусных частиц в инфицированных клетках). Также диагноз можно поставить на основании определения титра антител: у заболевших животных результаты исследования часто отрицательные (препатентный период инфекции), но повышенные титры указывают на наличие герпесвирусной инфекции. Методом ИФА выявляют животных, которые выделяют вирус. Однако этим методом нельзя выявить инфекцию на ранней стадии.
После того как у щенков проявились клинические признаки, слишком поздно начинать лечение. Обеспечивают поддерживающее лечение: инфузионную терапию, содержание их в тепле, отделение от матери здоровых щенков.
Лучшее профилактическое мероприятие — это создать иммунитет у сук. Позвольте ей общаться с другими животными, большинство из которых имеют контакт с вирусом, это поможет выработать у нее иммунитет. На поздних сроках беременности (за 3 недели до родов) до трех недель после родов суку и ее щенков содержат вне контакта с другими собаками, которые могут являться носителями герпесвируса.
Инфекционный гепатит собак
Встречается редко, но может поражать весь помет. Может вызывать молниеносную гибель щенков. Щенки выглядят здоровыми, но спустя некоторое время состояние может резко ухудшится. Щенки могут погибнуть в течение часа от начала заражения, поэтому в таких случаях нередко предполагают отравление. Клинически у щенков отмечаются диарея иногда с кровью, рвота, лихорадка, истечения из глаз и носовой полости, угнетение. После начальной лихорадки температура тела может снижаться до нормальной или даже ниже нормы. При поражении нервной системы отмечаются судороги и кома, при поражении печени – желтуха. После выздоровления у собаки может развиться нарушение, называемое «голубой глаз» (передний увеит и отек роговицы).
Вирус выделяется с фекалиями и мочой. Инфицированные особи выделяют вирус с мочой до года. В организм вирус попадает через слизистые оболочки ротовой и носовой полостей.
Вирус, попадая в ротоносовую полость, размножается в миндалинах и лимфатических узлах. Вирусные частицы выходят из пораженных клеток, приводят к виремии. Затем они инфицируют паренхиматозные клетки печени и эндотелиальные клетки, где они размножаются и вызывают повреждение клеток. Это повреждение клеток приводит к развитию васкулита и гепатита, которые, в свою очередь, способствуют развитию ДВС-синдрома и гибели.
Диагноз ставят по повышение активности печеночных ферментов (АЛТ) и развития ДВС-синдрома, выделение вируса из секрета ротоглоточной области, фекалий и мочи (на ранних стадиях заболевания). Серологический анализ выявляет 4-кратное увеличение титра антител, взятой через 2—4 недели.
Читайте также:

