Болезни уток падают на ноги лечение
Опубликовано: 20.04.2024

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Что такое птичий грипп? Это серьезное заболевание, которое поражает птиц и затем – людей. Его возбуждает вирус H5N1, вызывая сложные симптомы: сложности с дыханием, поражение органов пищеварения, а также высокой смертностью. Этот вирус особо опасен, поскольку слишком быстро заражает людей и слишком быстро изменяется, отчего все обычные вакцины оказываются бесполезными.

[1], [2], [3], [4], [5], [6], [7]
Откуда взялся птичий грипп?
Впервые его открыл итальянский ветеринар Перрончито в 1878 году. Он назвал его куриным гриппом, а впоследствии это заболевание окрестили куриной чумой из-за его сильной распространенности. Ученый сделал вывод, что заболевание это вирусной природы. Вирус называется Influenza virus A, и относится он вирусам гриппа, потому что у него схожая структура, а также антигенный набор. Тогда итальянец еще не знал, насколько опасен этот вирус и сколько людей он сможет поразить.
Подробнее о вирусах птичьего гриппа
Когда врачи изобретали вакцину против птичьего гриппа, они включили туда 16 разных видов формулы гемагглютинина, который обозначается буквой Н, а также 9 разных видов нейраминидазы, которые обозначаются буквой N в формуле этого вируса.
Всего комбинаций птичьего гриппа целых 144, потому что он делится на подтипы. Самые опасные виды вирусов для птиц - H7 и H5. Вирус очень восприимчив к внешней среде и гибнет, если обработать поверхности бактерицидным раствором даже в небольших количествах. Зато в прохладной среде вирус живет дольше.
Откуда берется вирус гриппа?
Он находится внутри птиц, чаще всего диких и преимущественно уток. У них к этому типу вируса стойкий иммунитет. Но вот если они заражают вирусом домашних уток или кур, те гибнут очень быстро.
Среди самых распространенных комбинаций вируса птичьего гриппа - A/H5N1. Согласно прогнозам медицинских экспертов, именно этот вирус способен вызвать пандемию на всем земном шаре. Штамм этот очень вирулентный, то есть способен очень широко распространяться. Если человек контактирует с больной птицей или ее мясом, он способен заразиться птичьим гриппом. Особенно опасен штамм этого гриппа в сочетании с другими – человеческим и свиным, тогда штамм гриппа меняется и приобретает особое коварство.
Подробнее о вирусе птичьего гриппа
Впервые о случаях заболеваемости птичьим гриппом общественности стало известно в 1997 году в Гонгконге. Тогда количество летальных исходов достигло более 60%. Те люди, у которых проявления заболевания были слабыми, не обращались к врачам, иначе процент умерших заболевших был бы еще выше. Самым уязвимым регионом распространения птичьего гриппа оказалась Юго-Восточная Азия.
По сравнению с обычным гриппом процент заболеваемости птичьим гриппом, конечно же, значительно ниже, но мутация этого вируса вызывает серьезную озабоченность у ученых. Его возможную пандемию сравнивают с печально известной «испанкой», которая беспокоила весь мир в 1918-1919 году. Тогда из-за этого вируса погибло до 100 миллионов людей.
Есть предположения ученых, что птичий грипп может вызвать новую пандемию, которая может быть виновницей более 150 миллионов летальных исходов на всей планете. Поэтому вакцинация от обычного гриппа раз в год – логичная защита от птичьего гриппа, поскольку специфическая вакцина еще не изобретена.
Симптомы птичьего гриппа у птиц
Как только вирус поразит птицу, заболевание может проходить в скрытой форме от 20 до 48 часов. У птицы проявляется хорошо видимая заторможенность, птица плохо несет яйца, много пьет. Перья больной птицы торчат в разные стороны, ее глаза краснеют. Из клюва выделяется жидкость, а перед тем, как птица умрет, у нее синеют сережки и гребень. К этим симптомам могут присоединяться судороги и нестойкая походка.
Когда больную гриппом птицу вскрывают, врачи замечают у нее кровоизлияния в дыхательные пути и на слизистых оболочках пищеварительного тракта, а также на печени и почках.
К сожалению, вылечить таких птиц невозможно – они гибнут. Чтобы не заражать других птиц и людей, больных птичьим гриппом особей уничтожают.
Каковы симптомы птичьего гриппа у людей?
- Температура повышена до 39 градусов по Цельсию и выше
- Человека бьет озноб
- Болит голова и мышцы
- Присутствует сухой кашель
- Наблюдается фарингит
- Глаза красные и слезятся, врачи диагностируют конъюнктивит
- Может быть рвота, задержка дыхания, жесткая пневмония, которая быстро развивается
- Чаще всего птичий грипп у человека заканчивается летальным исходом
Врачи также наблюдают при птичьем гриппе так называемый цитокиновый шторм. Цитокины – это вещества, которые секретирует иммунная система организма в ответ на нашествие вирусов птичьего гриппа. Примечательно, что именно вирусы птичьего гриппа вызывают такое большое количество цитокинов как ответ организма на вмешательство возбудителей гриппа. Поэтому проявляются уже перечисленные выше симптомы – высокая температура, головная боль и так далее. Из-за большого количества цитокинов разрушаются ткани органов в том месте, куда проникла инфекция, поэтому системы организма могут отключиться. Человек умирает.
Лечится ли птичий грипп?
Да, он лечится препаратами нового поколения, которые способны воздействовать на большинство штаммов гриппа. Это занамивир, а также осельтамивир (известный под названием Тамифлю – по названию торговой марки, его выпускающей). Неизвестно, могут ли другие лекарства воздействовать на вирусы птичьего гриппа.
Профилактика птичьего гриппа
Как мы уже упоминали, вакцину от птичьего гриппа пока еще не изобрели. Хотя над ней трудятся ученые всего мира. Поэтому важно придерживаться обычных методов профилактики птичьего гриппа
- Не позволять ребенку играть с птицами, особенно если у них наблюдаются признаки болезни
- Не покупать непроверенное мясо
- Если вы держите домашних птиц, которые неожиданно умерли, не стоит прикасаться к ним руками без перчаток
- После того, как вы уничтожили больную птицу, нужно тщательно вымыть руки и выстирать одежду
- Если после дотрагивания до птицы у вас развились симптомы гриппа, необходимо срочно обратиться к врачу-терапевту
Птичий грипп, к счастью, в нашей стране большая редкость. Но все-таки следует соблюдать все меры предосторожности, которые позволят вам оставаться здоровыми.

[8], [9], [10], [11]
Основной проблемой при выращивании уток является падеж молодняка на лапы. Это может происходить по ряду причин и при отсутствии адекватного лечения приводит к гибели.
Поэтому необходимо знать, почему утки падают на ноги, с чем это связано, как распознать патологию на начальном этапе и что сделать в той или иной ситуации, чтобы спасти птицу.
- Причины падежа уток
- Лечение внешних паразитов
- Авитаминозы
- Инфекции
- Аспергиллез
- Туберкулез
- Гепатит
- Заключение
Причины падежа уток
Ветеринары выделяют три основные причины, которые могут спровоцировать падение уток на лапы.

Характерным признаком поражения является появление на конечностях роговых чешуек, которые впоследствии начинают топорщиться и вызывать зуд, поэтому птица нередко расклевывает поврежденные участки до крови.
Для борьбы с клещом ветеринары рекомендуют применять следующие средства.
- Борный вазелин. Средство имеет маслянистую консистенцию. Применять средство для регулярного нанесения на пораженные участки (3 раза в сутки). Длительность курса — 1 неделя. Повторять терапию трижды, с периодичностью в 20 дней.
- АСД-3. Для обработки необходимо смешать препарат с любым растительным маслом 1 к 5. В дальнейшем полученную смесь применять аналогично, как и борный вазелин.
В борьбе с внешними и внутренними паразитами важно уделять повышенное внимание профилактике, что позволит исключить вероятность повторного заражения.
Для этого необходимо придерживаться некоторых рекомендаций:
- Поилки и емкости для корма содержать в чистом состоянии.
- Подстилки делать из трав, запах которых отпугивает паразитов (полынь, хвоя, календула, мята, чеснок).
- Новоприобретенных утят сначала изолировать от основного поголовья на несколько дней.
- В местах выгула устанавливать емкости для купания, наполненные песком и золой. Смесь поддерживать сухой и регулярно досыпать в ванночки.
Авитаминозы
Несбалансированное питание молодняка является распространенной причиной непроходимости зоба, деформации конечностей, опухолей, паралича, падежа птицы на лапы.
Патология является не заразной и поэтому она не распространяется на других животных и птиц. Патологический процесс развивается на фоне дефицита витамина В2, В12, Е, D, кальция.

Основные виды авитаминоза и методы их устранения:
Важно! Авитаминоз у уток можно предупредить, если грамотно составить рацион для утят с первого дня жизни.
Инфекции
Инфекционное поражение уток несет угрозу для всего поголовья птицы.
В некоторых случаях болезнь представляет опасность даже для человека. Поэтому при появлении тревожных симптомов следует немедленно вызвать ветеринара и установить причину падежа на лапы.

При этом выявить инфекцию на начальном этапе невозможно.
Важно! Заболевание не полежит лечению, поэтому зараженных уток необходимо забить и утилизировать. Употреблять мясную продукцию и яйца нельзя, так как это опасно для здоровья.
Основные симптомы туберкулеза:
- снижение подвижности;
- отсутствие кладки яиц;
- уменьшение потребности в еде;
- снижение веса;
- наличие опухолей на конечностях;
- диарея;
- хромота;
- падеж на лапы.
Развитие туберкулеза можно предупредить с помощью несложных профилактических мер:
- Исключение контакта уток с другими животными.
- Отдельное содержание утят от взрослых особей.
- Дезинфекция птичника 1 раз в 6 месяцев.
- Регулярная термическая обработка инвентаря.
- Утилизация отходов.
- Соблюдение условий хранения корма.
Гепатит
Эта инфекция поражает утят возрастом до 2 недель. Взрослым особям гепатит не грозит, хотя они могут быть его переносчиком. Уровень смертности молодняка при заражении на первой неделе жизни — 100%, на второй неделе — 60-70%.

Гепатит поражает утят возрастом до 2 недель
Зачастую вылечить утят практически невозможно. Инфекция попадает в организм через корм, питье, помет взрослой утки и выделения слизистых.
Гепатит устойчив к внешним факторам и сохраняется на подстилке, стенах и инвентаре в течение 6 месяцев.
Характерные признаки гепатита:
- конъюнктивит;
- синюшный оттенок слизистой, зоба;
- прерывистое дыхание;
- судороги;
- падение на лапы.
При дальнейшем развитии утенок заваливается набок и запрокидывает голову.
Важно! Распознать больную утку-переносчика заболевания можно по периодическому появлению таких признаков, как вялость, отсутствие аппетита, затруднительное дыхание, потеря координации, падеж на лапы.
Профилактика гепатита включает в себя:
- отдельное содержание яиц, молодняка и взрослых уток;
- проведение вакцинации в первый день жизни;
- регулярную дезинфекцию птичника.
Заключение
Падеж уток на лапы – частая проблема, с которой сталкиваются фермеры при содержании уток.
Но можно этого избежать, если соблюдать основные правила профилактики и своевременно обращаться за помощью к ветеринару.
Никто не застрахован от травм такого типа. Ушибленный розовый палец вызывает резкую боль и множество неприятных моментов. Не позволяйте процессу заживления идти сам по себе, это может привести к серьезным последствиям.
- Особенности строения мизинца
- Ушиб мизинца на ноге: признаки и симптомы
- Ушиб или перелом мизинца на ноге?
- Что делать при ушибе мизинца на ноге?
- Ушиб мизинца на ноге: лечение
- Реабилитационный период
Особенности строения мизинца
Этот палец имеет довольно сложное строение. Наиболее подвержены травмам мелкие кости и тонкие сухожилия. Ногтевая пластина небольшого размера, а значит, может сломаться даже при легком ударе. Мягкие ткани пальца наделены большим количеством нервных окончаний. Из-за этой особенности любое ее повреждение очень болезненно.
Но маленький не значит ничтожный, так как большинство пальцев ног отвечают за удержание равновесия. Больше указательного пальца нужно для бега, прыжков и других физических нагрузок. У мизинца есть отдельная мышца на стопе — короткий сгибатель, который втягивает и сгибает палец, отвечает за укрепление свода стопы.
Удар или давление на указательный палец вызывает серьезные повреждения, отек и синяки. Следует немедленно приступить к диагностике и лечению.
Появление ушиба пальца ноги
Ушиб мизинца на ноге: признаки и симптомы
Ушиб мизинца ноги — не редкость. Вам необходимо знать симптомы ушиба розового пальца, чтобы отличить эту травму от других возможных связанных травм.
Обычно сильный ушиб розового пальца проявляется следующим образом:
- Возникает резкое чувство боли. Боль пульсирующая и прогрессирующая в течение первых 10 минут, затем постепенно стихает и становится неудобной. Особенно это чувствуется при ходьбе или выполнении других действий. Для полного исчезновения боли после удара требуется несколько дней.
- Палец постепенно отекает. Боль может вернуться. Отек делает контуры пальцев более гладкими, а кожу более тонкой. Отек может распространиться на соседние пальцы ног и саму стопу. Этот симптом может развиваться в течение нескольких часов или в течение ночи.
- Появляются гематомы или синяки. Синяк повреждает кровеносные сосуды, и травмированный палец сначала краснеет, а затем становится темно-синим или черным. Если гематома застряла под ногтевой пластиной, ноготь отклеится позже.
- Подвижность пальцев сохраняется (до появления отека).
Помимо видимых симптомов, пострадавший может ощущать упадок сил, головную боль и даже находиться в шоковом состоянии.
Ушиб или перелом мизинца на ноге?
Часто травмы мизинца также приводят к более серьезным травмам. Синяк может сопровождаться растяжением, растяжением или переломом, как отличить ушибленный розовый палец от перелома или другой травмы?
Ушибленный палец остается в своем естественном положении, в то время как растяжение связок или перелом заставляет палец скручиваться или скручиваться в неестественном направлении. При пальпации слышен характерный хруст костных отломков.
Эти сопутствующие симптомы позволяют отличить синяк от перелома или растяжения, но только специалист по травмам может поставить правильный диагноз, который должен как можно скорее определить место травмы. Самый точный способ вылечить перелом пальца — это рентген.
Если рентген не показывает перелома, но боль сохраняется в течение нескольких дней, вернитесь к врачу и сделайте ультразвуковое сканирование. Такой симптом присущ вывиху, растяжению или разрыву сухожилий, и эти травмы требуют особого лечения.
Что делать при ушибе мизинца на ноге?
После травмы не медлите с оказанием первой помощи — это позволит избежать некоторых осложнений, таких как синяк и давление в месте ушиба.
Не паникуйте, вам следует:
- Осмотрите раненую поверхность. Следует проверить подвижность пальцев, чтобы исключить более серьезную травму. Ограничение подвижности сразу после травмы может указывать на вывих, перелом или растяжение.
- Немедленно охладите все ушибленные места. Лучше всего прикладывать холодный компресс на 10 минут, он снимет сильный.боль. Кровеносные сосуды сузятся, что предотвратит отек и синяки. При необходимости процедуру можно повторить через 20 минут.
- Продезинфицируйте поврежденный участок кожи. Раны, порезы и ссадины следует промыть водой с применением любого антисептика. Перекись водорода используется для остановки кровотечения.
- Наложите стерильную герметичную повязку. Эта мера необходима в случае открытых ран для предотвращения инфицирования.
- Наложите давящую повязку. Применяется при отрыве ногтевой пластины после разрыва. Удалите все болтающиеся части ногтя, которые могут мешать.
- Защитите указательный палец, наложив повязку на безымянный палец (можно использовать пластырь). Повязка не должна быть слишком тугой, так как есть вероятность ее поломки.
- Держите травмированную ногу приподнятой и в покое. Это предотвращает возможные проблемы с кровообращением.
Примените болеутоляющее. Можно использовать таблетки или мази. При тяжелых травмах лечение и обезболивание должно проводиться только под наблюдением врача.
Применение давящей повязки
- По незнанию многие жертвы совершают ошибки, которых нельзя делать:
- разминание, сдавливание или растирание ушибленного пальца;
- прикладывание теплых компрессов или согревающих мазей
Сильно согните или выпрямите поврежденный палец.
Ушиб мизинца на ноге: лечение
Травмы нижних конечностей ограничивают свободу движений. Поэтому лечением ушибленного мизинца нельзя пренебрегать, чтобы обеспечить его быстрое выздоровление.
Важно вовремя лечить ушиб вальгусного пальца, иначе могут возникнуть симптомы травматического артрита, которые могут проявиться через несколько месяцев или даже лет. Остеоартрит вызывает боль и отек стопы.
Осмотр травмированного пальца ноги
- Врач-специалист — хирург-травматолог отвечает за осмотр и назначение лечения синяков. После травмы применяется ряд корректирующих процедур:
- прием лекарств;
- физиотерапия;
Лекарства, применяемые для лечения синяков, представляют собой мази и кремы с противоотечными, противовоспалительными и обезболивающими свойствами.
Физиотерапия применяется при наличии отека и гематом на пальце. Это может быть электрофорез, пелоидное лечение, УВЧ-терапия, магнитная и лазерная терапия.
При переломах, растяжениях или множественных гематомах применяется хирургическое вмешательство.
Реабилитационный период
Специальная шина для иммобилизации и защиты травмированного мизинца.
- Реабилитационный период должен проходить в условиях комфорта и покоя травмированной конечности:
- Первые два дня не перегружайте ногу ходьбой. Рекомендуется использовать ортопедические стельки и специальную шину на переднюю часть стопы, также подойдет поддерживающая повязка.
- Во время выздоровления следует носить удобную обувь на толстой прочной подошве и с широким мыском.
- Легкий массаж можно применить, осторожно сгибая и растягивая палец.
Через 3-4 дня после травмы рекомендуется принимать теплые ванны с морской солью (1 столовая ложка соли на 1 литр воды) два раза в день. Продолжительность — от 15 минут. Ополосните ступни, завершение процедуры не требуется. В этом случае терапевтический эффект будет максимальным.
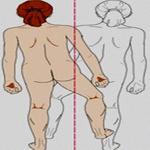
Утиная походка выявляется при врожденных и приобретенных заболеваниях тазобедренного сустава, болезни Кашина-Бека, остеомаляциях различного генеза, миопатиях, синдроме Ламберта-Итона. Может быть одно- или двухсторонней. Причина устанавливается на основании анамнестических данных, результатов опроса, внешнего осмотра, неврологического обследования, рентгенографии, КТ, электрофизиологических исследований, других инструментальных и лабораторных методик. Лечение определяется этиологией нарушения, включает медикаментозную терапию, ЛФК, физиотерапию, хирургические вмешательства.
Особенности утиной походки
Утиная походка представляет собой походку «враскачку», «переваливание» с ноги на ногу. Является следствием пареза или слабости отводящих мышц бедра. Может быть двухсторонней или односторонней. В первом случае выявляется типичная картина «переваливания», напоминающая походку утки. Во втором наблюдается выраженная несимметричность ходьбы.
Существует два варианта утиной походки. Хромота Дюшенна наблюдается при частичном сохранении функции абдукторов. Пациент сильно разгибает корпус в направлении опорной ноги, это позволяет перенести больную ногу вперед без смещения таза. Хромота Тренделенбурга сопровождает полный паралич отводящих мышц. В этом случае переразгибания корпуса оказывается недостаточно, больной вынужден смещать таз в сторону ноги, осуществляющей движение.
Почему возникает утиная походка
Миопатии
Первичные миопатии носят наследственный характер, вызываются наследственно обусловленными нарушениями обмена веществ в тканях мышц. Нередко манифестируют под влиянием внешних факторов: травм, острых инфекций, интоксикаций, физических перегрузок. Симптомы постепенно прогрессируют. Утиная походка дополняется тотальной потерей мышечной массы (иногда возможна псевдогипертрофия мышц).
Пациенты чувствуют слабость, с трудом передвигаются, не могут бегать и прыгать, используют специальные приемы для подъема со стула и перехода в из горизонтального положения в вертикальное. Симптоматика выявляется при следующих наследственных прогрессирующих мышечных дистрофиях:
- Дюшенна. Манифестирует в первые годы жизни. Вначале выражается в запоздалом развитии моторных навыков. Нарастающая мышечная слабость появляется в 3-4 года.
- Эрба-Рота. Симптомы возникают в подростковом возрасте, слабость мышц бедер и тазового пояса отмечается уже в дебюте болезни, что вызывает быстрое развитие утиной походки.
- Беккера. Как и в предыдущем случае, слабость мускулатуры проксимальных отделов нижних конечностей является первым признаком заболевания.
Наряду с наследственными миопатиями выделяют патологии с аналогичной симптоматикой, возникшие на фоне бактериальных, вирусных и паразитарных инфекционно-воспалительных процессов в мышцах. Кроме того, миопатии с утиной походкой могут развиваться при дерматомиозите, полимиозите, миозите с включениями, некоторых метаболических болезнях.
Синдром Ламберта-Итона
Имеет вторичный аутоиммунный характер. Более чем в половине случаев провоцируется злокачественными опухолями (в первую очередь – мелкоклеточным раком легкого) и рассматривается в рамках паранеопластического синдрома, причем, проявления миастении могут на несколько лет опережать симптомы онкологического поражения того или иного органа.
Реже синдром наблюдается при аутоиммунных заболеваниях (СКВ, ревматоидном артрите). Утиная походка является типичным признаком патологии Ламберта-Итона. Причина изменений паттерна ходьбы связана с тем, что слабость мышц сильнее всего выражена в верхней части ног. Пациенты жалуются на слабость в нижних конечностях. Возможно сочетание с миалгиями, чувствительными и вегетативными расстройствами.
Врожденный вывих бедра
Утиная походка формируется с началом ходьбы. Ранними признаками, выявляющимися в первые месяцы жизни, являются асимметрия кожных складок, ограничение отведения бедра, укорочение больной конечности, наружная ротация (разворот стопы кнаружи в положении на спине). При отсутствии лечения врожденного вывиха бедра нарушения походки сохраняются, в возрасте 25-30 лет развивается деформирующий коксартроз, усугубляющий трудности при передвижении.
Болезнь Кашина-Бека
Эндемичное заболевание, обусловленное дисбалансом минеральных веществ в воде некоторых регионов. Сопровождается множественными деформациями конечностей и нарушением подвижности суставов. Утиная походка определяется на 3 стадии уровской болезни, возникает на фоне генерализации изменений скелета. Пациенты низкорослые, короткопалые. Шея также укорочена, обнаруживаются гиперлордоз, выраженные варусные или вальгусные искривления конечностей, плоскостопие и визуальное расширение стоп.
Сакроилеит
Воспаление крестцово-подвздошного сустава может быть асептическим или неспецифическим гнойным, развиваться на фоне туберкулеза, сифилиса, бруцеллеза. Утиная походка не является обязательным симптомом патологии, определяется у отдельных пациентов, чаще сопутствует хроническому асептическому сакроилеиту. Сочетается с болями в крестце, ограничениями движений, снижением толерантности к нагрузкам на конечность.
Почечная остеодистрофия
Формируется на фоне хронических болезней почек, обусловлена изменениями структуры костей вследствие нарушений минерального обмена. Тяжесть остеодистрофии, выраженность утиной походки, вероятность патологических переломов коррелируют со степенью почечной недостаточности. Может определяться при заболеваниях следующих групп:
- Наследственные и врожденные. Синдром Альпорта, поликистоз и врожденная гипоплазия почек.
- Гломерулярные. Гломерулонефриты, вторичные поражения клубочковой системы при геморрагических васкулитах, диабетической нефропатии и СКВ.
- Тубулоинтерстициальные. Провоцируются туберкулезом, нефрокальцинозом, шистосомозом, приемом некоторых противовирусных препаратов.
- Обструктивные. Мочекаменная болезнь, сдавление мочевыводящих путей новообразованиями и фиброзными разрастаниями приводят к остеодистрофии при двухстороннем характере поражения, возникновении осложнений.
- Сосудистые. Остеодистрофия с развитием утиной походки иногда наблюдается при атеросклерозе и гипертонической болезни, осложняющимися вторичной почечной патологией.
Другие остеомаляции
Наряду с заболеваниями почек возможными причинами нарушения структуры костей являются гиповитаминоз Д и алюминиевая интоксикация. Раньше остеомаляции отмечались у людей с алиментарным истощением вследствие недоедания. Теперь в развитых странах эта проблема утратила актуальность. Причиной утиной походки на фоне недостаточного питания чаще становится анорексия.
Диагностика
В зависимости от предположительной этиологии утиной походкой диагностикой занимаются врачи-неврологи или ортопеды-травматологи. Сбор жалоб и анамнеза предусматривает установление времени появления и особенностей прогрессирования нарушений походки, наличие других проявлений. Врач оценивает динамику развития симптома, находит связь с другими с другими заболеваниями.
В ходе общего осмотра специалист выявляет внешние изменения, характерные для миопатий (уменьшение мышечной массы, выпяченный живот, крыловидные лопатки), почечные отеки, костные деформации и другие признаки, указывающие на возможный генез болезни. По результатам опроса и физикального обследования назначаются:
- Рентгенография. Пациентам с врожденным вывихом бедра делают снимки тазобедренных суставов, при сакроилеите проводят рентгенологическое обследование крестцово-подвздошного сочленения, при подозрении на уровскую болезнь выполняют рентгенографию деформированных сегментов.
- Компьютерная томография. Информативна при ортопедических заболеваниях, производится на заключительном этапе обследования, помогает уточнить тяжесть и распространенность нарушений.
- Магнитно-резонансная томография. Показательна при диагностике врожденных вывихов бедра у детей младшего возраста. Позволяет достоверно подтвердить диагноз при преобладании хрящевой ткани, которая у пациентов младшей возрастной группы плохо просматривается на обычных рентгенограммах.
- Электрофизиологические методики. ЭНГ и ЭМГ являются основными методами, применяемыми для дифференциальной диагностики миопатий и других возможных причин мышечной слабости (опухолей ЦНС, миелита, миелопатии).
- Биопсия мышц. Забор биоптата и последующее морфологическое исследование материала играют значимую роль в подтверждении миопатии и определении формы болезни. В образцах выявляется чередование нормальных и атрофированных миофибрилл, включения жировой и соединительной ткани.
- Лабораторные анализы. У пациентов с миопатией в моче обнаруживается повышенный уровень креатинина, в крови – увеличение концентрации ЛДГ, АСТ, АЛТ, креатинфосфокиназы и других ферментов. Генетические исследования свидетельствуют о соответствующих мутациях.

Лечение
Консервативная терапия
Лечебная тактика определяется причиной патологии, вызывавшей утиную походку. При врожденных вывихах бедра терапию начинают с первых дней жизни. Ножки младенца фиксируют специальной шиной, что в ряде случаев позволяет добиться сопоставления вертлужной впадины и головки бедренной кости. У детей старше 1 года эффективность консервативных мероприятий резко снижается, но иногда даже у них удается обойтись без операции.
При уровской болезни безоперационные методы результативны преимущественно на начальных стадиях, до развития утиной походки. Лекарственная терапия патологии включает витамины, препараты кальция и фосфора, медикаменты для стимуляции регенеративных процессов. Пациентов направляют на ЛФК, массаж, ультразвук, УВЧ, радоновые ванны.
При наличии синдрома Ламберта-Итона в основе лечения лежит борьба с опухолевым процессом. Могут использоваться лучевая терапия, химиотерапия, комбинированные методики. При патологии аутоиммунного генеза применяют глюкокортикостероиды. Для улучшения нервно-мышечной передачи больным назначают ингибиторы ацетилхолинэстеразы. При почечной остеодистрофии осуществляют терапию основного заболевания.
Патогенетическая терапия наследственных миопатий пока не разработана. Проводят симптоматические мероприятия по улучшению метаболизма мышечной ткани с использованием витаминов группы В, неостигмина, АТФ, анаболических стероидов, антихолинэстеразных средств. Пациентам рекомендуют массаж, ЛФК, электрофорез с неостигмином. Возможно применение специальных реабилитационных тренажеров. Некоторым больным требуются ортопедические приспособления. При приобретенных миопатиях необходимо лечение основного заболевания.
Хирургическое лечение
Больным могут выполняться следующие вмешательства, направленные на устранение причины заболевания, коррекцию утиной походки и других ортопедических последствий:
- Врожденные вывихи бедра: углубление вертлужной впадины в детском возрасте, создание крыши вертлужной впадины у взрослых, эндопротезирование тазобедренного сустава при развитии тяжелого коксартроза.
- Уровская болезнь: редрессация, артропластика, удаление внутрисуставных тел, эндопротезирование.
- Почечная остеодистрофия: восстановление пассажа мочи при обструктивных формах почечной патологии путем удаления камней, иссечения опухолей и участков фиброза.
- Паранеопластический синдром: удаление опухолей легких, новообразований другой локализации, вызывающих миастению.
Грибок ногтей
Красивые и здоровые ногти всегда привлекают внимание окружающих, а в некоторых случаях считаются залогом крепкого здоровья. Ухудшить состояние ногтевых пластин может дефицит витаминов и минералов, но порой проблема более глубокая, связанная с грибковой инфекцией.Грибок ногтей или медицинским термином «онихомикоз» относится к распространенным и коварным заболеваниям, которые способны полностью разрушить ногтевую пластину. Почему развивается болезнь, каковы признаки и как избавиться от грибка ногтей.
Как развивается
Грибок ногтей (онихомикоз) – инфекционное заболевание, причиной которого являются патогенные грибки – паразиты. Согласно врачебным наблюдениям, болезнь диагностируется у 7% взрослого населения. В процессе развития онихомикоза, патогенные грибковые возбудители поражают ткани ногтевых пластин, что приводит к нарушению их структуры.
Источником грибковой инфекции чаще выступают грибки-паразиты. Инфицирование чаще происходит в общественных местах (раздевалки, баня, сауна). Чешуйки грибковых паразитов после прикрепления к коже здорового человека проникают в верхние слои эпидермиса, начинают свое активное размножение, выделяют продукты жизнедеятельности, которые отравляют организм человека, снижают иммунную защиту, делают организм беззащитным перед различными вторичными инфекциями. Споры патогенных грибов внедряются в слои ногтевой пластины, которая начинает терять природный цвет, появляются белые пятна, желтизна. Если на данном этапе не провести лечение, произойдет деформация пластины с последующим ее разрушением и поражением здоровых пальцев ног.
В основном грибок ногтей на ногах является следствием микоза, при котором происходит повреждение ступней или межпальцевых участков. В международной классификации болезней, онихомикоз находится под кодом В35.1 и относится к категории паразитарных и инфекционных патологий.
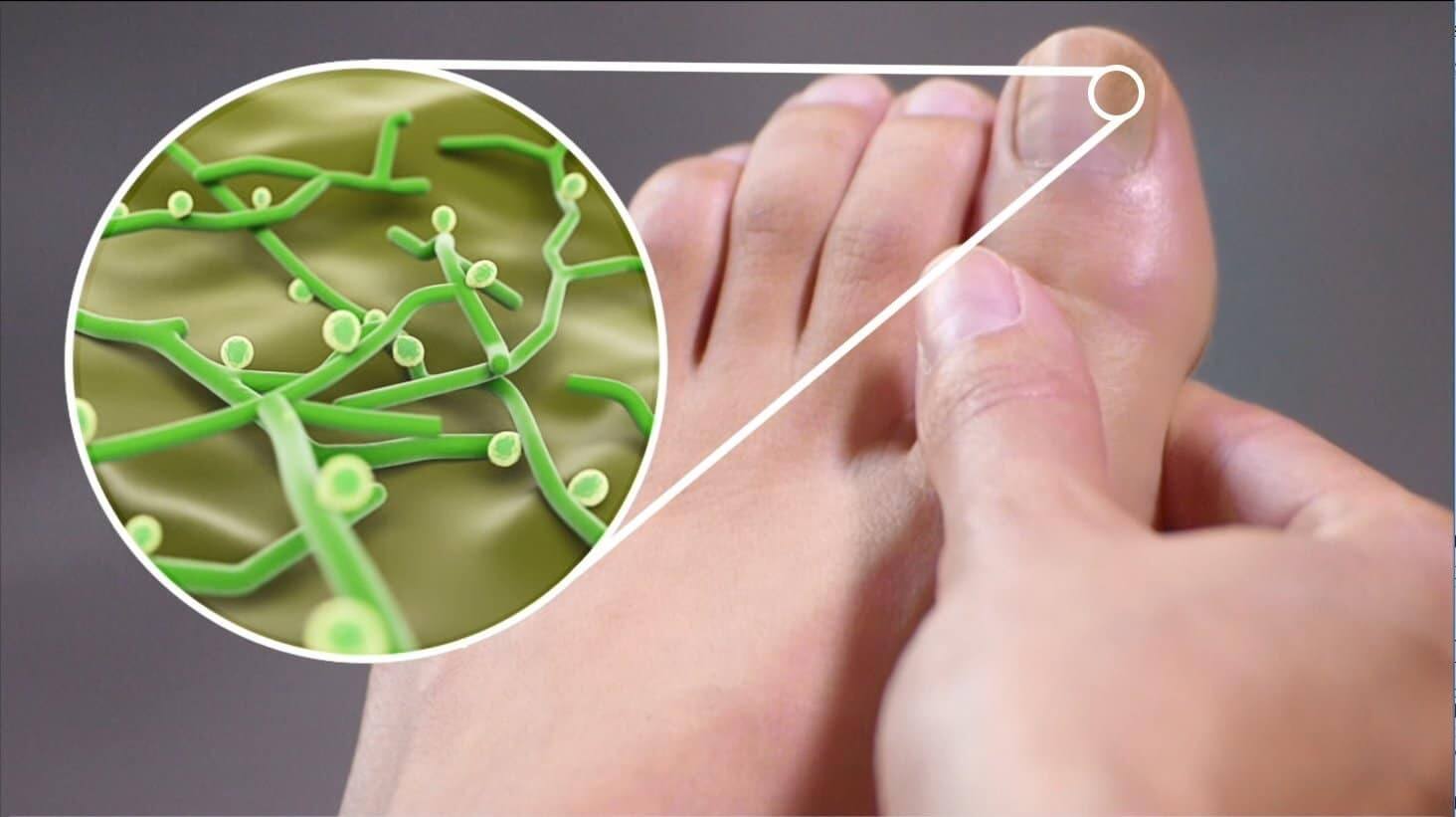
Фото: Возбудители грибка ногтей
Причины и факторы риска
В основе этиологии болезни лежит инфицирование ногтей патогенными грибками, среди которых:
- дерматофиты (T. rubrum, T. interdigitale);
- дрожжи рода кандиды (C. aibicans, C. tropicalis);
- плесневелые грибки (Fusaria, Alternaria).
Помимо основной причины болезни, существует ряд предрасполагающих факторов, которые повышают риски развития онихомикоза. Спусковым механизмом для активизации грибковой инфекции может выступать:
- отсутствие ухода за ногтями;
- сахарный диабет;
- варикоз;
- ожирение;
- травмы;
- ношение тесной обуви;
- некачественное проведение педикюра;
- прием сильнодействующих препаратов.
Особое внимание в развитии болезни отводится состоянию иммунной системы. При крепком иммунитете организм человека сможет противостоять патогенной флоре даже после ее проникновения в организм, но если иммунитет снижен, грибковый мицелий легко внедряется в эпителий ногтя, чем вызывает воспалительные и дистрофические изменения.
Ногтевой грибок не стоит рассматривать как эстетическую проблему, поскольку токсины, которые выделяют грибки, способны распространятся по целому организму, вызвать ряд сопутствующих заболеваний.
Фото: Симптомы грибковой инфекции ногтей
Клинические признаки
В норме ногтевая пластина гладкая и ровная, но по мере развития грибковой инфекции нарушается ее структура, ухудшается внешний вид. Онихомикоз относится к медленно прогрессирующим заболеваниям. Первые признаки болезни отмечаются не сразу после контакта с возбудителем, а спустя время, когда споры грибков проникнуть в глубокие ткани.
Распознать онихомикоз можно по следующим признакам:
- зуд и жжение в межпальцевых участках;
- мелкие трещины кожи на пальцах;
- сильная потливость ног;
- шелушение околоногтевой платины;
- неприятный запах;
- покраснение кожи;
- утолщение ногтя;
- тусклость, желтизна и шероховатость.
Патологические изменения присутствуют не только на ногтях, но и на коже ног, особенно между пальцами и стопах.
В дерматологии выделяют три основных стадии онихомикоза:
- Нормотрофический тип – болезнь часто остается незамеченной, что ведет к ее прогрессированию. На ногтях можно заметить незначительные пятна или полоски, он теряет блеск, может менять свою толщину, появляется зуд и жжение.
- Гипертрофический онихомикоз – присутствует утолщение и деформация ногтя, синдром «птичьих когтей».
- Атрофический – разрушение ногтевой пластины, ноготь отходит от ложа. Единственным методом лечения атрофической формы болезни считается удаление ногтя.
При глубоком поражении ногтей, инфекция проникает в ток крови, существенно снижает работу иммунной системы, чем увеличивает риск развития других болезней.
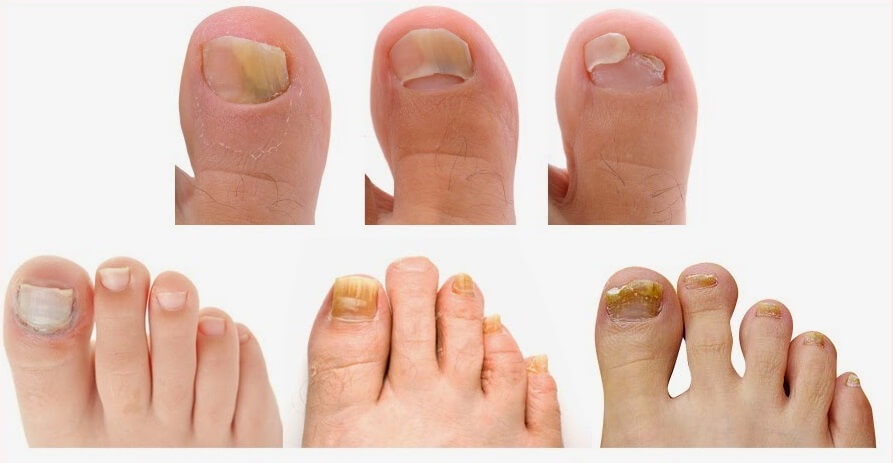
Фото: Стадии онихомикоза
Диагностика
Прежде чем лечить ногтевой грибок, нужно определить тип возбудителя. Врач собирает анамнез, проводит осмотр, назначает соскоб тканей, который поможет определить тип возбудителя. При необходимости будет назначена люминесцентная диагностика, которая состоит из исследования ногтя при помощи лампы Вуда.
После проведения осмотра и полученных результатов обследования, больному будет назначено лечение.
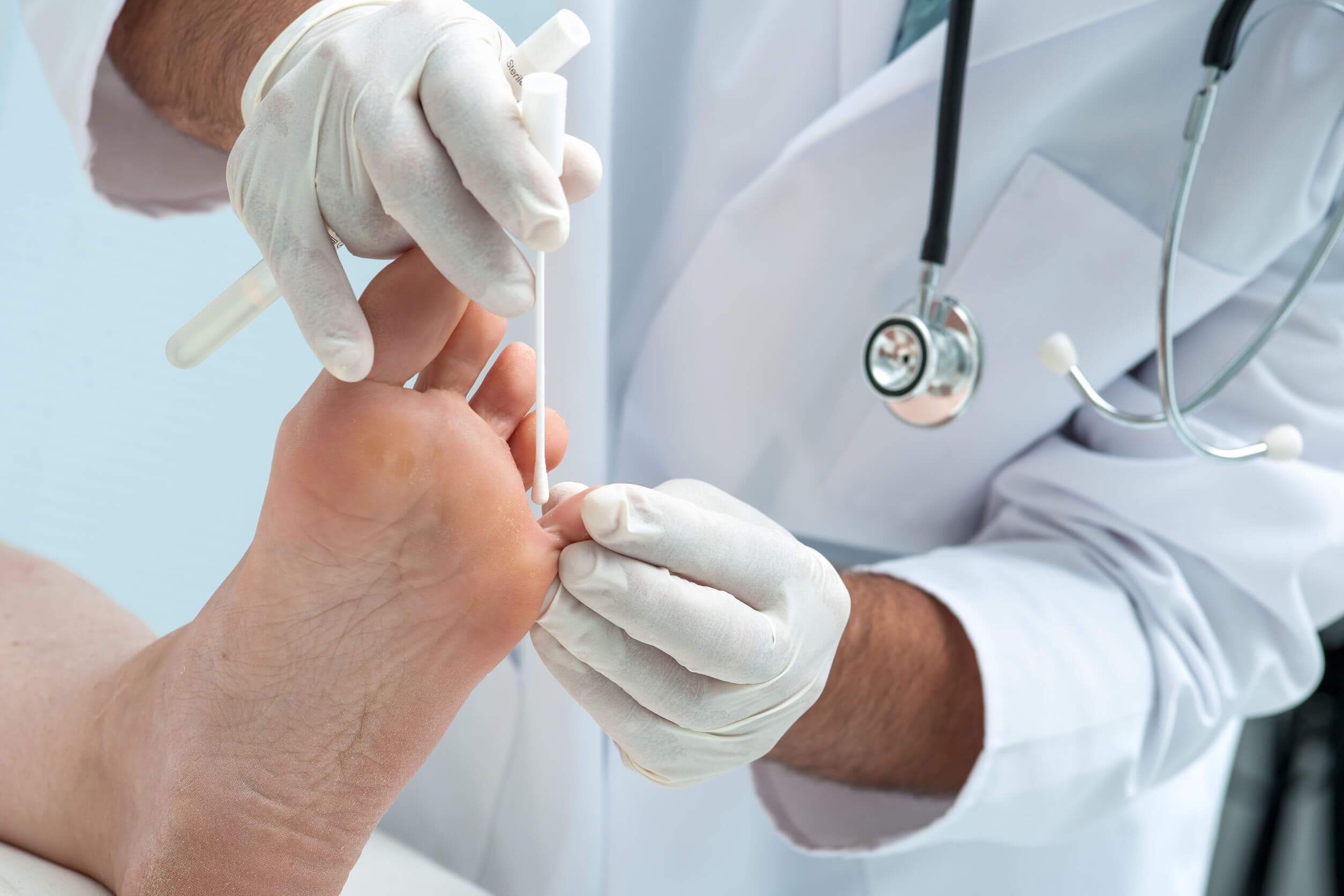
Фото: Осмотр ногтей врачом дерматологом
Эффективные методы лечения грибковой инфекции ногтей
Лечение онихомикоза достаточно длительный процесс, который состоит из комплексной терапии. Современная дерматология предоставляет несколько эффективных методов, позволяющих избавиться от онихомикоза. На практике чаще используют:
- системные антимикробные и противогрибковые препараты;
- местные антимикотики;
- физиотерапия;
- аппаратная косметология;
- народные средства;
- операция по удалению больного ногтя.
Для достижения максимального терапевтического эффекта, помимо основного лечения, важно следить за гигиеной ног и ногтей.
Аптечные препараты
Современная фармакология предоставляет достаточно большой ассортимент лекарственных препаратов, позволяющих вылечить грибок ногтей. Выпускаются они разными производителями в разных формах, имеют разную стоимость. В терапии чаще используют препараты системного и симптоматического действия. В первом случае лекарство оказывает губительное действие на патогенных грибковых возбудителей, разрушает их клеточную структуру, препятствует дальнейшему размножению и распространению. Препараты симптоматического действия купируют симптоматику, снимают зуд, шелушение, улучшают внешний вид ногтя.
Лечение онихомикоза может занять от 3-х до 6-ти месяцев, а порой и больше года потребуется, при этом всегда присутствует риск повторного инфицирования.
Самое эффективное средство – этиотропная терапия, которая состоит из применения таблеток, капсул, местных лекарств-мази, гели, лаки.
На практике чаще всего используют противогрибковые таблетки:
Действующие компоненты таких лекарств уничтожают патогенную грибковую флору, блокируют рост и размножение возбудителей. Назначать их может только врач индивидуально для каждого пациента.
Препараты местного действия действуют в самом очаге воспаления, снимают симптомы, разрушают патогенную грибковую флору:
- Низорал крем.
- Лак Лоцерил.
- Ламизил мазь или спрей.
- Микозорал мазь.
- Фукорцин, Креолин - растворы для обработки ногтей.
Если диагностируется грибок ногтей, лечение препаратами недорогими, но эффективными нужно обращать внимание на продукцию отечественных фармакологических компаний, стоимость которой в разы ниже, чем на иностранные препараты. При этом эффект от лечения аналогичный дорогостоящим лекарствам.
На начальных стадиях болезни или в комплексе с другими методами лечения хороший эффект можно получить от кератолитических средств:
- Набор Микоспор.
- Онихопласт.
- Салипод.
- Уреапласт.
Выпускаются они в форме пластыря, который после распаривания наклеивают на больной ноготь. Использовать их нужно в соответствии с инструкцией по применению.
Важно: После пройденного лечения и устранения симптомов болезни, риск рецидивов будет присутствовать всегда, поэтому нужно следить за чистотой ног, периодически использовать мази для предотвращения повторного развития болезни.
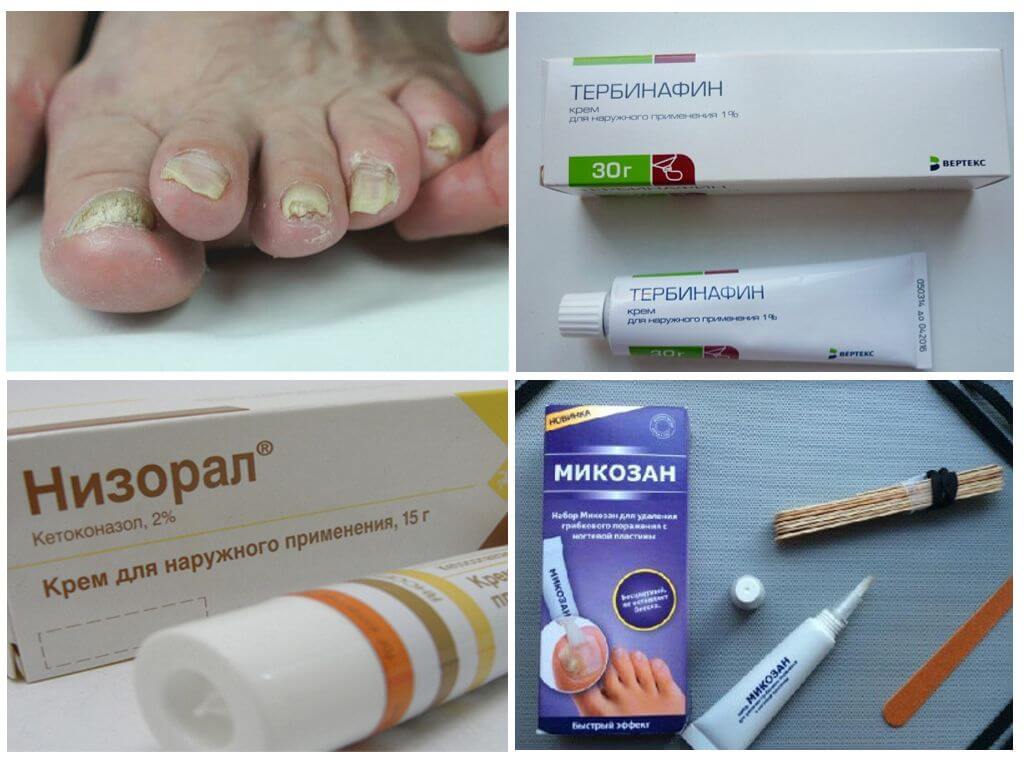
Фото: Препараты для лечения онихомикоза
Физиотерапия
Физиотерапевтическое лечение онихомикоза позволит ускорить период выздоровления, улучшит кровообращение, усилить рост здоровых тканей. Эффективность обладает:
- диатермия;
- амплипульстерапия;
- лазерное лечение;
- аппликации парафином;
- дарсонвализация;
- магнитотерапия.
Подобные процедуры назначаются короткими курсами – до 10 дней.
Народные средства
В помощь традиционной терапии приходят средства народной медицины. В качестве лечебного сырья используют различные травы, подручные средства, эфирные масла. Рассмотрим несколько эффективных рецептов:
Содовая ванночка. Обладает противомикробным действием, уничтожает патогенных грибковых паразитов, устраняет неприятный запах, позволяет размягчить ноготь перед его удалением. Для приготовления нужно в 2-х литрах теплой воды развести 2 ст.л соды, хорошо размешать и держать ноги 10 – 15 минут.
Йод. Мощный антисептик, позволяющий уничтожить патогенную грибковую флору. Наносить раствор йода нужно на больной ноготь, не затрагивая кожу 1 раз в 2 дня.
Эфирные масла. Избавиться от онихомикоза можно при помощи эфирных масел лаванды или чайного дерева. Достаточно при помощи ватного тампона наносить чистое масло на ноготь. Проводить процедуру рекомендуется перед сном.
Корень аира. Для приготовления лекарства нужно взять 30 г корня аира, залить кипятком, поставить на маленький огонь на 5 минут. Затем настоять 1 час, процедить. Полученным отваром можно обрабатывать ногтевые пластины или принимать внутрь по 50 мл, предварительно разбавив с водой 1:1. Лечение нужно продолжать около 2-х недель.
Используя любое средство от грибка ногтей на ногах, нужно убедиться в отсутствии аллергии.
Нетрадиционная медицина — не панацея, но все же, как средство профилактики или на начальных стадиях болезни оказывает хороший лечебный эффект.
Если эффект от консервативной терапии отсутствует или болезнь запущена, врач назначает операцию по удалению пластины ногтя. Ее проведение позволит сократить прием лекарственных препаратов, ускорить период выздоровления.

Фото: Содовые ванночки в лечении грибка ногтей.
Профилактика
Профилактика онихомикоза состоит из соблюдения некоторых правил, которых должен придерживаться каждый человек:
- Регулярно следить за чистотой ног и ногтей.
- Вести здоровый образ жизни.
- Правильное и витаминизированное питание.
- Своевременно лечить все сопутствующие заболевания.
Соблюдая элементарные правила, можно значительно снизить риск заболеваемости. Важно при первых признаках болезни исключить самолечение, только врач дерматолог сможет подсказать, как вылечить быстро грибок ногтей и исключить всевозможные осложнения болезни. Если в доме находится больной с онихомикозом, его близким нужно исключить всевозможный контакт с его вещами, поскольку присутствует большой риск инфицирования всей семьи.
Читайте также:

