Болеют ли гуси бешенством
Опубликовано: 26.04.2024

Вакцинация набирает обороты во всех регионах УрФО. Количество сделавших прививку только в Свердловской области на начало марта достигло 130 тысяч человек - и ни одного серьезного осложнения. Еще 62 тысячи записались на процедуру. Доверие к препарату есть, как и желание узнать, чего стоит ожидать от вакцины.
Несколько корреспондентов "РГ", в том числе автор этих строк, на себе проверили, как меняет прививка сложившийся за последний год уклад жизни. Изначально никаких проблем с записью не возникло: стартовали рано - в конце 2020-го, так что, когда в регион пришла первая партия "Спутника V", тут же последовали приглашения. Честно скажу: волновалась, давление скакнуло, да так, что врач на предварительном приеме едва не завернул обратно. То есть терапевт осматривает точно не для галочки. Мне помогли успокоиться, и треволнения с давлением оказались единственной неприятностью, связанной с первой прививкой.
Принятие повторной дозы "Спутника V" прошло эмоционально более спокойно, но на этот раз поднялась и продержалась примерно сутки температура. Отнестись к происходящему по-философски помогла печать в прививочном сертификате о том, что вакцинация пройдена. Проверять наличие антител пока рано. Да и, как утверждают специалисты, торопиться не стоит. Почему и как легче пережить почти месячный период между первой и второй прививкой? Обо всем этом мы расспросили главного эпидемиолога Екатеринбурга Александра Харитонова.
Александр Николаевич, врачи предупреждают: перед вакцинацией нельзя три дня употреблять спиртное, после прививки париться в бане. А нужно ли заранее готовить организм: принимать иммуностимуляторы, витамины? Как-никак стресс…
Александр Харитонов: В специальной подготовке необходимости нет. Это обычная прививка, как от любых инфекционных заболеваний. Главное, чтобы человек на момент вакцинации был здоров, у него не обострились хронические заболевания. Если есть склонность к аллергическим реакциям, конечно, лучше посоветоваться с лечащим врачом.
А к иммуностимуляторам я отношусь, если сказать корректно, не совсем хорошо. Уверен: иммунитет надо поддерживать естественным путем. Человек должен полноценно питаться, много времени находиться на свежем воздухе, высыпаться, и тогда иммунная система будет работать. То же самое касается витаминов. Сейчас модно принимать витамин Д. Есть такая возможность - принимайте, и перед прививкой это не повредит. Но тот же витамин Д есть в печени трески, витамин А - в моркови.
Некоторые медики утверждают, что прививаться в разгар пандемии рискованно.
Александр Харитонов: Опасность заразиться действительно существует, ведь COVID-19 передается воздушно-капельным путем и подхватить вирус, особенно если игнорировать защитные меры, можно в любой момент. Известен не один случай, когда между первой и второй прививками люди заболевали коронавирусом. Но, как показала практика, они перенесли недуг без серьезных проблем. Выработка антител в организме начинается уже через неделю после первой дозы.
Когда появляется полноценный иммунитет к вирусу? Сделал вторую прививку - и свободен как ветер?
Александр Харитонов: Нет, не свободен. Только через три недели после второй прививки вырабатывается необходимое для полной защиты количество антител.
Нужно ли для подтверждения сдавать тест?
Александр Харитонов: Тест необязателен. В любом случае на клеточном уровне антитела появятся. Конечно, на сто процентов не защитит никакая вакцина. Повторю: сделавший прививку человек даже если и заболеет, то не в тяжелой форме, и главное - не умрет.
По каким-то ощущениям можно определить, выработались антитела или нет? Я знаю людей, которые очень тяжело перенесли даже первую стадию. Молодые, бодрые.
Александр Харитонов: Вот как раз молодые более остро реагируют на первый этап - организм борется. На втором все должно быть нормально.
А если за весь период вакцинации не было осложнений, значит, и антитела не появятся?
Александр Харитонов: Это означает, что все прошло хорошо, просто организм реагировал не так бурно. Я, к примеру, ни после первой, ни после второй не зафиксировал никаких побочных проявлений. Может, слабость была, но я ее не заметил, поскольку напряженно работал. Тем не менее антитела выработались.
Я знаю человека, у которого и через месяц после второго этапа не обнаружили антител. Сказали, возможно, он резистентный к вакцине. Это хорошо или плохо? И что ему делать: прививаться другой вакциной?
Александр Харитонов: Не нужно торопиться и тем более колоть еще один препарат. Антитела могут появиться и позже. Опять же возникает вопрос о качестве используемых тест-систем. В лаборатории, куда вы придете на исследование, обязательно скажите, что проводите анализ после прививки и необходим количественный метод определения. В любом случае иммунная система привившегося уже готова к встрече с коронавирусом. Она увидит и среагирует на проникновение возбудителя.
В Екатеринбурге есть лаборатории, где бесплатно тестируют на антитела?
Александр Харитонов: Нет.
Многие уверены, что после прививки первые дни следует сидеть дома, чтобы никого не заразить…
Александр Харитонов: Ничего подобного. Все российские вакцины от коронавируса созданы на основе неживого вируса. Человек, которому ввели такую вакцину, не может быть источником заражения. Эта версия возникла, вероятно, по аналогии с вакциной от полиомиелита, где используется живой вирус и в определенный период нельзя допустить совместного нахождения привитых и непривитых детей.


Нужно ли извещать руководителя на работе, что ты прививаешься?
Александр Харитонов: Нигде не прописано, что необходимо информировать работодателя. Вакцинация - исключительно добровольная процедура. Я в своем коллективе четко знаю, кто переболел, кто привился, кто собирается ставить вакцину. С сомневающимися работаю. Но никого не будем выгонять или наказывать за отказ от вакцинации.
Сейчас много говорят о коллективном иммунитете. Утверждают: вирус прекратит распространение, когда 70 процентов людей обзаведутся антителами. А в конкретном трудовом коллективе?
Александр Харитонов: Коллективный иммунитет - когда все 100 процентов сотрудников имеют защитные антитела. Понятно, коллективы разные. Если вместе работают десять тысяч человек, тогда и 70 процентов хватит. Ну а если пара десятков, действенна только стопроцентная защита.
Зачем после прививки вести на портале госуслуг дневник своего самочувствия?
Александр Харитонов: Для учета редких реакций, возможных осложнений, получения рекомендаций и так далее. Кроме того, если вы зарегистрированы на портале, данные о проведенной вакцинации попадают в федеральный реестр и после второй прививки вам приходит сертификат с кодом, который можно распечатать и предоставлять как подтверждающий документ. Тому, кто не пользуется сайтом, ставят отметки в обычном прививочном сертификате и заверяют печатью медучреждения.
Сейчас активно обсуждается введение специальных документов - ковид-паспортов, чтобы они давали большую свободу передвижения. На ваш взгляд, такой документ необходим?
Александр Харитонов: Нет. Обычного прививочного сертификата достаточно.
Как настроиться на вакцинацию
Анна Ткач, клинический психолог, начальник консультативно-оздоровительного отдела Екатеринбургского городского центра медпрофилактики:
- Для начала осознайте, зачем вам ставить прививку, то есть мотивируйте себя. Традиционные доводы: я хочу перестать бояться заболеть, защитить собственное здоровье и своих близких от инфекции, расширить возможности для посещений кинотеатров, музеев или выезда в другие страны.
Когда нашли доводы, постарайтесь понять, что мешает пройти вакцинацию. Скорее всего, всплывут страхи, которые, если приглядеться, не имеют оснований. Не берем в расчет противопоказания к вакцинации, а рассматриваем исключительно тревогу без видимых оснований: боязнь повышения температуры, осложнений хронических заболеваний. Выяснив причину страхов, постарайтесь их предотвратить. К примеру, купите заранее лекарство для снижения температуры.
Вот так, поговорив с собой, можно прийти к выводу, что оснований для отказа от вакцинации нет. А есть мифы, информация в интернете, что нас с легкостью выводит из равновесия. Изучайте положительный опыт, достоверные сведения и верьте себе.

Боли в мышцах и суставах после ковида возникают у немалого процента перенесших это тяжелое заболевание. Особенно высок риск развития таких осложнений у пожилых пациентов, которые болели в средней, либо тяжелой форме. Нередко это осложнение сочетается с поражением мышц, связок, сухожилий, суставов и других органов.
У молодых людей, перенесших заболевание легко, осложнения регистрируются реже, но вероятность их возникновения гораздо выше, в сравнении с обычной ОРВИ или гриппом. В любом случае, появление первых симптомов требует повышенного внимания к лечению, направленному на прекращение патологических процессов в соединительных тканях, вызванных вирусом SARS-COV-2.
Причины болей в мышцах и суставах после коронавируса
Артрит и другие поражения соединительных тканей после коронавируса развиваются в результате воздействия двух факторов:
- Токсинов, образующихся при гибели пораженных вирусом клеток. В результате разрушения зараженных клеток выделяется множество веществ, являющихся стимуляторами воспалительных процессов. Вместе с кровью они разносятся по всему организму, что может привести к возникновению воспаления в различных суставах, мышцах, либо органах.
- Аутоиммунных процессов. Выздоровление происходит благодаря тому, что иммунная система учится вырабатывать антитела, уничтожающие вирусные частицы. Кроме этого, играет большую роль в подавлении инфекции быстрое распознание и уничтожение собственных клеток, зараженных коронавирусом. При этом вырабатываются специфические антитела, которые могут воздействовать и на здоровые клетки, разрушая их и вызывая ревматоидный артрит и другие патологии.
Некоторую роль в развитии осложнений и их степени тяжести играют индивидуальные особенности организма. У людей, склонных к аллергиям, либо другим нарушениям работы иммунитета, вероятность развития побочных патологий выше. Важно понимать, что делать, если болят мышцы после коронавируса, так как отсутствие своевременного лечения может привести к развитию гораздо более тяжелых патологий.
Какие осложнения могут возникнуть без своевременного лечения

Отсутствие вовремя начатого лечения может привести к дальнейшему усугублению симптомов. Кроме того, возрастает риск их утяжеления и появления более серьезных заболеваний, таких как:
- Миозит. Это воспаление мышечной ткани, которое может привести к ее разрушению. В результате в кровоток поступают белки из разрушенных мышечных волокон и блокируют работу почек, что приводит к почечной недостаточности.
- Кардиальные осложнения. Развиваются, если воспалительный процесс поражает сердечную мышцу, перикард, либо стенки сосудов.
- Энцефалопатия. Это поражение ЦНС, развивающееся в результате повреждения мелких сосудов и гематоэнцефалического барьера.
- Ревматоидный артрит. Относится к аутоиммунным патологиям, возникает при воздействии антител на суставной хрящ, либо оболочки сустава.
Чтобы избежать развития этих тяжелых патологий, важно вовремя начать лечение суставов после коронавируса. Это предотвратит дальнейшее усугубление процесса и позволит остановить его на ранней стадии, без перехода в более тяжелые формы.
Лечение в домашних условиях
При возникновении осложнений после перенесенного коронавируса в первую очередь нужно обратиться к врачу. Только специалист сможет верно оценить все факторы, провести правильную диагностику и назначить эффективное лечение.
Далеко не всегда требуется стационарное лечение, в большинстве случаев устранить возникшие проблемы можно в домашних условиях. Для этого используют комбинацию из медикаментозного лечения и физиотерапии. Чаще всего назначают противовоспалительные препараты, иммуномодуляторы, если диагностирована вторичная бактериальная инфекция – антибиотики.
Если суставы заболели после коронавируса, методы их лечения будут зависеть от общего состояния организма. При отсутствии высокой температуры тела и других тяжелых симптомов (нарушения работы сердца, почек, ЦНС) высокую эффективность демонстрируют аппараты для физиотерапии «Солнышко». Для этого подойдут:
- Ультрафиолетовые кварцевые облучатели (ОУФд-01, ОУФв-02). Обладают лечебным эффектом, способствуют снятию воспаления, улучшению обменных процессов в тканях, стимулируют кровообращение и общие защитные силы организма.
- Аппараты для магнитотерапии (АМнп-02). Особенно полезны в лечении осложнений с суставами, способствуют устранению воспаления при артрите, стимулируют регенерацию соединительной ткани.
Использование медицинских приборов «Солнышко» позволит значительно сократить восстановительный период, устранить неприятные ощущения в суставах и мышцах, предотвратить развитие более тяжелых осложнений. Главное – использовать приборы «Солнышко» строго в соответствии с инструкцией и только после консультации с лечащим врачом.
Бешенство — опасное и смертельное вирусное заболевание, но его появление можно предотвратить, если под рукой у медицинских работников есть противорабические вакцины и сыворотки. На латинском языке слово «бешенство» звучит как «rabies», что дословно обозначает «водобоязнь». Именно она является одним из основных симптомов заболевания. Почти в 100% всех клинических случаев бешенства передача вируса к человеку происходит от заражённых собак, которые могут быть как бродячими, так и домашними.
Может ли человек заразить бешенством животное?
Когда люди начинают знакомиться с этим заболеванием, читая соответствующую литературу, у них может возникнуть вопрос, передаётся ли эта страшная болезнь от человека к животному. Заразить бешенством животное (равно как и других людей) человек теоретически не может, поскольку инфекция передаётся только через слюну, попадающую в рану при укусе. Из одного вопроса логически следует другой: возможна ли передача вируса бешенства от человека к человеку? Классических случаев в медицине не описано, однако есть сведения о единичной передаче вируса, которая произошла в результате пересадки глазной роговицы.
Передача бешенства от животного к человеку
Заражение человека происходит только после того, как его укусит больное животное. Чем глубже укус и чем сильнее повреждения тканей, тем выше риск заражения смертельно опасной болезнью. Вирус содержится в слюне животного и, попадая в кровь, быстро распространяется по кровеносному руслу, в короткие сроки поражая важнейшие мозговые и нервные центры.
Чем опасно бешенство животных для человека
В среде врачей-инфекционистов бешенство получило название «зооноз»: болезнь, «передатчиками» которой являются больные животные. Заболевание опасно тем, что большая часть пациентов умирает в считанные дни после того, как у них начинают проявляться первые признаки инфекции. Более того, вирус, попавший в организм, коварен тем, что часто проявляет себя далеко не сразу. Средняя продолжительность инкубационного периода (времени с момента попадания вируса в организм до появления первых явных симптомов) может составлять от одной недели до двух-трёх месяцев. В практике встречаются случаи более длительного периода инкубации — до одного года. Это зависит от места повреждения, глубины раны и уровня вирусной нагрузки (количества вирусов в организме животного).
Бешенство опасно тем, что протекает оно очень тяжело и помочь человеку часто уже невозможно. Однако, согласно данным из «Википедии», заболевание считали неизлечимым до 2005 года (при условии явной симптоматики). Именно в 2005 году был подтверждён случай благополучного исхода у одного из больных уже на стадии проявления признаков заболевания. Речь идёт об одной из инновационных методик. Таким образом, по данным 2008 года, в мире было зарегистрировано 8 клинических случаев выздоровления. При этом, 3 случая подтвердились лабораторными исследованиями, а к 2012 году из 37 пациентов, которые были подвергнуты экспериментальному лечению, были спасены пятеро.

Контакт с больной собакой может произойти внезапно, когда вы этого совсем не ожидаете. Есть несколько признаков, на основании которых можно предполагать, что ваш домашний питомец или животное, встретившееся вам на улице, заражены бешенством:
- в начале болезни домашний любимец выглядит вялым, не играет, часто лежит;
- реакция на кличку слабо выражена или отсутствует;
- примерно на второй день болезни он становится беспокойным, ищет укромное место, чтобы спрятаться;
- далее наблюдаются признаки спутанности сознания: беспричинный лай, изменение тона голоса;
- собака судорожно заглатывает воздух, потому что ей становится трудно дышать из-за угнетения дыхательного центра в мозгу и спазма гладкой мускулатуры;
- животное пытается проглотить камень, деревяшку или иной несъедобный предмет;
- возникают непроизвольные подёргивания (судороги) передних и задних лап, шеи;
- появляется характерное отделение слюны, которая может капать изо рта.
Если вы встретите такое животное на улице, оно может выглядеть истощённым, постоянно чесаться. У него нарушена ориентация в пространстве, часто появляется агрессия. При отсутствии агрессивных проявлений со стороны собаки у человека может появиться желание ей помочь, но опасность заключается в том, что сознание у животного спутано и собака при контакте может проявить неадекватное поведение. При встрече с таким животным лучший вариант обезопасить себя и окружающих — не приближаться к нему и как можно быстрее сообщить о нём в службу отлова.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Бешенство у человека: симптомы
Выделяют два типа заболевания:
- «буйная» форма;
- «тихая» или паралитическая форма.
При «буйной» форме бешенства развитие тяжёлой болезни происходит по классическому сценарию, неоднократно описанному в литературе древнегреческих и средневековых врачей. Не случайно слово «бешенство» происходит от слова «бес»: больной начинает вести себя так, будто в него, действительно, вселилась какая-то ужасная сущность.
Первичные (или продромальные) симптомы как при одной, так и при другой форме болезни всегда начинаются с воспаления укушенного места. Если там остался рубец, он распухает, становится красным, чешется и зудит. Появляются такие симптомы:
- приступообразные боли в голове и месте укуса;
- больному становится трудно дышать и глотать;
- температура тела поднимается до 37-38С (по этой причине болезнь иногда можно принять за простуду или проявления иного воспалительного процесса);
- пациента часто тошнит из-за нарастающей интоксикации всего организма;
- появляются страх и паника.
Спустя два-три дня после продромальной симптоматики болезнь переходит в так называемую энцефалитную фазу, когда вирус уже явно поражает головной мозг и его ствол. У больного начинаются циклы мучительных спазмов и судорог, а раздражителем, вызывающим их, становится любой внешний фактор:
- яркий свет;
- шум;
- колебание и движение воздуха;
- плеск воды.
Энцефалитная стадия очень тяжела: люди могут кричать, метаться, рвать на себе одежду от боли и спазмов, проявляя огромную силу. Позже к симптомам присоединяются галлюцинации (чаще зрительные) и бредовые расстройства. Подъём температуры достигает критических цифр — 40-41С. Человек не может глотать слюну и пить воду. Слюна начинает регулярно выделяться изо рта в виде пены. Что касается гидрофобии, водобоязнь выглядит так: мышцы глотки начинают непроизвольно сокращаться уже не только при виде воды, но и при её звуках.
Если пациент не умирает в течение этих двух-трёх дней, энцефалитная фаза сменяется заключительной, паралитической. У больных отказывают тазовые органы, наблюдается паралич лицевых нервов. Психомоторное возбуждение становится всё меньше и меньше, однако это не означает улучшения состояния. Больной в силах принимать пищу и питьё, но спустя 12-20 часов тихо умирает по причине угнетения дыхательного и сердечно-сосудистого центров в мозгу. Смерть наступает внезапно, без выраженных агональных явлений.
«Тихая», или паралитическая форма бешенства, не отличается такой яркой симптоматикой. Основные её проявления — восходящие параличи по типу Ландри (постепенный паралич всех мышц, начинающийся с места укуса). Именно по причине более «тихого» течения эту форму бешенства бывает непросто отличить от других заболеваний.
Средняя продолжительность болезни составляет от 5 до 7 дней, в особо тяжёлых случаях — до 10-12 дней.

Вакцинация животных от бешенства
Прививку домашнему любимцу от бешенства следует делать регулярно — как минимум раз в год. Даже если речь идёт о домашней собаке и о благополучном районе, такая мера профилактики является обязательной, поскольку собака может заразиться от укуса другого (дикого или домашнего) животного. Переносчиками инфекции могут быть крысы, мыши, другие грызуны, лисы, волки. Привить собаку вы можете в любой ветеринарной клинике, а если она государственная, процедуру врач проведёт бесплатно.
Прививка от бешенства человеку
У инфекционистов и эпидемиологов есть такое понятие как профилактическая иммунизация определённым видом вакцины — в целях профилактики заражения той или иной болезнью. Иммунизация для профилактики показана лицам, которые являются представителями «опасных» профессий:
- лаборантам, работающим с биоматериалами;
- ветеринарам;
- волонтёрам, имеющим контакт с животными;
- людям, которые имеют прямой контакт с дикими животными и т.д.
От такой прививки не следует отказываться, если вам предстоит далёкое путешествие с регулярными выездами на природу, в сафари, в лес. Также существует ряд развивающихся стран с высоким риском заражения (контагиозностью). Перед поездкой в эти страны прививку нужно сделать обязательно.
Если человека покусала бродячая собака или другое животное, которое теоретически может оказаться носителем вируса, ему следует оказать первую помощь, обильно промыв рану чистой водой. Можно вызвать бригаду «Скорой» и сопроводить больного в амбулаторное учреждение, где ему окажут профессиональную медицинскую помощь: обработают рану специальным антисептиком, введут сильную вакцину, а если необходимо — АИГ (антиглобулин против бешенства).
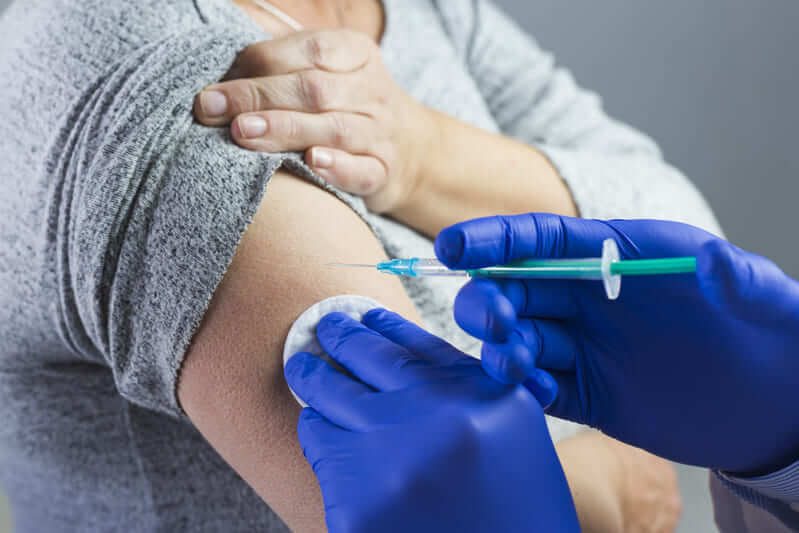
Даже если собака, покусавшая вас, выглядит домашней и здоровой, в целях профилактики рекомендуется как можно быстрее обратиться за помощью к медицинским работникам.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных. Распространяясь по нервным волокнам, вирус бешенства вначале повышает их возбудимость, а затем вызывает развитие параличей. Проникая в ткани спинного и головного мозга вирус вызывает грубые нарушения в работе ЦНС, клинически проявляющиеся различными фобиями, приступами агрессивного возбуждения, галлюцинаторным синдромом. Бешенство до сих пор остается неизлечимым заболеванием. По этой причине трудно переоценить значение профилактической антирабической вакцинации, проводимой пациенту в случае укуса животного.
МКБ-10
- Характеристика возбудителя
- Патогенез бешенства
- Симптомы бешенства
- Диагностика бешенства
- Лечение бешенства
- Профилактика бешенства
- Цены на лечение
Общие сведения
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Характеристика возбудителя
Бешенство вызывает РНК-содержащий рабдовирус, имеющий пулевидную форму и обладающий двумя специфическими антигенами: растворимый AgS и поверхностный AgV&. В процессе репликации вирус способствует возникновению в нейронах специфических включений – эозинофильных телец Бабеша-Негри. Вирус бешенства довольно устойчив к охлаждению и замораживанию, но легко инактивируется при кипячении, воздействии ультрафиолетового излучения, а также дезинфекции различными химическими реагентами (лизол, хлорамин, карбоновая кислота, сулема и др.).
Резервуаром и источником бешенства являются плотоядные животные (собаки, волки, кошки, некоторые грызуны, лошади и скот). Животные выделяют вирус со слюной, контагиозный период начинается за 8-10 дней до развития клинических признаков. Больные люди не являются значимым источником инфекции. Бешенство передается парентерально, обычно во время укуса человека больным животным (слюна, содержащая возбудителя, попадает в ранку и вирус проникает в сосудистое русло). В настоящее время есть данные о возможности реализации аэрогенного, алиментарного и трансплацентарного пути заражения.
Люди обладают ограниченной естественной восприимчивостью к бешенству, вероятность развития инфекции в случае заражения зависит от локализации укуса и глубины повреждения и колеблется в пределах от 23% случаев при укусах конечностей (проксимальных отделов) до 90% в случае укуса в лицо и шею. В трети случаев заражение происходит при укусе диких животный, в остальных случаях виновниками поражения человека бешенством являются домашние животные и скот. В случае своевременного обращения за медицинской помощью и проведения профилактических мероприятий в полней мере бешенство у инфицированных лиц не развивается.
Патогенез бешенства
Вирус бешенства проникает в организм через поврежденную кожу и распространяется по волокнам нервных клеток, к которым имеет выраженную тропность. Кроме того, возможно распространение вируса по организму с током крови и лимфы. Основную роль в патогенезе заболевания играет способность вируса связывать рецепторы ацетилхолина нервных клеток и повышать рефлекторную возбудимость, а в последующем - вызывать параличи. Проникновение вируса в клетки головного и спинного мозга приводят к грубым органическим и функциональным нарушениям работы ЦНС. У больных развиваются кровоизлияния и отек головного мозга, некроз и дегенерация его ткани.
В патологический процесс вовлекаются клетки коры полушарий, мозжечка, зрительного бугра и подбугорной области, а также ядра черепно-мозговых нервов. Внутри нейронов головного мозга при микроскопии отмечаются эозинофильные образования (тельца Бабеша-Негри). Патологическое перерождение клеток ведет к функциональным расстройствам органов и систем ввиду нарушения иннервации. Из центральной нервной системы вирус распространяется в другие органы и ткани (легкие, почки, печень и железы внутренней секреции и др.). Попадание его в слюнные железы ведет к выделению возбудителя со слюной.
Симптомы бешенства
Инкубационный период бешенство может составлять от пары недель при локализации укуса на лице или шее до нескольких месяцев (1-3) при внедрении возбудителя в области конечностей. В редких случаях инкубационный период затягивался до года.
Бешенство протекает с последовательной сменой трех периодов. В начальном периоде (депрессии) отмечается постепенное изменение поведение больного. В редких случаях депрессии предшествует общее недомогание, субфебрилитет, боль в области ворот инфекции (как правило, уже зажившей к началу заболевания раны). Иногда (крайне редко) место внедрения возбудителя вновь воспаляется. Обычно в этом периоде клиника ограничивается проявлениями со стороны центральной нервной системы (головные боли, расстройства сна, потеря аппетита) и психики (апатия, подавленность, раздражительность, угнетенность и приступы страха). Иногда больные могут ощущать дискомфорт в груди (стеснение), страдать расстройством пищеварения (обычно запорами).
Разгар заболевания (стадия возбуждения) наступает на 2-3 день после появления первых признаков депрессии, характеризуется развитием различных фобий: боязни воды, воздуха, звуков и света. Гидрофобия – боязнь воды – мешает больным пить. Характерное поведение – при протягивании стакана с водой, больной с радостью его берет, но попытка выпить жидкость вызывает приступ парализующего страха, приостановку дыхания и больной бросает стакан. Однако не всегда бешенство сопровождается гидрофобией, что может затруднять диагностику. При прогрессировании заболевания больные страдают от сильной жажды, но ввиду сформировавшегося рефлекса даже вид и шум воды вызывают спазмы дыхательных мышц.
Аэрофобия характеризуется приступами удушья в связи с движением воздуха, при акустофобии и фотофобии такая реакция наблюдается на шум и яркий свет. Приступы удушья кратковременны (несколько секунд), их сопровождают спазмы и судороги мимической мускулатуры, зрачки расширены, больные возбуждены, испытывают панический ужас, кричат, откидывают голову назад. Наблюдается дрожание рук. Дыхание во время пароксизмов прерывистое, свистящее, вдохи – шумные. В дыхании задействована мускулатура плечевого пояса. В этом периоде больные пребывают в агрессивном возбужденном состоянии, много кричат, склонны к бессистемной агрессивной активности (мечутся, могут ударить или укусить). Характерна гиперсаливация.
С прогрессированием заболевания приступы возбуждения становятся все чаще. Отмечается потеря веса, избыточное потоотделение, возникают галлюцинации (слуховые, зрительные и обонятельные). Продолжительность периода возбуждения составляет 2-3 дня, реже удлиняется до 6 суток.
Терминальная стадия болезни – паралитическая. В тот период больные становятся апатичны, их движения ограничены, чувствительность снижена. Ввиду стихания фобических пароксизмов возникает ложное впечатление, что больному стало лучше, однако в это время быстро поднимается температура тела, развивается тахикардия и артериальная гипотензия, возникают параличи конечностей, а в дальнейшем и черепно-мозговых нервов. Поражение дыхательного и сосудодвигательного центра вызывает остановку сердечной деятельности и дыхания и смерть. Паралитический период может длиться от одного до трех дней.
Диагностика бешенства
Есть способы выделения вируса бешенства из ликвора и слюны, кроме того, существует возможность диагностики с помощью реакции флюоресцирующих антител на биоптатах дермы, отпечатках роговицы. Но ввиду трудоемкости и экономической нецелесообразности эти методики не применяются в широкой клинической практике.
В основном диагностику осуществляют на основании клинической картины и данных эпидемиологического анамнеза. К диагностическим методикам, имеющим прижизненный характер, также относят биопробу на лабораторных животных (новорожденных мышах). При заражении их выделенным из слюны, ликвора или слезной жидкости вирусом, мыши погибают через 6-7 дней. Гистологический анализ ткани головного мозга умершего больного позволяет окончательно подтвердить диагноз в случае выявления в клетках телец Бабеша-Негри.
Лечение бешенства
В настоящее время бешенство является неизлечимым заболеванием, терапевтические мероприятия носят паллиативный характер и направлены на облегчение состояния пациента. Больные госпитализируются в затемненную шумоизолированную палату, им назначают симптоматические средства: снотворные и противосудорожные препараты, обезболивающие, транквилизаторы. Питание и регидратационные мероприятия осуществляют парентерально.
Сейчас идет активное опробование новых схем лечения с помощью специфических иммуноглобулинов, иммуномодуляторов, гипотермии головного мозга и методик интенсивной терапии. Однако до сих пор бешенство является смертельным заболеванием: летальный исход наступает в 100% случаев развития клинической симптоматики.
Профилактика бешенства
Профилактика бешенства в первую очередь направлена на снижение заболеваемости среди животных и ограничение вероятности укуса бродячими и дикими животными человека. Домашние животные в обязательном порядке подвергаются плановой вакцинации от бешенства, декретированные категории граждан (работники ветеринарных служб, собаколовы, охотники и т.д.) проходят иммунизацию антирабической вакциной (троекратное внутримышечное введение). Спустя год производится ревакцинация и в дальнейшем в случае сохранения высокого риска заражения, рекомендовано повторение иммунизации каждые три года.
В случае укуса животного обязательно производится комплекс мер, направленных на предотвращение бешенства: рана промывается медицинским спиртом, обрабатывается антисептиками, накладывается асептическая повязка, после чего следует немедленно обратиться в травматологический пункт (либо к хирургу или фельдшеру ФАП). В кратчайшие сроки проводится курс профилактической антирабической вакцинации (сухой инактивированной вакциной) и пассивной иммунизации (антирабический иммуноглобулин). Схема профилактических инъекций зависит от локализации укуса, глубины раны и степени загрязнения слюной.
ОТ БЕШЕНСТВА НЕ ВЫЗДОРАВЛИВАЮТ ! ЭТО АБСОЛЮТНО СМЕРТЕЛЬНАЯ БОЛЕЗНЬ!
Если есть хотя бы 0.5% вероятность того, что у животного бешенство, вакцинацию необходимо сделать немедленно.
ПРЕИМУЩЕСТВА ВАКЦИНАЦИИ ПРЕПАРАТОМ КОАБ в клинике №1 ВиТерра Беляево
При выполнении вакцинации в клинике №1 ВиТерра Беляево используются вакцины, прошедшие сертификационную процедуру, которая подтвердила их качество. Вакцинация в клинике №1 ВиТерра Беляево высокоэффективна. Медицинский персонал клиники следует всем установленным правилам, что предотвращает побочные реакции организма.
Ждём Вас в нашем медицинском центре, где Вы можете привиться от этого смертельно опасного заболевания, которым является бешенство!
ЭКСТРЕННАЯ ПРОФИЛАКТИКА БЕШЕНСТВА – эффективна , если начата не позднее 14-го дня!
- Условный курс – это несколько инъекций, проводимых лицам, укушенных животными, при этом за животными проводится наблюдение в течение 10 дней.
- Безусловный курс – это курс прививок, назначаемый лицам, укушенным больным бешенством животным или неизвестным животным, пронаблюдать за которым нет возможности.
Если наблюдение за животным невозможно или были выявлены признаки его инфицирования, вакцинацию продолжают на 14-й, 30-й, 90-й день после контакта.
В случае укуса животным:
- В течение 10 минут промыть рану (место повреждения) с мылом, чтобы смыть слюну животного.
- Края раны обработать настойкой йода.
- Немедленно обратиться в ближайший травмпункт для получения медицинской помощи, в т.ч. лечебно-профилактической (курс антирабических прививок против бешенства).
- Прививка – единственное средство, предотвращающее это заболевание.
Бешенство – смертельное инфекционное заболевание, вызываемое вирусом бешенства (Rabies virus), характеризующееся тяжёлым поражением нервной системы.
Возбудитель бешенства – вирус, имеющий форму пули, размеры от 90-170 до 110 -200 нм, содержит однонитевую РНК.
Различают природный тип бешенства, очаги которого формируются дикими животными (волк, енот, лисица) и городской тип бешенства (собаки, кошки, сельско-хозяйственные животные).
В Московской области, по статистике, основными носителями вируса являются дикие ежи и лисы. Часто эти животные заражают собак или домашний скот. Уже от них вирус может передаваться человеку.
В 60% случаев человек заражается от собак. Гораздо реже - от кошек (10% случаев).
Заражение человека бешенством происходит обычно в результате укуса собаки, диких животных или ослюнения кожных покровов или слизистых оболочек. Возможно заражение, если прикасаться к предметам, загрязненным слюной бешеного животного.
Наиболее опасными считаются укусы головы, лица, шеи, кисти рук и ступней. Если своевременно не обратиться в лечебное учреждение за антирабической помощью (экстренной профилактикой против бешенства) заболевание всегда заканчивается смертельно.
Вероятность развития бешенства зависит от различных факторов: вида укусившего животного, количества попавшего в организм вируса, состояния иммунной системы.
Имеет значение место укуса – наиболее опасным в плане заражения является голова, ступни (места, наиболее богатые нервными окончаниями).
Основные признаки больного бешенством животного:
- слюнотечение;
- агрессивность;
- поджатый хвост;
- отказ от приёма пищи и воды;
- ВЫХОД ДИКИХ ЖИВОТНЫХ В ДНЕВНОЕ ВРЕМЯ В НАСЕЛЕННЫЕ ПУНКТЫ.
Патогенез
Основную роль в патогенезе заболевания играет способность вируса связываться с рецептором ацетилхолина нервных клеток и повышать рефлекторную возбудимость, а в последующем – вызывать параличи.
Как развивается заболевание
Инкубационный, скрытый период (время, прошедшее от момента укуса до возникновения первых симптомов бешенства).
Продолжительность инкубационного периода зависит от места укуса: чем ближе место проникновения вируса к голове, тем быстрее появляются симптомы бешенства. Особенно опасны укусы, царапины пальцев рук, ног, головы и лица.
Выделяют 3 стадии заболевания:
- На 1-й стадии проявляется общее недомогание, головные боли, повышение температуры, боль в горле, снижение аппетита. В месте укуса появляются неприятные ощущения. У больного бешенством человека возникает необъяснимый страх, тревога, депрессия, бессоница.
- На 2-й стадии (через 1-3 дня) появляется возбуждение. Приступы боязни воды. При попытке принятия жидкостей появляются спазмы мышц глотки. Дыхание сопровождается болью, судорогами.
- На 3-й стадии (4-3 день) характерно успокоение, исчезает водобоязнь, появляется ложная надежда на выздоровление. Развивается паралич конечностей, нарушение сознания, судороги.
Лечение
Методов лечения, как таковых, нет.
БЕШЕНСТВО – это неизлечимое заболевание. После появления первых признаков спасти больного не удаётся.
Специфическая терапия отсутствует. Больной просто помещается в отдельную палату с защитой от внешних раздражителей.
Единственный способ спасти человека – предотвратить болезнь, убив её в зародыше, путём введения вакцины, но сделать это необходимо не позже 14-го дня со времени укуса и до появления симптомов!
ВЫЛЕЧИТЬ НЕЛЬЗЯ, ПРЕДУПРЕДИТЬ МОЖНО.
Читайте также:

