Сколько шейных позвонков у гусей
Опубликовано: 24.07.2024
Введение
Класс птиц разделяют на бескилевых и килевых. К последним относятся отряды гусеобразных и куриных.
Строение организма у представителей класса птиц связано с их особенностью передвижения, которая заключается в приспособленности к полету. Например, изменение строения грудных конечностей, облегчение большинства систем органов, наличие перьев, наличие больших воздухоносных мешков и т.д.
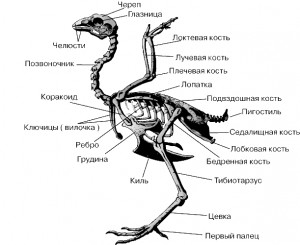
Скелет.
Скелет птиц отличается особой легкостью благодаря пневматическим костям (т.е. содержащим воздушные полости), а также особенностям строения. Позвоночный столб, как и у млекопитающих представлен шейным, грудным, поясничным, крестцовым и хвостовым отделами.
Шейный отдел представлен большим количеством позвонков, чем у млекопитающих (куры 13-14, утки 14-15, лебеди 23-25, гуси 17-18, страус 18-20), S-образно изогнут. Остистые отростки слабо развиты или полностью отсутствуют, вентральные гребни хорошо выражены, на поперечных отростках видны рудименты ребер, направленные каудально. Межпоперечные отверстия образуют шейный канал, в котором проходят артерия, вена и симпатический нерв. Тела позвонков соединяются седловидными суставами с хрящевыми прослойками, что обеспечивает высокую подвижность шейного отдела позвоночника.
Грудной отдел образован 7 (куры) или 9 (утки и гуси) отделами. Со второго по пятый позвонки срослись в единое целое. Первые 1-3 ребра у птиц являются астернальными, т.е. не достигают грудины. Каждое полное ребро разделяется на вертебральный и стернальный костные участки. Вертебральные участки ребер несут по крючковидному отростку (processus uncinatus), который направлен каудально и присоединяется к последующему ребру, что обеспечивает прочность грудной клетки. Нижние концы вертебральных участков соединяются с стернальными посредством суставов, располагаясь почти под прямым углом. Грудная кость очень сильно развита, внутренняя поверхность ее вогнута, а наружная выпуклая поверхность имеет на саггитальной плоскости массивный киль, или гребень грудины (carina s. crista sterni). К нему прикрепляются грудные мышцы, благодаря которым осуществляется полет. У бегающих птиц гребень отсутствует. Задний край грудины имеет различной у разных видов длины парную вырезку.
Тазовый отдел состоит из 11-14 сегментов, срастающихся в одну пояснично-крестцовую кость.
Хвостовой отдел состоит из 5 (куры) или 7 (утки, гуси) позвонков, к которым на самом конце присоединяется копчик, или пигостиль (pygostil), но котором укрепляются рулевые крылья.
Череп птиц состоит из лицевого и мозгового отделов. Мозговой отдел состоит из рано срастающихся костей. Затылочная кость имеет только один затылочный бугорок для сочленения с атлантом, клиновидная кость имеет только височные крылья, в височной кости каменистая кость и чешую срослись. Межтеменная кость отсутствует. Решетчатая кость без развитого лабиринта. Орбиты широкие, глубокие, отделены друг от друга межорбитальной костной пластинкой.
Лицевой отдел черепа устроен сложней, но объем его сравнительно небольшой. Его легкость обеспечивается отсутствием зубов и особым строением верхней челюсти, которая слилась в целое образование, подвижное по отношению к мозговому отделу. Нижнечелюстная кость состоит из двух участков: краниального (зубная кость — os dentale) и каудального (сочлененная кость — os articulare). Квадратная кость (os quadratum) находится внутри челюстного сустава, поэтому сложный челюстной сустав и система подвижных костей черепа создают механизм широкого раскрытия ротовой полости.
Грудная конечность сильно изменена по сравнению с млекопитающими и называется крылом. Плечевой пояс представлен лопаткой, ключицей и коракоидом. Благодаря этому птица может совершать большие и сильные размахи свободной части крыла при полете. Лопатка лишена лопаточного хряща и имеет вид узкой пластинки. Коракоидная кость (os coracoideum) самая мощная, она соединяется с лопаткой, плечевой костью и ключицей. Ключицы срастаются дистальными костями, образуя вилку, или дужку (furula). На медиальной поверхности плечевого крыла есть пневматическое отверстие, ведущее в воздухоносную полость кости (foramen pneumaticum).Локтевая кость развита сильнее лучевой, между ними значительное межкостное пространство. Кости кисти редуцированы. Запястье представлено запястной лучевой и локтевой костями. Пясть редуцирована до трех члеников, слившихся в одно образование, к которому прирос дистальный ряд запястья. Фаланги пальцев редуцированы, явно сохранен только третий палец с двумя фалангами.
Подвздошная кость срастается с пояснично-крестцовым отделом и простирается над концами последних ребер на грудной конечности. Лонные кости не срастаются, вентральная стенка тазовой полости состоит из мышц, соединительной ткани и кожи. Бедренная кость короче костей голени, имеет один вертел. Тело кости искривлено в дорсальную сторону. Большеберцовая кость длинная, с ее дистальным отделом срастается проксимальный отдел заплюсны, образуя большеберцово-заплюсневую кость (tibiotarsus). Малоберцовая сильно редуцирована и срослась с большеберцовой. Кости заплюсны срастаются с 2, 3, 4й плюсневыми костями, образуя заплюсно-плюсневый сустав, или цевку. Первая плюсневая кость маленькая и сочленяется с первым пальцем. Проксимальнее нее у петухов имеется шпорный отросток. Скелет пальцев насчитывает 4 луча. Количество и размер фаланг у разных видов варьирует.
Мускулатура.
У нелетающих птиц или летающих с трудом, к которым относятся куры, мускулатура бледная, в ней меньше чем в красных кровеносных сосудов, меньше миоглобина, преобладают гликолитические ферменты, благодаря чему они быстро сокращаются, но утомление наступает довольно скоро.
Хорошо развиты кожные мышцы, так как часть из них оканчивается на перьевых влагалищах. Мимическая мускулатура отсутствует, однако хорошо развиты жевательные мышцы. Дорсальные мышцы грудного и поясничного отделов позвоночника развиты очень слабо из-за неподвижности этих отделов. Брюшные мышцы представлены тонкими и слабыми пластами. Шейная мускулатура у птиц хорошо развита и дифференцирована. Довольно сложная мускулатура крыла и тазовых конечностей, особенно массивны мышцы бедра.
Кожный покров и его производные.
Кожный покров птиц состоит из эпидермиса, основы кожи и подкожного слоя. В коже не содержится потовых и сальных желез, эпидермис постоянно шелушится. Над последними крестцовыми позвонками имеется копчиковая железа (glandula uropigii), функционирующая наподобие сальной и служащая для смазки перьевого покрова (при помощи клюва). Большое значение при полете и для терморегуляции, осязания, защиты и полового деморфизма имеют перья. У домашних птиц различают контурные (покровные), нитчатые, пуховые и кисточковые перья.
Линька у птиц бывает ювенильная (раз в жизни) и сезонная (раз в год). На период линьки у домашних птиц прекращается яйценоскость.
Органы пищеварения.
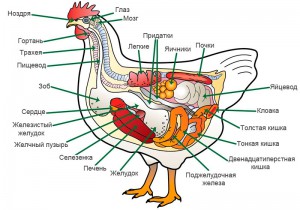
Ротоглотка птиц состоит из ротовой полости и глотки. В ротовой полости отсутствуют зубы, десны, щеки и губы. Челюсти одеты роговым чехлом — клювом, который состоит из надклювья и подклювья.
Пищевод имеет широкий просвет и переходит в зоб (ingluves), представленный у кур перед входом в грудной отдел односторонним выпячиванием пищевода с правой стороны. В нем происходит накапливание и мацерация твердого питательного материала.
Желудок состоит из железистой и мускульной частей. Железистая часть расположена между долями печени как продолжение пищевода, содержит железы. Сужаясь, она переходит в мускульную, сильнее выраженную у зерноядных, округлую крупную часть. Ее стенки формируют четыре крупных мышцы из гладкой мышечной ткани. На наружных поверхностях видны блестящие белые сухожильные зеркала. Эта часть по функции коррелятивно связана с зобом. Трубчатые железы мускульного желудка многих птиц образуют кутикулу: твердую кератиновую оболочку, которая так же помогает механически обрабатывать пищу (перетирать).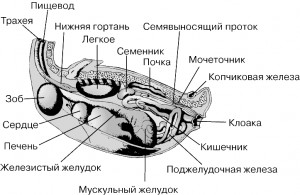
Двенадцатиперстная кишка выходит с правой стороны краниального края мышечной части желудка, образуя петлю, между коленами которой расположена поджелудочная железа, закрепленная поджелудочно-двенадцатиперстной связкой. Железа имеет две (утки, гуси) или три (куры) доли, от которых отходит соответствующее количество протоков.
Далее идет тощая кишка длиной около 1 метра. У цыплят на стенке кишки есть остаток бывшего желточного мешка в виде небольшого дивертикула. У 50% кур он незаметен, однако у большинства гусей и уток сохраняется. Подвздошная кишка лежит между правой и левой слепыми кишками и заканчивается в толстой кишке.
Печень у птиц сравнительно крупная, разделяется на две доли, удерживается серповидной связкой. На правой ее доле у большинства птиц имеется желчный пузырь. Из левой доли начинается печеночный проток, который из правой доли идет в желчный пузырь, от которого в двенадцатиперстную кишку направляется пузырный проток.
Толстый кишечник отграничен от тонкого складкой слизистой оболочки, за которой расположена две слепые кишки. Далее под позвоночником идет прямая кишка, которая впадает в клоаку.
Клоака (cloaca) — конечная часть пищеварительного тракта. Двумя складками она подразделяется на три отдела: краниальный (coprodeum), средний (urodeum) и конечный(proctodeum). В средний отдел открываются мочеточники и выводящие пути половых органов. Дефекация и выделение происходят одновременно при помощи мускулатуры кишечной стенки и давления воздухоносных мешков.
Органы мочеотделения.
Система органов выделения у птиц заметно проще, чем у млекопитающих. Почки не имеют почечных чашек, лоханки, и даже нет четкого разграничения на мочеотделительную и отводящую зоны. Лежат в вентральных углублениях пояснично-крестцового отдела позвоночника и подвздошной кости. Мочеотделительные канальцы, подходя к вентральному (медиальному) краю почки, соединяются в короткие ветви, которые и открываются в мочеточник. Мочеточник проходит по медиальному краю назад и открывается в средний отдел клоаки. Мочевого пузыря у птиц нет.
Половые органы самца.
Семенники бобовидной или яйцевидной формы, размер их зависит от полового цикла. Закреплены в брюшной полости при помощи короткой брыжейки. На медиальной поверхности есть небольшие придатки. Семяпроводы извиваются и ведут в средний отдел клоаки, где открываются на небольшом сосочке у петухов. У селезня имеется аналог наружного полового органа. Придаточный половых желез у птиц нет.
Половые органы самки.
Правый яичник редуцируется в период эмбрионального развития. Глубокий слой яичника является глубокой зоной. С возрастом яичник становится все более бугристым за счет зреющих фолликулов. Яйцеклетки растут неравномерно, самые зрелые отвисают на стеблевидных выростах серозной оболочки. После выходя яйца на стебельке некоторое время остается полая чашка (calyix).
Яйцепровод состоит из воронки (fundibulum), белковой части, перешейка (istmus), птичьей матки и влагалища, открывающегося в средний отдел клоаки. В процессе прохождения по яйцеводу формируется белковая, а затем кожистая, и наконец, известковая скорлупа.
Система органов крово- и лимфообращения.
Сердце птиц четырехкамерное, полностью разделено на правую и левую половины. В правом желудочке нет папиллярных мускулов. У атриовентрикулярного отверстия есть двойная мышечная пластинка, служащая клапаном этого отверстия.
Дуга аорты сохраняется правая. Также особенностью является наличие двух краниальных полых вен.
Лимфатические узлы встречаются редко и располагаются в двух местах: в области входа в грудную клетку у конца яремных вен и в области поясницы над позвоночником. На спинной стороне клоаки расположена фабрициева сумка, орган, значительно редуцированный у взрослых птиц (начиная с 8—9-месячного возраста), но нормально функционирующий у молодых. Фабрициева сумка образует лимфоциты и оксифильные лейкоциты.
Селезенка небольшая, округлой формы, лежит на правой стороне желудка.
Эндокринный аппарат.
Представлен гипофизом, эпифизом, щитовидной железой, околощитовидными железами, тимусом, надпочечниками и ультимобронхиальными железами.
Нервная система.
Продолговатый мозг сильно выпуклый.
Мозжечок состоит из хорошо развитого червячка и небольших долей.
Средний мозг состоит из хорошо выраженного двухолмия и широкой полости. Промежуточный мозг имеет небольшие зрительные бугры.
Большие полушария характеризуются тем, что не имеют извилин и борозд (кроме сильвиевой). Мозолистое тело отсутствует, нет аммоновых рогов, боковые желудочки широки. Все черепные нервы присутствуют, однако некоторые слабо развиты из-за недоразвитой мимической и некоторой другой мускулатуры.
Органы чувств.
Глазное яблоко относительно большое. В склере имеется хрящевая пластинка, окостеневшая при переходе в роговицу, и костная ткань в участке выхода зрительного нерва. На сосудистой оболочке около выхода зрительного нерва расположен гребень в виде клиновидного выступа, вершина которого прикреплена к капсуле хрусталика. В нижнем веке присутствует хрящевая пластинка. Развито третье веко. Слезная железа небольшая с одним выводным протоком. Между орбитой и периорбитой лежит гардерова железа.
Наружное ухо не имеет ушной раковины, входное отверстие прикрыто складкой кожи и перьями. Барабанная перепонка закреплена на костном кольце. В среднем ухе всего одна слуховая косточка — столбик. В улитке есть слуховой сосочек (аналог кортикова органа).
Обонятельный анализатор представлен клетками в дорсальной носовой раковине. Вкусовые сосочки на языке отсутствуют. Есть вкусовые окончания в слизистой языка кур и вкусовые луковицы у уток и гусей. У птенцов вкусовых рецепторов больше.
Кожные анализаторы представлены свободными нервными окончаниями в коже. Особо много их в цероме на границе клюва с кожей головы. У уток и гусей их также много в пластинках рамфотеки и в восковице, покрывающей поверхность надклювья.
Ветеринарный врач Казаков Артем Аркадьевич
А натомия птиц. Тест 1
1. Сколько шейных позвонков у гусей
• 17-18
2. На какой стадии развития появляется сегментация
3. Какие кишки относятся к тонкому отделу кишечника
4. Масса мышечного желудка у индеек
5. Сколько пальцев на грудной конечности у птиц
• 3
6. Масса мышечного желудка у уток
7. Какие сосочки языка являются механическими
8. У кого из нижеперечисленных птиц на осевом позвонке имеется межпоперечный желоб
9. Укажите место расположения желудка:
• левая брюшная полость
10. Какая железа является с двойной секрецией
11. Чему соответствует количество костных сегментов
12. Из каких камер состоит желудок птиц:
13. Как называется выход из мышечного желудка в двенадцатиперстную кишку
• привратник
14. Количество ребер у кур
15. Как называется сальная железа у птиц
16. Из каких оболочек состоит стенка органов пищеварения:
17. К какой группе мышц относится поперечная грудная мышца:
• мышцы грудныx стенок
18. Для какой плоскости характерны следующие направления: дорсальный, вентральный, верхний, нижний
• фронтальная
19. У кого из птиц в носовой перегородке имеется овальное отверстие
20. Для какой плоскости характерны следующие направления: краниальная, каудальная:
21. Какой формы яичник у птиц
22. Как называются клетки костной ткани
• остеоциты
23. У кого из нижеперечисленых птиц три грудных позвонка срослись между собой и с первым поясничным
24. Масса железистого желудка у индеек
25. По видам движения тазобедренный сустав:
26. На сколько камер подразделяется носовая полость
• 3
27. На какие области делится шея птиц?
• горло, зоб, зашеек
28. Какую форму имеет мышечный желудок
29. Что такое орган?
30. Количество вертелов бедренной кости
31. Укажите, что относится к периферическому скелету:
• скелет конечностей
32. Сколько хрящей образуют остов гортани
33. Из каких зародышевых листков развивается аппарат пищеварения:
34. Какие ребра называются астернальными
35. Голосовой орган птиц
36. Какая кость конечностей имеет вертелы
• бедренная
37. Сколько грудных позвонков у кур
38. Какая из зон почек мочеобразующая
39. Сколько шейных позвонков у уток
40. Какие части различают на подклювье
36. Какая кость конечностей имеет вертелы
• бедренная
37. Сколько грудных позвонков у кур
• 7
38. Какая из зон почек мочеобразующая
39. Сколько шейных позвонков у уток
40. Какие части различают на подклювье
41. К какой группе мышц относится межостистые мышцы:
• мышцы позвоночного столба
42. Чем представлена корковая зона яичника
43. У каких птиц на клюве имеется ноготок
44. Чем представлена сосудистая зона яичника
45. В какой области располагаются пуховые перья:
• в области хлупа и живота
46. Сколько рядов небных сосочков у кур
47. Как называется тонкая оболочка, богатая кровеносными сосудами и остеобластами
48. Какую функцию выполняют межреберные наружные мышцы
• вызывает расширение грудной клетки
49. Сколько передних пальцев у птиц
50. У кур трахея в поперечнике имеет форму .
51. Чем покрыта почка с вентральной поверхности
52. Длина пищевода у гусей
53. Длина кишечника у гусей
• 240-290 см
54. Как называется второй шейный позвонок
55. Какой оболочкой покрыт семенник
51. Чем покрыта почка с вентральной поверхности
52. Длина пищевода у гусей
• 30-40 см
53. Длина кишечника у гусей
54. Как называется второй шейный позвонок
55. Какой оболочкой покрыт семенник
56. Из каких отделов построен череп:
• мозговой, лицевой
57. Какая кость черепа имеет большое количество отверстий
58. Какой шейный позвонок имеет реберные фасетки
59. Какие кости составляют скелет свободной грудной конечности
60. Длина пищевода у кур
• 25-30 см
61. Сколько стадий протекает в овогенезе
62. Какие части различают на надклювье
63. К какой группе мышц относится крыловидная мышца:
64. Длина пищевода у индеек
• 35-40 см
65. Сколько входящих и выходящих отверстий на глотке
66. Какие мышцы помогают осуществлять брюшной тип дыхания
67. Назовите тип соединения посредством мышц
68. Что составляет плeчевой пояс у птиц
• лопатка, ключица, коракоидная кость
69. В каком отделе кишечника большое количество бокаловидных клеток:
70. В какую кишку открываются выводные протоки печени и поджелудочной железы:
71. Укажите мышцу, которая является разгибателем локтевого сустава:
72. Укажите мышцу, которая является сгибателем локтевого сустава:
• двуглавая мышца бедра
73. Длина кишечника у индеек
74. Длина кишечника у уток
75. Какие кишки относятся к толстому отделу кишечника
76. Сколько ребер у гусей и уток
• 9-10 пар
77. Сколько стадий протекает в сперматогенезе
78. Из чего развивается костная ткань?
79. Какие кости составляют грудной отдел скелета птиц?
80. Какими костями образована тазовая кость
• подвздошная кость, седалищная кость, лонная кость
81. Сколько грудных позвонков у гусей и уток
82. Длина кишечника у кур
83. Из каких слоев построена кожа:
84. Какие перья образуют хвост
• рулевые
85. Сколько костей в проксимальном ряду запястья
86. Масса мышечного желудка у гусей
87. Сколько шейных позвонков у кур
88. Из чего формируется перо:
• эпидермис
89. Сколько долей имеет почка
90. Какие зоны различают в железистом желудке
91. Какой орган обеспечивает питание мужских половых клеток и их неподвижность
92. Какой отдел сперматозоида содержит ДНК
• головка
93. Деление трахеи на бронхи называется .
94. Масса железистого желудка у уток
95. Какую функцию выполняет трапециевидная мышца
96. Чем покрыт снаружи яичник
• зачатковым эпителием
97. Какой шейный позвонок имеет форму кольца
• атлант
98. В каком отделе яйцевода протекает оплодотворение:
• воронка
99. Из какой ткани построен поверхностный слой слизистой оболочки:
100. Как называются клетки, семенника синтезирующие гормоны
101. Какие органы отсутствуют в ротовой полости у птиц
102. Понятие об эмбриологии:
• процесс развития особи в утробе матери
103. Соединение костей посредством костной ткани
104. Что составляет пассивную часть аппарата движения?
105. Как называется структурная и функциональная единица почек
106. Понятие о зобе:
• мешковидное расширение пищевода
107. Масса железистого желудка у гусей
108. Для какой плоскости характерны следующие направления: латеральный, медиальный:
109. Самые крупные перья крыла
110. У каких птиц на клюве имеется ноготок
• голуби
111. У каких домашних птиц имеются кораллы
112. Из чего формируется перо:
113. Из чего состоит перо:
114. Количество поясничных позвонков у птиц
• 2-4
115. У кого из птиц развит половой член:
• гусей
116. Какие перья относятся к контурным
• кроющие, маховые, рулевые
117. Масса железистого желудка у кур
• 3,5-5 г
118. Какие кости составляют скелет свободной тазовой конечности
• бедренная кость, кости голени, кости стопы, пальцы
119. Масса мышечного желудка у кур
• 25-100 г
120. Сколько парных костей на черепе
• 8

В России недавно научились полностью излечивать главную болезнь цивилизации – гипертонию. Потому что раскрыли истинную причину её возникновения.
Про «убийцу № 1» настолько общеизвестно, что даже скучно. При этом рака все боятся, хотя он убивает меньше, чем инсульты и инфаркты, а вот к гипертонии (провоцирующей те самые инсульты и инфаркты) отношение философское: что ж, у всех со временем растёт давление, это неизбежно, возраст…
И надо сказать, людей в их обречённой убеждённости поддерживают врачи. Они следуют рекомендациям ВОЗ, которая советует гипертоникам пожизненно садиться на таблетки. Почему пожизненно? Потому что гипертония неизлечима, и вместо лечения приходится всё время снимать симптомы, используя таблетку как химический протез, без которого не выйдешь из дома. Между тем 20 лет назад Американская ассоциация кардиологов провела независимое исследование так называемых бета-блокаторов (группа препаратов, которые прописывают для снижения давления), и выяснилось, что принимавшие их люди чаще умирали от инфарктов, чем гипертоники, которые таблеток не пили.
Почему? Потому что потребляли яды, содержащиеся в таблетках. Симптоматическое лечение – это всегда токсическое воздействие, поскольку снятие симптома заключается в том, чтобы подавить жизнедеятельность той или иной группы клеток, тупо притравив их. И эти яды не только гасят печень, которая вынуждена их выводить, но и сажают сердце. Таково их действие: чтобы сердце не нагнетало избыточное давление, его работа нарочно нарушается.

Что аптеке выгодно, а нам – нет
Сердце несчастного пациента находится при этом между молотом и наковальней – с одной стороны организм в лице мозга даёт насосу команду нагнетать давление в гидросистеме, а с другой – сердце прихлопывают химикатами, чтобы оно этого не делало. В результате столь противоречивых команд у человека постепенно развиваются аритмия, тахикардия. Именно потому в абсолютных статистических лидерах гипертонической смертности стоит инфаркт, а не инсульт – сердце просто не выдерживает такого издевательства.
Уже 15 лет тому назад в России была раскрыта причина повышения кровяного давления стареющим организмом и даже полностью излечено от гипертонии несколько десятков тысяч пациентов (их артериальное давление поддерживается в норме без препаратов). Но ВОЗ по-прежнему рекомендует подсаживать людей на «колёса», резкий отказ от которых может привести даже к смерти. При этом количество прописанных препаратов у некоторых пациентов доходит до 30 – такой бедолага помрёт если не от инфаркта, то от лекарственного цирроза печени! Конечно, аптеке это выгодно. А вот нужно ли это нам с вами?

Нужный поворот медицина проскочила, когда решила, что гипертония – это болезнь. Между тем повышение артериального давления, равно как и повышение температуры, воспаление, боль, сопли – это не болезни, а всего лишь неспецифическая реакция организма на какой-то патологический фактор. Но ведь никто не говорит, что существует «болевая болезнь» или «сопливая болезнь», с которой тоже надо бороться симптоматически, например, затыкая ноздри пробками. А вот подскок давления, который организм сам себе организует, взяли и с преступной лёгкостью назвали самостоятельной гипертонической болезнью! Ну а раз болезнь (а не симптом), будем её лечить! И лечат, хотя, по сути, калечат.
Первым, кто обратил внимание на столь алогичное положение вещей, был кандидат медицинских наук доктор Александр Шишонин. Он в своей клинике лечил шейный остеохондроз, пока не обратил внимание на то, что вместе с выправленными позвонками у его пациентов исчезала и гипертония. Заинтересовавшись и вылечив от «убийцы века» десятки тысяч пациентов, Шишонин утвердился в мысли, в простоту которой какое-то время сам не мог поверить.
Любите лечиться – идите в аптеку

«Небольшие сдвиги шейных позвонков из-за гиподинамии, стрессов и других причин, которые сейчас разбирать не будем, – рассказывает доктор Шишонин, – с возрастом приводят к тому, что этими смещениями и мышечными спазмами (а мышцы в шее порой бывают спазмированы почти до каменного состояния) частично пережимаются позвоночные артерии, которые проходят в позвонках и питают ствол мозга кровью. А мозг наш – главный потребитель кислорода в организме. И из-за того, что сокращается поступление кислорода, приносимого кровью, сосудистый центр мозга отдаёт команду нагнетать побольше крови, чтобы избежать кислородного голодания. Отсюда и повышенное давление. И мозг будет делать для этого всё! Он будет наращивать бета-рецепторы в клетках, обходя бета-блокаторы, задерживать в организме воду, зажимать капилляры на периферии, осуществлять мощные гормональные выбросы из щитовидки и надпочечников, чтобы поднять давление гуморально. Отсюда у гипертоников проблемы в щитовидной железе и синдром выгорания надпочечников. И это я ещё не коснулся далее по цепочке диабета 2-го типа и атеросклероза, которые тоже являются следствиями, т. е., по сути, дальнейшими симптомами, кислородного голодания мозга из-за частичного пережатия артерий.

То, что я вам рассказал, это давно уже не гипотеза, а доказанная десятками тысяч пациентов живая практика современной медицины. Которая, как ни странно, мало кого интересует: до сих пор многие жители России и практически весь остальной мир просят у науки придумать чудо-таблетку, которая на самом деле находится внутри них самих!
Если вы любите лечиться – идите в аптеку. Если вы хотите вылечиться – занимайтесь собой».
Подвывих шейки матки — это аномальное смещение соседних позвонков. Это явление встречается как у взрослых, так и у детей. Важное условие при подвывихе — обращение за квалифицированной медицинской помощью. Самолечение может только усугубить ситуацию.
- Причины патологии
- Классификация
- Симптомы проявления и особенности патологии
- Диагностика подвывиха
- Дополнительно может быть назначено:
- Первая помощь при подвывихе шейного позвонка
- Способы лечения патологии
- Медикаментозное лечение
- Физиотерапия
- Реабилитация
- Профилактика подвывиха шейного позвонка
Причины патологии
Причины подвывиха шейных позвонков могут быть разными. К ним относятся:
- Резкий поворот головы. Этот фактор особенно характерен для детей и подростков. Чаще бывает во время занятий спортом или других активных игр, а также при физических нагрузках. Но бывают также случаи, когда человек после длительного периода отдыха, например, во сне, внезапно делает резкое движение головой. В этом случае происходит резкое сокращение мышц;
- Травма. Это также частая причина вывихов позвонков. Примеры случаев, которые могут к этому привести: автомобильная авария, падение с высоты, неудачное сальто, драка;
- Удар по голове каким-либо предметом, например, мячом, во время спортивной игры;
- Родовая травма. Роды — сложный процесс, который всегда сопряжен с риском. Если ребенку слишком сложно двигаться по родовым путям, существует риск смещения позвонков друг относительно друга. К сожалению, в этом случае сразу заметить патологию очень сложно.
Часто подвывих шейных позвонков возникает в результате спортивной травмы.
Как видите, большинство причин можно устранить, приняв элементарные меры предосторожности.
Классификация
Выделяют три основных типа подвывиха. Они различаются степенью смещения позвонков друг относительно друга:
- Активный подвывих шейных позвонков. Этот подвывих вызывается растяжением мышц и относительной слабостью или недоразвитием позвоночника. В результате позвонки расходятся, что может выглядеть как кривошея;
- Ротационный подвывих шейных позвонков. Встречается более чем в 30% случаев. В таком виде патология позвонков значительно расширена по сравнению с соседними. Из-за этого положение головы становится неестественным. В отличие от активной формы ротационный подвывих хорошо заметен визуально. Частая причина — резкое вращение головы и неправильное положение головы в течение длительного периода времени. Последний фактор характерен для младенцев, так как часто неопытные родители ставят своего ребенка в такое же положение;
- Другими словами, подвывих С1 или атласа. Этот тип также называют подвывихом Кинбека. Возникает при повреждении второго позвонка. Это довольно редко, и обычно, когда ребенок проходит по родовым путям. Однако этот тип требует особого внимания, так как со временем он начнет сопровождаться выраженной болью и снижением функции шеи.
Тип подвывиха, наблюдаемый в каждом отдельном случае, зависит от характера симптомов и соответствующего лечения.
Симптомы проявления и особенности патологии
К сожалению, не всегда удается сразу обнаружить патологию. Причина этого в том, что симптомы подвывиха шейных позвонков обычно проявляются через некоторое время. При этом все их можно разделить на общие и частные.
К общим симптомам проявления вывиха относятся:
- Выражающие винты в области шеи. Они могут отражаться на соседних частях тела, например, на челюсти. Для них характерна повышенная интенсивность при пальпации пораженного участка;
- Отек кожи в этой области;
- Неестественное положение головы, которое невозможно исправить из-за сильно напряженных мышц.
Неспособность повернуть голову обратно в нормальное положение — симптом подвывиха шейки матки.
Если нервные окончания были поражены из-за вывиха, общие симптомы, такие как:
- Частые головные боли;
- Нарушенный сон;
- Ухудшение зрения;Онемение конечностей;
- Шум в ушах;
- Судороги.
- Кроме того, есть специфические симптомы. Ротационный подвывих первого шейного позвонка характеризуется:
Неестественное положение головы;
- Невозможность повернуть голову в исходное положение;
- Головокружение. Только в редких случаях.
- Помимо подвывиха 1 шейного позвонка, могут быть подвывихи С-2 и С-3 позвонки. В этом случае отмечаются следующие специальные символы:
Боль, отдающая в грудную клетку;
- Припухлость на поверхности языка;
- Неестественное ощущение в горле при глотательных движениях.
- А при повреждении С-3 и С-4 позвонков у пациента могут быть:
Боль, отдающая в лопатки, грудину и плечи;
- Вздутие живота. Только в редких случаях.
- Как видите, симптомы подвывиха шейных позвонков довольно многочисленны. Независимо от того, были ли они обнаружены сразу или позже, необходима квалифицированная медицинская помощь.
Чем раньше будет диагностирован подвывих шейки матки у детей и взрослых, тем быстрее будет эффективное лечение и тем ниже будет риск осложнений. При появлении первых болезненных симптомов вы можете посетить одного из следующих врачей: ортопеда, остеопата, травматолога, мануального терапевта.
Диагностика подвывиха
После визуального осмотра пациента и оценки симптомов ему назначают диагностические процедуры, которые включают:
Рентгенография. Выбор проекции подбирается индивидуально в каждом конкретном случае. Как правило, изображение делается как минимум в двух проекциях;
- Компьютерная томография. Эта процедура позволяет определить высоту диска и оценить степень его смещения;
- Магнитно-резонансная томография. Это более продвинутый метод диагностики, который помимо определения характера вывиха позвонка позволяет оценить состояние прилегающих мышц.
- Компьютерная томография часто используется для диагностики подвывиха шейки матки.
Консультация нейрохирурга. Это необходимо в случае повреждения нервных окончаний при вывихе позвонка;
Дополнительно может быть назначено:
- Реоэнцефалография. Эта процедура позволяет оценить степень кровенаполнения артерий головы и шеи. Его проводят, когда у пациента длительный период подвывиха, и он может ухудшить кровоснабжение шейного отдела.
- После того, как будут получены все результаты диагностики, пациенту назначают лечение.
Успех лечения подвывиха шейки матки напрямую связан с правильностью оказания первой помощи.
Первая помощь при подвывихе шейного позвонка
Если вдруг голова человека по какой-либо причине приняла неестественное положение и возникает резкая боль в области шеи, первое, что необходимо сделать, — это вызвать бригаду скорой помощи.
В пути следует создать условия, в которых пострадавший не будет шевелить шеей. Для этого лучше всего наложить шину, хотя бы из подручных средств.
Второе, что вы можете сделать в этой ситуации, — это приложить к поврежденному месту что-нибудь холодное, например, компресс. Это не только снимет отек, но и исключит риск воспаления. Пациенту также могут назначить обезболивающие при сильном болевом синдроме.
Оказывая первую помощь, следует помнить самое главное правило — не сокращайте самостоятельно позвоночник. Это может не только не улучшить ситуацию, но даже ухудшить ее.
Единственный способ исправить подвывих шейки матки — физически отодвинуть позвонки назад. Эта процедура проводится только в условиях стационара. Есть 3 основных метода лечения:
Способы лечения патологии
Витюговский метод. Его можно использовать только в случае слабо выраженного смещения позвонков и при полном отсутствии осложнений. Это делается путем расслабления мышц шеи и снятия боли;
- Метод Глиссона. Этот метод применяется при подвывихах разной степени. Он основан на использовании одноименного устройства — петли Глиссона. С постепенным нетравматичным расширением позвоночника. В результате круги возвращаются на свои места;
- Методкредитное плечо. Это связано с резко проведенной коррекцией смещенных позвонков. Этот метод обычно требует использования анестезии.
- После того, как позвонки вернутся в исходное положение, пациент должен носить специальный медицинский воротник в течение 1-3 месяцев, чтобы исключить риск повторения смещения.
Лечение подвывиха шейных позвонков без применения лекарств будет неполным. Лекарства назначают разного направления:
Медикаментозное лечение
- Устранение воспаления;
- Снижение мышечного тонуса;
- Стимулирует кровообращение;
- Стабилизация уровня внутричерепного давления.
- Эти препараты значительно ускоряют процесс выздоровления и положительно влияют на состояние пациента.
Помимо основного и фармакологического лечения назначаются дополнительные физиотерапевтические процедуры. Наиболее распространены:
Физиотерапия
- УВЧ и КВЧ терапия;
- Лечебная гимнастика.
- Если вы будете следовать всем указаниям врача, назначенное лечение очень быстро станет очень эффективным. Полученные результаты.
Реабилитационный период может длиться от нескольких недель до нескольких месяцев. Все зависит от степени тяжести вывиха. В течение этого времени пациент периодически посещает лечащего врача и получает дополнительные процедуры, такие как лечебная гимнастика и физиотерапия.
Реабилитация
Очень важно придерживаться сроков реабилитации, иначе могут возникнуть различные осложнения и последствия подвывиха шейки матки.
Как во время самого лечения, так и в период реабилитации заниматься самолечением категорически запрещено. Нельзя пытаться подкорректировать позвонки, самомассаж шеи, отказаться от ношения шейного корсета. Важно понимать, что патологическое положение позвонков может сужать сосуды и нервные волокна, что значительно усугубляет ситуацию.
Чтобы предотвратить подвывихи у детей и взрослых, важно соблюдать правила техники безопасности. Это не только избегание травмирующих моментов, но и рациональное распределение выполняемых физических нагрузок. Поэтому лучше начинать новые виды спорта или упражнения под присмотром тренера.
Профилактика подвывиха шейного позвонка
Также профилактика заключается в наблюдении за состоянием шейных позвонков. Для этого необходимо периодически проходить профилактические осмотры у ортопеда или остеопата, а при появлении симптомов подвывиха вовремя обращаться за медицинской помощью.
Дополнительно можно рекомендовать прием витаминных комплексов и спать на ортопедической подушке. Это поможет избежать повышенного напряжения мышц в области шеи.

Лучшая клиника города

От 23 700 рублей

У молодых родителей всегда много вопросов по поводу развития их ребенка. Мы задали самые часто встречающиеся вопросы травматологу-ортопеду «ЕвроМед клиники» Дмитрию Олеговичу Сагдееву.
— Маленького ребенка рекомендуют довольно часто показывать врачу-ортопеду: в месяц, в три месяца, в шесть месяцев, в год. С чем это связано, что именно оценивает ортопед?
— Ортопед смотрит, как развивается опорно-двигательная система ребенка в периоды его активного развития, чтобы вовремя заметить возможные отклонения в ее развитии и скорректировать их. На раннем сроке – в месяц — делаем УЗИ тазобедренных суставов, чтобы не пропустить какую-либо врожденную патологию. В три-четыре месяца УЗИ повторяем для контроля, чтобы увидеть динамику развития сустава.
По результатам ультразвукового исследования врач может заподозрить нарушения формирования и динамики развития тазобедренного сустава.
Врач ультразвуковой диагностики оценивает формирование сустав по специальной шкале (шкале Графа), и далее уже ортопед определяет, требуются ли коррекция лечебной гимнастикой, нужны ли какие-либо физиопроцедуры и т.д.
Чем раньше будут выявлены отклонения в развитии ребенка, тем эффективнее будет лечение.
Примерно в шесть месяцев ребенок начинает садиться, потом он будет вставать, пойдет, и важно знать, как у него сформирован тазобедренный сустав и, если есть нарушения, успеть исправить их до этого момента.
— При обнаружении дисплазии тазобедренного сустава обычно назначают ношение ортопедических конструкций: подушки Фрейка, шины Виленского и т. п. Выглядят они довольно пугающе, и родители боятся, что ребенку будет в них некомфортно.
— Ребенок не будет испытывать дискомфорт. У него еще нет устойчивого понимания, в каком положении должны находиться его нижние конечности поэтому конструкция ему мешать не будет.
При этом, благодаря воздействию этих конструкций ноги ребенка расположены под определенным углом, и в этом положении головка бедренной кости центрируется во впадину, она находится в правильном положении, с нее снимается всякая деформирующая нагрузка, что позволяет суставу правильно развиваться. Если же этого не сделать, то на головку бедренной кости будет оказываться постоянная деформирующая нагрузка, что в конечном итоге повлечет за собой подвывих и вывих бедра. Это будет уже тяжелая степень дисплазии тазобедренного сустава.
— Помимо дисплазии, на УЗИ всегда смотрят формирование ядер окостенения в тазобедренном суставе. Почему нам так важно их правильное развитие?
— Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
— С замедленными темпами оссификации (окостенения, формирования костей) сидеть не запрещается, при условии, что нормально сформирована крыша вертлужной впадины, головка бедренной кости центрирована. Это определяется по УЗИ.
— Что влияет на формирование ядер окостенения, каким образом можно стимулировать их развитие?
— В первую очередь – активность. Поэтому мы рекомендуем заниматься с ребенком лечебной гимнастикой сразу с рождения. Маме нужно ежедневно делать с ребенком гимнастику. Причем важно, что это должна быть обычная нагрузка, так называемая статическая – когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендую набирающую сейчас популярность «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. Такие упражнения способствуют перенапряжению формирующегося мышечно-связочного аппарата ребенка, и создают высокий риск травмы: от растяжения до вывиха с разрывом связок сустава.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн. Индивидуальные занятия с тренером в воде очень полезны для развития опорно-двигательного аппарата, сердечно-сосудистой и дыхательной систем, тренировки мышц, укрепления иммунитета.
Как вспомогательная процедура полезен массаж.
Также необходим витамин Д, он стимулирует развитие костной ткани. Витамин Д рекомендуется давать практически всем детям до двух лет, а некоторым – и позже. Этот вопрос решается совместно педиатром и ортопедом, врачи подбирают дозировку препарата и длительность его приема. В нашем регионе мало солнечного света, что провоцирует дефицит витамина Д практически у всех детей, что приводит к рахиту. В Сибири у большинства детей, не принимающих витамин Д, присутствуют в той или иной степени проявления рахита.
При наличии показаний врач может назначить физиолечение: магнитотерапию, электрофорез, аппликации с полиминеральными грязевыми салфетками. Это эффективные методики, проверенные временем.
— Врачи говорят, что ребенка нельзя сажать до того, как он сядет сам, ставить, стимулировать на раннее стояние, хождение. С чем это связано?
— Это связано с тем, что у маленького ребенка опорно-двигательная система еще незрелая, и она, и центральная нервная система не готовы к активным осевым нагрузкам. Если мы начинаем ребенка активно вертикализировать, стимулировать его на то, чтобы он сидел, стоял, это может привести к деформации позвоночника, нарушению формирования суставов. На старте они должны развиваться без осевых нагрузок, так заложено природой. Системы, и, в первую очередь, – центральная нервная система, должны созреть, чтобы сигнал от мозга от, так сказать, «центрального компьютера» на периферию доходил неискаженным и ответ, от периферии к центру, тоже был адекватным. Не надо торопиться. Когда эти структуры будут готовы, ребенок сам и сядет, и поползет, и встанет.
— Какие существуют возрастные нормы, когда ребенок садится, встает?
— Определенные нормы, действительно, есть, но не надо слишком акцентировать на них свое внимание. Каждый ребенок развивается по своей индивидуальной программе, не надо подгонять всех под один стандарт. Чтобы оценить его развитие, нужно учитывать множество разных обстоятельств, начиная от особенностей течения беременности и рождения ребенка. Сроки и нормы нужны, я думаю, больше врачам, чтобы адекватно оценить, правильно ли развивается ребенок или нет, и, если есть задержка, вовремя это увидеть и помочь малышу.
Садиться дети начинают примерно в полгода, ползать – в 7-8 месяцев. Классическое развитие: ребенок сначала сел, потом пополз, потом начинает вставать, передвигаться с опорой. Потом, когда почувствовал, что готов, отрывается от опоры и делает первые самостоятельные шаги. Это происходит тогда, когда созрел опорно-двигательный аппарат, адаптировались центральная нервная система, вестибулярный аппарат. И все эти системы научились корректно работать вместе.
— Чем плохи такие приспособления, как ходунки, позволяющие ребенку «пойти» намного раньше, развлекающие его?
— Ходунки сбивают «программу» правильного взаимодействия между центральной нервной системы, вестибулярным аппаратом и опорно-двигательным аппаратом. В ходунках ребенок занимает неестественное положение, он же не делает в них полноценный шаг, а просто висит, отталкивается носочками и передвигается в пространстве. Его мозг и мышцы запоминают эту некорректную программу вертикального положения и передвижения, и впоследствии, когда ребенок пытается начать ходить уже без ходунков, у него срабатывают эти некорректные установки, включаются не те группы мышц, которые должны его удерживать в вертикальном положении, и ребенок падает. После ходунков ребенку очень сложно удерживать равновесие самостоятельно, впоследствии достаточно трудно это скорректировать.
— Еще одна проблема, связанная с тем, что ребенка начали ставить до того, как он был готов, — плоскостопие. Верно?
— Плоскостопие бывает врожденным и функциональным (приобретенным).
Если ребенка ставят слишком рано, у него может развиться неправильная установка стопы. И нередко в результате врачи ставят диагноз плоско-вальгусной деформации стоп. Эта плоско-вальгусная установка стоп обычно не патологическая. На осмотре доктор определяет, подвижная или ригидная (малоподвижная) стопа, и, если стопа подвижная, легко выводится в положение коррекции, тогда мы не говорим о деформации, это просто неправильная установка, которая корректируется лечебной гимнастикой, правильным распределением нагрузок.
Все эти установки, на которые жалуются мамы: загребание носками, кажущееся искривление конечностей, — это следствие перехода ребенка из горизонтального положения в вертикальное и приспособления его к прямохождению. Во время внутриутробного периода развития плод плотно «упакован» внутри матки: руки прижаты к телу, а ноги сложены довольно неестественным для человека образом – стопы повернуты внутрь, кости голени и бедра тоже скручены внутрь, а бедра в тазобедренных суставах, наоборот, максимально разворачиваются наружу. Когда малыш только учится стоять, неправильное положение стоп незаметно, поскольку, разворот его ножек в тазобедренных суставах и скручивание костей бедер и голеней произошло в противоположных направлениях – то есть они скомпенсировали друг друга, и стопы встают как бы прямо. Потом начинает изменяться соотношение в тазобедренном суставе – головка бедра центрируется, и это происходит немного быстрее, чем изменение ротации костей голеней. И в этот период родители замечают «косолапость» и начинают переживать. Но на самом деле, в большинстве случаев, это абсолютно нормальный этап развития, и паниковать, что ребенок как-то ходит неровно, не так ногу ставит, не нужно. Природа умна, она предусмотрела весь механизм развития нижних конечностей, и вмешиваться в этот процесс не стоит. Разумеется, если вас это беспокоит, то имеет смысл обратиться к врачу, чтобы он определил, эти изменения физиологичные или патологические. Если патология – лечим, если физиология – лечить не нужно.
Для профилактики неправильной установки стопы необходима пассивная лечебная гимнастика, выбор правильного ортопедического режима.
Маленький ребенок еще не может активно выполнять прямые пожелания родителей и заниматься гимнастикой сам, поэтому на этом этапе рекомендуется пассивное воздействие: хождение босиком по неровным поверхностям, по траве, по песку, по камешкам (разумеется, следим, чтобы ребенок не травмировался, чтобы поверхности были безопасные). По мере взросления ребенка (примерно после трех лет) переходим к активным занятиям лечебной физкультурой в игровой форме. Например, умываться бежим на пяточках, завтракать – на носочках, в спальню идем, как пингвинчик, мультики смотреть, как мишка. Старайтесь, чтобы ребенку было интересно этим заниматься, и тогда он привыкнет и с удовольствием будет выполнять упражнения сам.
Важен для правильной установки стопы и подбор обуви. Обувь должна быть легкая, с эластичной подошвой, супинатором — выложенным сводом. Если свод на подошве выложен, никаких дополнительных стелек не надо (если врач не прописал). Высота башмачка – до лодыжки (высокие берцы покупать не надо), чтобы голеностоп свободно работал, и могли правильно развиваться короткие мышцы голени – те самые, которые удерживают поперечный и продольный свод стопы.
Для ребенка, начинающего ходить, оптимально, чтобы в обуви были закрытые пяточка и носок – так защищаются пальцы ног от возможных травм, если ребенок запнется.
— Настоящее плоскостопие лечится иначе?
— Да, «настоящее» плоскостопие гимнастикой не вылечить. Если это врожденное плоскостопие, то оно лечится довольно сложно и многоэтапно. Существует множество хирургических методик, которые врач подбирает в зависимости от тяжести случая и его особенностей. Лечение начинается с этапных гипсовых повязок. Есть малоинвазивные оперативные пособия на сухожильно-связочном аппарате с последующим использованием специальных приспособлений – брейсов. Также есть различные оперативные пособия, связанные с вмешательством на суставах стопы, направленные на коррекцию соотношения костей стопы и устранением плоско-вальгусной деформации.
— Почему надо лечить плоскостопие и косолапость?
— Потому что эти нарушения ведут за собой деформацию всего скелета. Снизу вверх, как снежный ком, идут нарушения. Неправильная опора приводит к неправильной установке бедра, изменяется положение таза, страдают коленные суставы, получающие измененную нагрузку. Чтобы выровнять нагрузку на коленный сустав начинает ротироваться бедро, пытаясь вывести какое-то опорное положение. Бедро развернулось, начало вывихиваться из тазобедренного сустава. Чтобы ему не дать вывихнуться, наклонился таз. Наклонился таз – изменился угол наклона позвоночника. Соответственно, изогнулся позвоночник, чтобы голову оставить ровно. В результате: грубые нарушения походки и всего опорно-двигательного аппарата, сколиотические деформации со стороны позвоночника. Угрозы жизни эти состояния не представляют, но качество жизни у человека с ортопедическими проблемами очень сильно страдает.
— Еще один очень частый диагноз, который ставят новорожденным детям, — кривошея. Насколько это серьезная патология?
— Многим детям ставят диагноз «нейрогенная функциональная кривошея», часто ставят подвывих первого шейного позвонка (С1). Чаще всего, это функциональное нарушение, которое проходит самостоятельно при минимальном нашем вмешательстве, и оно не несет никакой угрозы здоровью ребенку.
Дети с функциональной кривошеей наблюдаются совместно неврологом и ортопедом, обычно корригирующей укладки, ортопедической подушки и мягкого фиксирующего воротничка бывает достаточно для того, чтобы эта ситуация разрешилась без всяких осложнений.
Функциональную кривошею важно отделить от врожденной мышечной кривошеи. При подозрении на последнюю в два месяца проводится УЗИ кивательных мышц шеи, что позволяет нам с большой дозой вероятности поставить правильный диагноз. Если при ультразвуковом исследовании выявлены какие-либо изменения в кивательной мышце, то мы начинаем проводить комплексное лечение, направленное на устранение кривошеи и восстановление функциональной способности кивательной мышцы. В лечение входит фиксация головы ортопедическим воротником, назначается курсами физиолечение, направленное на улучшение питания мышц и на восстановление их структуры. При безуспешном консервативном лечении, если деформация нарастает, то после года проводится оперативное лечение врожденной мышечной кривошеи.
Дополнительно
Подвывих в локтевом суставе
Очень частая травма у детей — подвывих головки лучевой кости в локтевом суставе. В локтевом суставе соединяются три кости: плечевая, локтевая и лучевая. Чтобы удерживать эти кости, существуют связки. У маленьких детей связки очень эластичные, рыхлые и легко могут соскользнуть по кости. С возрастом связки укрепляются, и подвивих уже не происходит так легко.
Эта травма случается, когда ребенка резко потянули за руку: папа покрутил, просто резко подняли ребенка за запястья (ребенка надо поднимать, поддерживая за подмышки) или даже бывает, что ведет родитель ребенка за руку, малыш поскользнулся, повис на руке – и происходит подвывих.
В момент травмы можно услышать, как щелкнул сустав. Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Когда надо обращаться к травматологу?
Дети часто падают, ударяются, травмируются тем или иным способом. Как определить, когда можно обойтись пластырем и йодом, а когда надо ехать в травмпункт?
- Любую резаную, колотую рану надо показать доктору. Не стоит заливать рану зеленкой или йодом! Так вы добавите к порезу еще и химический ожог. Не надо прикладывать к открытой ране вату – ее волокна потом крайне сложно удалить из раны. Если место травмы сильно загрязнено – промойте чистой водой. Потом закройте рану чистой тканью (стерильным бинтом, носовым платком и пр.), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
- Если на месте травмы появился заметный отек. Это может говорить о том, что это не просто ушиб, но и перелом, вывих или разрыв связок.
- Если ребенок потерял сознание, даже кратковременно. Это может говорить о черепно-мозговой травме, которая может иметь серьезные последствия.
- Если у ребенка после травмы была рвота. Рвота, тошнота, бледность также указывают на возможность черепно-мозговой травмы.
- Если ребенок ударился головой. Последствия удара головой могут быть не заметны сразу, и при этом иметь очень серьезные последствия.
- Если ребенок ударился животом. При ударе животом возможно повреждение внутренних органов и внутреннее кровотечение.
- Если ребенок упал с высоты (со стула, стола и пр.), упал с велосипеда и т.п. Бывает, что внешне никак не проявляется, а повреждены внутренние органы.
- Если ребенок беспокоится, ведет себя необычно.
Вообще – при любом сомнении лучше перестраховаться и показаться врачу. Травмы у детей – это такой вопрос, когда лучше, как говорится, перебдеть, чем недобдеть. Не надо стесняться, бояться, что вы отвлекаете врачей Скорой помощи или врачей травмпункта по пустякам. Здоровье вашего ребенка – это самое важное!
Осторожно: батут!
Батут – очень популярное у современных детей развлечение. К сожалению, это веселье может привести к серьезным проблемам. Самые частые травмы, которые дети и подростки получают на батутах — компрессионный перелом позвоночника. В последнее время случаев компрессионного перелома позвоночников стало очень много, в том числе — и у тех, кто профессионально занимается батутным спортом.
Безопасного способа нахождения на батутах нет. Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
Читайте также:







