Можно ли заводить хомяка при астме
Опубликовано: 28.04.2024

Они маленькие, за ними легко ухаживать, не требуют много пищи и ежедневных прогулок на свежем воздухе. Все это делает хомяков удобными для содержания дома. Особенно если вы по тем или иным причинам не можете позволить себе завести кота или собаку. Впрочем, несмотря на удобство в содержании и уходе, симпатичные грызуны имеют и недостатки. И один из них − возможная аллергия на хомяка. Так же, как на любое другое животное.
Науке известны 19 видов хомяков. Эти животные из семейства грызунов являются ближайшими родственниками мышей и крыс. Самый известный − з олотой, или сирийский хомяк (Mesocricetusauratus). Именно его чаще всего заводят как домашнего любимца.
Кроме него людям полюбились представители трех других видов, которых также охотно держат в домах:
- хомячок Кэмпбелла (Phodopus campbelli);
- джунгарский хомяк (Phodopus sungorus);
- хомяк Роборовского (Phodopus roborovskii) .
Обычно гиперчувствительность к домашним любимцам развивается еще в детском возрасте. Самый высокий риск этого заболевания у тех, кто страдает астмой и/или аллергией на клещей домашней пыли .
Чаще всего человеческая иммунная система реагирует на белки, содержащиеся в частицах меха и кожи животных . Последний факт, кстати, опровергает популярное мнение о гипоаллергенности голых пород домашних любимцев.


Белки хомячьего меха подобны белкам кошачьего и собачьего. Поэтому у людей с аллергией на этих четвероногих реакция гиперчувствительности возможна и при контакте с грызуном. А может случиться и наоборот: если причина вашей аллергии — хомяк, со временем компанию ему может составить и кот, и собака.
Когда хомяк лучше собаки
Впрочем, белки меха и кожи хомяка — не единственные аллергены, на которые может реагировать человек. Кроме них опасность для здоровья могут представлять белки, содержащиеся в моче грызуна, а также в его слюне. Все эти вещества попадают в воздух, когда хомячок передвигается по клетке или копается в гнезде.
В то же время именно благодаря тому, что площадь, где живет домашний хомяк, обычно ограничена клеткой, его аллергены значительно меньше загрязняют человеческий дом, чем аллергены кошек или собак.
Поэтому с точки зрения потенциальной аллергенности хомяк менее опасен для человеческого здоровья, чем животные, свободно передвигающиеся по квартире или дому.
Но при этом владельцам грызуна стоит помнить, что животное способно не только спровоцировать реакцию гиперчувствительности, но и распространять микроорганизмы из рода сальмонелл. Они вызывают острое кишечное заболевание, особенно опасное для детей.
Осторожно, аллергенный корм
Кроме самого хомяка причиной аллергии может стать его корм. Эти грызуны питаются преимущественно семенами, овощами и фруктами. Поэтому, если вы гиперчувствительны к каким-то из них, аллергические симптомы могут возникнуть во время кормления животного.
Также причиной аллергии могут стать стружки, которые используются для подстилки в клетке. В первую очередь это касается сосны или кедра. Стружка из них, согласно результатам многочисленных исследований, может угрожать здоровью как хомяков, так и их владельцев.
Дело в том, что хвойные породы, к которым относятся сосна и кедр, выделяют ароматические углеводороды (фенолы) и токсичные кислоты. Эти соединения способны повредить легкие и трахею и животного, и человека. И особенно осторожными при этом следует быть владельцам грызунов, гиперчувствительным к пыльце сосны или кедровым орехам .
Как проявляется аллергия на хомяка?
Симптомы аллергии на самого хомяка также в первую очередь появляются со стороны органов дыхания, глаз или кожи. Это могут быть:
- чувство сжатия в груди , хрипы или проблемы с дыханием;
- кашель ;
- экзема ;
- зуд лица;
- крапивница ;
- зуд глаз или слезотечение ;
- насморк ;
- кожная сыпь ;
- чихание;
- отек под глазами;
- обострение симптомов астмы ;
- анафилактический шок ;
- частое пробуждение ночью.
Последний симптом, кстати, может быть и признаком аллергии на клеща домашней пыли . Этот паразит, кроме подушек и одеял, может поселиться и в гнездышке вашего любимца.
Как диагностируется аллергия на хомяка
Некоторые из названных симптомов также могут свидетельствовать и о простуде. Но если они продолжаются более двух недель, скорее всего, это действительно аллергия. А значит, вам нужна консультация врача-аллерголога .
Именно он с помощью тестов на аллергию может определить, действительно ли вы гиперчувствительны к хомякам, и назначить соответствующее лечение. Надежным инструментом диагностики при этом является молекулярный тест АЛЕКС2 . Именно его современная версия дает возможность установить чувствительность как к самому популярному золотому, так и к джунгарскому хомячку.
Для облегчения симптомов аллергии применяются антигистаминные средства или глюкокортикостероиды. Как в форме таблеток, так и в виде мазей, капель или назальных спреев.
Но все эти лекарства способны лишь временно обуздать или облегчить симптомы заболевания, а не избавить от него полностью. Единственным методом лечения аллергии является аллерген-специфическая иммунотерапия (АСИТ), или аллергенная иммунотерапия (АИТ).
Профилактика аллергии на хомячков
Кроме лечения, о котором говорилось выше, основным способом предупредить проявления аллергии на хомяков является максимальное избежание контакта с ними. Но это не всегда означает, что придется избавиться от животного.
Итак, чтобы вас не беспокоила аллергия на хомяка:
- Не держите клетку с грызуном в спальне или на кухне.
- Если брали хомяка в руки, обязательно помойте их после этого с мылом .
- Во время кормления животного или уборки клетки надевайте перчатки и маску или респиратор. Чистить клетку стоит два раза в неделю.
- Никогда не купайте хомяка, это может быть смертельным для него. Вместо этого вычесывайте животное с помощью мягкого гребешка, чтобы избавиться от перхоти. Лучше, если за вас это сделает кто-то другой, ведь во время процедуры много частичек кожи и меха попадут в воздух, откуда вы можете их вдохнуть.
- Не пускайте хомяка на ковры или любую текстильную поверхность: кровать, шторы, одежду.
- Всегда держите при себе адреналин на случай, если с вами случится анафилактический шок.
- Используйте очиститель воздуха . Он нейтрализует большинство вредных частиц в воздухе и этим значительно облегчит ваши симптомы.
- Часто пылесосьте. Оптимальным вариантом будет использование пылесоса с высокоэффективным фильтром твердых частиц (HEPA).
- По возможности снимите с пола ковры, чтобы предотвратить накопление в них частичек кожи и меха грызуна.
Соблюдая эти правила, риск возникновения аллергических симптомов можно значительно снизить, а то и свести к нулю.

Аллергическая реакция способна проявиться на любого питомца, включая бесшерстных мышей, карликовых декоративных свинок, хомячков, крыс, шиншилл, а также китайских пуделей с короткой шерстью.
Почему бывает аллергия на животных?
Аллергия на домашних животных — это реакция иммунной системы человека на кожные покровы, слюну или мочу животного. Часто она вызывается шерстью и мертвыми чешуйками кожи питомца, реже — аллергенами, называемые протеинами и вырабатываемые эндокринной системой. Все аллергены независимо от вида могут переносится с воздухом, способны смешиваться с пылью и другими веществами, накапливаться на вещах, мебели и других поверхностях, провоцируя у женщин, мужчин и детей появление симптомов реакции. Любое животное с мехом может быть причиной приобретения статуса аллергик, но в большинстве случаев аллергия на домашних животных связана с представителями собачьих и кошачьих пород.
Майкл Миллер, доктор медицинских наук отмечает, что большинство аллергий на:
- собак и кошек вызвано гиперчувствительностью человека к белкам, содержащимся в их слюне и перхоти;
- кроликов, хомяков и морских свинок — в моче.
Какие симптомы аллергии на животных?
Симптомы аллергии на животных, обитающих в домах, дают о себе знать сразу после общения с ними, вследствие нахождения аллергенов вблизи аллергика. О возникновении нехарактерной реакции организма свидетельствуют:
- многократные чихания;
- кожные высыпания;
- заложенность носовых пазух или выделения из носа;
- синдром красного глаза, слезотечение;
- кашель, появление хрипов и одышки;
- неприятные ощущения в грудной клетке.
Появление на коже 
Что может вызвать сыпь? высыпаний и других указанных симптомов могут говорить не только об аллергии на животных, но и о других заболеваниях внутренних органов и систем. Чтобы установить причину их возникновения, нужно обратиться к врачу.
Как проявляется аллергия на кошек?
Когда после контакта с кошкой, наблюдаются чихание, слезотечение, кожный зуд, возможно, это аллергия. Все кошки вырабатывают несколько аллергенов, находящиеся в кожных покровах, шерсти, а также в слюне. Они по-разному могут воздействовать на людей, что зависит от времени воздействия и индивидуальной чувствительности человека. При повышенной чувствительности иммунная система уже через нескольких минут после контакта с кошкой начинает реагировать на раздражитель.
Как узнать, есть ли у ребенка аллергия на кошку?
Чтобы узнать, есть ли у ребенка аллергия на шерсть слюну, мочу кошки, нужно обратиться к аллергологу и сделать тест. При подтверждении аллергии врач подбирает схему лечения. Лучший способ избавиться от последствий — устранить источник аллергии.
Проходит ли аллергия на кошек?
Не существует научных данных о том, что аллергия на кота или кошку со временем может пройти. Если нет возможности устранить аллерген, аллерголог поможет уменьшить симптомы аллергической реакции при помощи антигистаминных препаратов.
Доктор Керри Хэнкок, член Национального совета по астме Австралии говорит о том, что все породы кошек вырабатывают аллергены независимо от того, есть ли у них шерсть и какая ее длина. Как правило, самцы кошек вырабатывают большее количество аллергенов, чем самки. Снизить появление аллергических реакций помогает стерилизация котов.
Как аллергику жить с кошкой?
Аллергику надо прекратить или максимально ограничить контакт с животным. Обязательно нужно проводить влажную уборку с моющими средствами в местах, где обитает питомец. Также следует не допускать животное к личным вещам, одежде и постельному белью.
Как проявляется аллергия на собак?
Если общение с собакой приводит к возникновению неприятных ощущений (чиханию, насморку, заложенности носа), нужно обратиться к врачу, чтобы исключить аллергию. У некоторых людей в местах, где осталась слюна или след от когтей собаки, появляются кожные высыпания. Все собаки вырабатывают аллергены (белки), находящиеся в шерсти, перхоти, мочевыделительной системе. По информации Американского колледжа аллергии, астмы и иммунологии, существующие исследования не позволяют сделать вывод о гипоаллергенности собак. По данным статистики, от 37-47% американских семей имеют собак. В нашей стране по данным социального опроса 2018 года, проведенного киевской компанией «Research & Branding Group» около 10 % населения имеет собак.
В то же время некоторые породы условно относят к гипоаллергенным. Это пудели, кан-диагуа или португальские вассерхунды, некоторые виды терьеров. Однако научного обоснования такого разделения между породами нет. В одном из исследований, датированных 2011 годом, сравнивались образцы пыли из домов с породами собак, которые условно отнесены к гипоаллергенным породам, и образцы пыли из домов с породами собак, не отнесенными к гипоаллергенным. Уровень аллергенности собак во всех домах был практически одинаковым.
На своей шерсти собака переносит много твердых частиц, включая пыльцу, домашнюю и уличную пыль, которые провоцируют появление иммунного ответа на раздражитель. В этом случае проблема не в собаке, а в веществах, которые по разным причинам попадают и остаются в ее шерсти. Установить причины появления любой аллергической реакции на животных может только врач-аллерголог. Для этого проводят тест с использованием небольшого количества экстракта собачьего аллергена (слюны, волосков шерсти, другого материала, взятого у животного). Экстракт наносят на кожные покровы человека и делают прокол при помощи небольшого стерильного зонда, позволяя жидкости просочиться под кожу. Если на протяжении 15-20 минут в месте прокола образуются отеки, покраснения или другие признаки аллергической реакции, у человека диагностируют аллергию на собак.
Может ли аллергия на собак появиться со временем?
Аллергия на собак способна появиться со временем. Причины происходящего связывают с действием разных факторов, действующих в одиночку или одновременно. К ним можно отнести:
- образ жизни;
- снижение иммунитета под действием стресса, развивающегося заболевания, другого аллергена, усиливающего нагрузку на иммунную систему;
- недостаточный контакт с аллергенами, что ведет к ослаблению защитных функций организма;
- экологию;
- другие факторы.
Существует гигиеническая гипотеза, согласно которой вследствие чрезмерной заботы человека о чистоте и стерильности врачи чаще диагностируют аллергию, астму, воспаления кишечника и аутоиммунные заболевания. Эрика фон Муций, педиатрический аллерголог из Университета Мюнхена и один из первых докторов, который исследовал гигиеническую гипотезу, сделала вывод о том, что отсутствие контакта с бактериями, вирусами и аллергенами у детей препятствует полноценному развитию иммунной системы. В результате увеличивается вероятность возникновения нарушений иммунитета во взрослой жизни.
По данным американского исследования проживание с животными в течение первых лет жизни ребенка закаляет иммунитет. Чем реже дети контактируют с животными, тем больше они подвержены действию аллергенов.
Может ли пройти аллергия на собак?
Аллергия на собак не проходит без лечения, которое подбирает аллерголог после обследования пациента. При аллергии на собак такие симптомы как:
- заложенность носа и насморк лечат с помощью стероидных назальных спреев, пероральных антигистаминных и других препаратов;
- слезотечение и покраснение глаз — при помощи антигистаминных глазных капель.
По назначению врача показаны прививки от аллергии на собак, которые помогают иммунной системе стать устойчивее к действию аллергенов.
Как жить с собакой при аллергии?
Чтобы жить с собакой при аллергии, нужно минимизировать общение с ней, возложить обязанности по уходу за домашним питомцем на других членов семьи. Нельзя пускать животное в свою спальню. Если контакта избежать не удалось, нужно обязательно вымыть руки с мылом.
В комнатах, в которых часто бывает собака, нужно:
- проводить регулярные уборки, что помогает снизить количество аллергенов;
- установить очистители воздуха.
Передается ли аллергия на животных по наследству?
Аллергия на домашних питомцев у отдельных членов семьи начинает развиваться с момента их появления в доме. Восприимчивость организма к аллергенам может возникать по разным причинам: из-за низкого иммунитета, стресса, развития воспалительных процессов. В результате иммунная система не справляется с действием аллергенов, а их длительное нахождение в доме приводит к формированию генетической гиперчувствительности на отдельные раздражители. Таким образом, аллергия может передаваться по наследству. Однако это не значит, что человека нужно изолировать от общения с животными. При появлении симптомов аллергии, нужно обращаться за помощью к врачу и установить причину появления аллергической реакции.
Как избавиться от аллергии на шерсть животных?
Чтобы избавиться от аллергии на шерсть животных, нужно прекратить контактировать с раздражителем. Если по каким-либо причинам этого сделать нельзя, нужно:
- максимально уменьшить время общения с питомцем;
- держать кошку или собаку на улице или в отдельной комнате;
- не разрешать домашнему животному дотрагиваться до постельного белья, одежды, средств личной гигиены аллергика;
- использовать воздушные фильтры;
- чаще проводить влажную уборку с использованием моющих средств;
- для уменьшения симптомов аллергии использовать назальные спреи, антигистаминные препараты по назначению врача.
После общения с животными члены семьи могут переносить частицы шерсти животных на себе. Чтобы свести к минимуму симптомы аллергии на шерсть на одежде у человека, страдающего аллергией, членам семьи рекомендуем принять душ и сменить одежду.
Действие аллергенов уменьшается при регулярном купании домашних животных. Для этого нужно использовать специальные моющие средства, но не забывать, что они лишь на время уменьшают действие аллергенов.
Норвежская ассоциация астмы и аллергии сообщает: не существует рекомендаций о том, что с целью профилактики аллергии нельзя заводить собак или кошек, даже в случае отсутствия в семье аллергика. Результаты многих исследований показывают: домашние питомцы не приводят ни к увеличению, ни к снижению риска развития аллергии. В то же время некоторые исследования говорят, что нахождение питомцев в доме служит защитой от аллергии. Если не знаете, есть ли у вас или членов вашей семьи аллергия на домашнее животное, сделайте тест на аллергию до того, как питомец поселится в доме.
К сожалению, мы начинаем ценить что-то только тогда, когда возникает беспокойство, что его можем скоро потерять. Так и с дыханием. Вдох-выдох, вдох-выдох …. Это процесс нам кажется так естественным, что мы не обращаем внимания на него до тех пор, пока не ощущаем затруднения в дыхании.
В норме по продолжительности вдох должен быть равен выдоху, если же в дыхательных путях имеется воспаление, бронхи резко сужаются, и человек не может сделать полноценный выдох. Такой симптом уже может быть сигналом начала бронхиальной астмы - хронического воспаления бронхов. Однако ставить себе этот диагноз самостоятельно нельзя, даже врач не может быть в этом уверенным без проведения спирографии, клинического анализа крови и мокроты.
По официальной статистике в нашей стране больных бронхиальной астмой насчитывается около 1,5 миллионов человек, но как показали результаты недавних исследований на самом деле их число в 7 раз больше. В проведении исследования участвовали пациенты, которые проходили в своей поликлинике различные обследования по поводу наличия одышки, затрудненного дыхания и мучительного кашля. У каждого 4-го имелись симптомы астмы, но в амбулаторной карте такой диагноз стоял менее чем у 7% обследованных.
Диагноз "бронхиальная астма" у нас ставят слишком поздно, когда болезнь уже "набрала обороты". Причина этого вовсе ни в том, что больные астмой должны получать льготные лекарства, а в том, что во многих поликлиниках в настоящее время нет пульмонологов и аллергологов, а терапевты чаще всего пациентам, которые жалуются на одышку, свистящее дыхание и кашель, ставят диагноз "обструктивный бронхит".
И проблема здесь не только в квалификации участкового терапевта, а в отсутствии стимула. Ведь сегодня врачи этой специальности настолько загружены писаниной, беготней по вызовам и приемом больных, на прием каждого из которых им отводится не более 15 минут, что у них просто не остается времени думать об эффективности лечения. Да и размер зарплаты у них этому никак не способствует…

Мы сами тоже относимся не очень внимательно к своему здоровью, отсюда и многие проблемы. Бронхиальная астма не всегда начинается с приступов удушья, в начале развития болезни могут беспокоить только одышка, кашель, чувство заложенности в горле и свистящее дыхание. Большинство из нас не придает значения этим симптомам и идет к врачу только тогда, когда возникают резкие проявления удушья.
Принято различать три вида астмы: атопическая, инфекционно-аллергическая и лекарственная. Самой распространенной является атопическая астма, вызванная реакцией организма на аллергены. Инфекционно-аллергическая астма развивается на фоне хронической инфекции в дыхательных путях. Это может быть осложнения после бронхита, синусита и тонзиллита. Лекарственная астма возникает после длительного употребления определенных препаратов. Например, аспирина или нестероидных противовоспалительных средств.
Поэтому прежде чем назначить лечение, врач должен выявить первопричину развития астмы и поставить правильный диагноз, и только потом порекомендовать избегать контакта с аллергенами, пролечить инфекцию дыхательных путей или прекратить прием препаратов, способствующих возникновению кашля и приступов удушья.
При атопической астме обязательно нужно делать специальный анализ крови на выявление чувствительности организма к "попавшим под подозрение" аллергенам. Диагностика астмы по анализу крови - один из самых достоверных способов. Если в крови определяются повышение уровня иммуноглобулина Е (IgE) или иммуноглобулина G (IgG), то первый показатель указывает на наличие аллергической реакции, а второй - на непереносимость определенного пищевого аллергена.
Бронхиальная астма - болезнь неизлечимая, но управляемая. Это значит, астму вылечить нельзя, но человек больной астмой может жить полноценно и долго, если будет держать болезнь в узде. Для этого он должен каждый день контролировать свое состояние, принимать лекарства, назначенные врачом и вести обычный образ жизни. В этом случае больные астмой могут даже заниматься спортом, их жизнь ничем не будет отличаться от жизни здоровых людей.
Главное в лечении астмы - не купирование приступов удушья, а их профилактика. Правильное лечение астмы состоит из 3-х схем:
1. Начальный этап развития астмы. Симптомы болезни проявляются не чаще 2-х раз в неделю, а ночные приступы случаются примерно 1 раз в месяц. Для лечения назначаются противовоспалительные негормональные препараты, стабилизирующие мембрану тучных клеток, "запускающих аллергический процесс". На этой стадии болезни нельзя злоупотреблять бронхорасширяющими средствами, такими как эуфиллин и теофиллин.
2. Средняя степень развития астмы. Кашель, одышка и выделение прозрачной мокроты из дыхательных путей уже наблюдается каждый день, а примерно 1 раз в неделю случается и приступы удушья. На этом этапе развития астмы уже необходимо пользоваться и глюкокортикостероидами - ингаляционными гормонами и препаратами группы бета-агонистов. Они улучшают работу легких, расширяют бронхи и снимают одышку.
3. Тяжелая степень развития астмы. Уже наблюдаются частые приступы удушья в ночное время. На этом этапе необходимо добавлять к описанной выше терапии астмы прием глюкокортикостероидов в таблетках, обычно один раз в день.
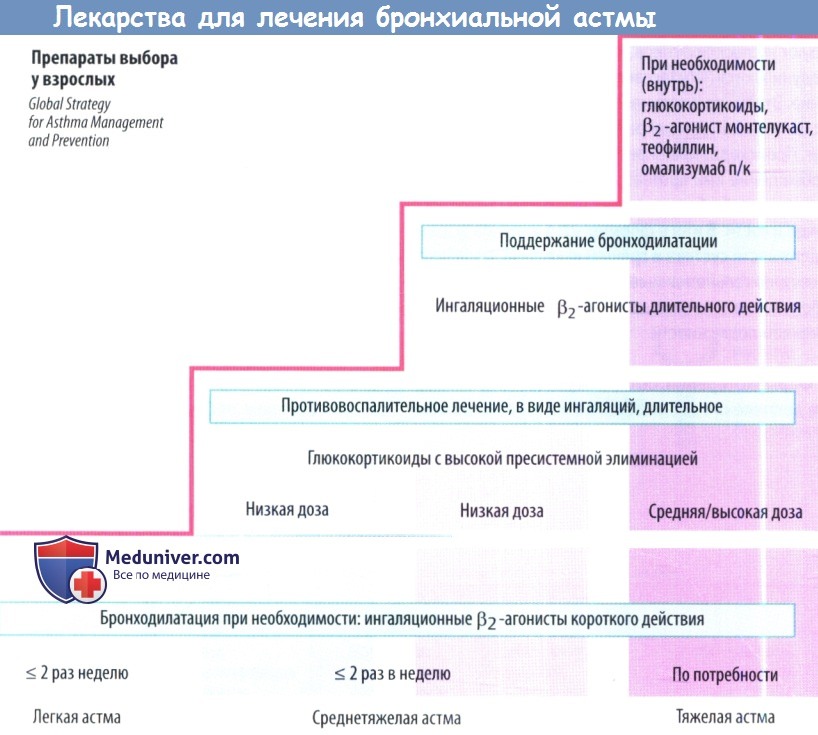
Чем эффективнее будет проводиться лечение противовоспалительными средствами на начальном этапе развития астмы, тем выше шанс вести полноценный образ жизни и реже будет возникать потребность в ингаляционных гормонах и бронхорасширяющих препаратах. Поэтому и важно начать лечение астмы при появлении первых симптомов.
Дополнением ко всем 3-м схемам лечения должно стать постоянный контроль за состоянием своего здоровья - измерение скорости вдоха и выдоха с помощью пикфлоуметра, ведение дневника приема лекарственных средств и реакции на них.
Сегодня в лечении астмы все чаще используют и психотерапию, так как у специалистов уже нет сомнений в том, что приступ удушья или сильного кашля при астме могут вызвать не только встреча с аллергеном, но и испуг и стресс. Ведь отличительная особенность психики больных астмой - глубоко переживать обо всем и за всех. Постоянная напряженность и эмоциональная сверхчувствительность приводят к тому, что любая ссора и неприятная ситуация может стать спусковым крючком для обострения астмы. Поэтому чтобы справиться с астмой, необходимо научиться проще смотреть на жизненные трудности, меньше переживать и быть оптимистом.
Видео-лекция выбора ингалятора (небулайзера) для домашнего использования
- Вернуться в оглавление раздела "Пульмонология."
Количественное определение в крови специфических антител, иммуноглобулинов класса E, появляющихся при наличии аллергической реакции к хомяку.
Специфический иммуноглобулин класса Е к аллергенам хомяка.
Allergen e84 - Hamster (Cricetinae); IgE; Specific IgE to the Hamster.
Иммунофлюоресценция на твердой фазе (ImmunoCAP).
МЕ/л (международная единица на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Хомяк является представителем подсемейства грызуны семейства хомяковые. Существует множество его разновидностей, некоторые из которых достаточно широко распространены в качестве домашних животных.
Хомяк, наряду с другими питомцами, может являться причиной возникновения аллергических реакций. Основным аллергеном считается его эпителий - поверхностно расположенные клетки кожи - за счет вырабатываемого сальными железами белкового секрета. Также важную роль играют попадающие на кожу в процессе жизнедеятельности слюна и моча грызуна. Наибольший риск развития аллергии присущ людям, имеющим непосредственную связь с животным: лица, содержащие хомяка в качестве домашнего питомца, или те, кто контактирует с хомяками в силу профессиональных обязанностей (в лабораториях, вивариях и т.д.). Кроме того, возможно перенесение аллергена с пылью, на одежде, предметах быта, вследствие чего аллергическая реакция может проявиться у людей, которые никаким образом не связаны с животными.
Симптомы аллергии развиваются достаточно быстро – за нескольких минут или часов. Аллерген, попадая через дыхательные пути, вызывает их раздражение – появляется отек и зуд слизистых носо- и ротоглотки, ринорея, чихание, першение в горле и кашель. Возможны отек и покраснение глаз, слезоточивость. При тяжелом течении развиваются симптомы бронхиальной астмы: кашель, одышка, хрипы, ощущение тяжести в грудной клетке, удушье. Также имеют место быть кожные высыпания и признаки контактного дерматита.
Целью данного исследования является определение специфических IgE к аллергену эпителия хомяка методом ImmunoCAP. Аллергодиагностика технологией ImmunoCAP характеризуется высокой точностью и специфичностью, что достигается обнаружением в очень малом количестве крови пациента даже низких концентраций IgE-антител. Исследование основано на иммунофлюоресцентном методе, что позволяет увеличить чувствительность в несколько раз по сравнению с другими диагностическими методами. Во всем мире до 80% определений специфических иммуноглобулинов IgE выполняется данным методом. ВОЗ и Всемирная организация аллергологов признают диагностику с использованием ImmunoCAP как "золотой стандарт", так как эта методика доказала свою точность и стабильность результатов в независимых исследованиях.
Для чего используется исследование?
- Для оценки сенсибилизации и возможности развития аллергических реакций на аллергены хомяка;
- для диагностики аллергических заболеваний (аллергический ринит, аллергический конъюнктивит, кожные высыпания, контактный дерматит, бронхиальная астма).
Когда назначается исследование?
- При наличии проявлений аллергической реакции: покраснение, отек, зуд слизистой глаз, слезотечение, заложенность носа, ринорея, чихание, кашель, одышка, бронхоспазм;
- детям – если их родители страдают аллергическими заболеваниями, в том числе проявляющимися при контакте с аллергенами хомяка;
- при непрерывно рецидивирующем течении респираторных заболеваний без периодов ремиссии;
- при поливалентном характере сенсибилизации, когда нет возможности провести тестирование in vivo с предполагаемыми аллергенами;
- для оценки проводимой терапии.
Что означают результаты?
Референсные значения: 0 - 0,35 МЕ/л.
Причины повышения уровня специфических IgE:
аллергия на эпителий хомяка;
сенсибилизация к эпителию хомяка с высоким риском развития аллергической реакции после контакта с аллергеном.
Причины снижения уровня специфических IgE
При повторном исследовании (в динамике) уровень специфических IgE может снижаться по следующим причинам:
- ограничение или исключение контакта с аллергеном;
- проведение медикаментозного лечения.
- Выполнение данного исследования безопасно для пациента по сравнению с кожными тестами (in vivo), так как исключает контакт пациента с аллергеном.
- Прием антигистаминных препаратов и возрастные особенности не влияют на качество и точность исследования.
- Фадиатоп (ImmunoCAP)
- Фадиатоп детский (ImmunoCAP)
- Суммарные иммуноглобулины E (IgE) в сыворотке
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Аллергокомпонент e101 - собака rCan f 1, IgE (ImmunoCAP)
- Аллергокомпонент e94 - кошка rFel d1, IgE (ImmunoCAP)
- Аллерген k20 - шерсть, IgE
- Смесь бытовых аллергенов hx2 (ImmunoCAP), IgE: домашняя пыль, клещ домашней пыли D. pteronyssinus, клещ домашней пыли D. farinae, таракан рыжий
- Смесь "профессиональных" аллергенов № 1 (IgE): перхоть лошади, перхоть коровы, перо гуся, перо курицы
- Смесь аллергенов животных № 70 (IgE): эпителий морской свинки, эпителий кролика, хомяк, крыса, мышь
- Смесь ингаляционных аллергенов №7 (IgE): эпителий кошки, перхоть собаки, эпителий кролика, перхоть лошади, клещ Dermatophagoides pteronyssinus
- Смесь аллергенов животных ex73 (ImmunoCAP), IgE: перья птиц: гуся, курицы, утки, попугая
Кто назначает исследование?
Аллерголог, педиатр, пульмонолог, терапевт, врач общей практики.
Литература
- Torres JA, de Las Heras M, Maroto AS, Vivanco F, Sastre J, Pastor-Vargas C. Molecular and immunological characterization of the first allergenic lipocalin in hamster: the majorallergen from Siberian hamster (Phodopus sungorus). J Biol Chem . 2014 Aug 22; 289(34):23382-8.
- Izawa J, Niitsuma T, Morita S, Nukaga M, Odawara M. Antigenic analysis of patients with asthma contracting by exposure to different species of pet hamsters. Arerugi . 2005 Nov;54(11):1285-93. Japanese.
- Lim DL, Chan RM, Wen H, Van Bever HP, Chua KY. Anaphylaxis after hamster bites - identification of a novel allergen. Clin Exp Allergy . 2004 Jul; 34(7):1122-3.
- Maguire HC Jr. Allergic contact dermatitis in the hamster and in other rodents. Adv Exp Med Biol . 1981; 134:59-66.
Бронхиальная астма (БА) – сложная медицинская, социально-экономическая проблема. До 10% населения планеты страдают различными видами БА. Развивается астма и в детском возрасте (50 %), и у взрослых до 40 лет. На распространенность и тяжесть течения бронхиальной астмы оказывают влияние генетические факторы, климат, экологическая обстановка, питание, эндокринные патологии, иммунодефицитные состояния.
Что такое бронхиальная астма
По определению ВОЗ бронхиальная астма – это полиэтиологическое хроническое воспалительное заболевание, затрагивающее дыхательные пути. Сопровождается периодической одышкой, приступами удушья. Отмечается заложенность в груди, ночной или утренний кашель с свистящими хрипами. Эти проявления связаны с обструкцией (сужением) просвета бронхиального дерева.
Диагностика и обследование при бронхиальной астме
Диагностика и обследование при бронхиальной астме проводится аппаратными методами, лабораторными и инструментальными исследованиями.
Рентгеноскопия и рентгенография на ранних стадиях заболевания неинформативны. При присоединении эмфиземы на рентгенограмме – повышенная воздушность легочной ткани.
Для детального изучения функциональных возможностей лёгких применяются:
- Рентгенокимография. Метод основан на графической регистрации движений легких во время дыхания. Изменения на кимограмме позволяет судить об нарушениях внешнего дыхания.
- Электрокимография – оценивает вентиляционную функцию легких.
- Рентгенокинематография – киносъемка рентгеновского изображения легких
- Пикфлоуметрия – определяет пиковую скорость выдоха (при астме снижается).
- Спирометрия измеряет жизненный объем легких и скорость выдоха.
- Пневмотахография фиксирует объемы вдыхаемого и выдыхаемого воздуха в форсированном режиме, что дает возможность обнаружить бронхиальную обструкцию.
- Бронхоскопию проводят для исключения других причин обструкции бронхов (инородное тело, опухоль), а также для определения клеточного состава жидкости, полученной после промывания бронхов.
Анализы при бронхиальной астме
Анализы при бронхиальной астме проводят как общеклинические, так и специфические для подтверждения диагноза.
- Общий анализ крови: для астмы характерна эозинофилия, при инфекционнозависимом варианте – ускоренная СОЭ, лейкоцитоз.
- Биохимия крови: при астме обнаруживается СРБ, увеличение фракций альфа и гамма-глобулинов, повышение активности кислой фосфотазы.
- Общий анализ мочи
- Кал на гельминты и простейшие.
- Микроскопия мокроты бронхов: у больных БА обнаруживаются эозинофилы, макрофаги, нейтрофилы, кристаллы Шарко-Лейдена, спирали Куршмана.
- Бактериологический анализ мокроты на патогенную микрофлору и чувствительность к антибиотикам.
- Определение в сыворотке крови антител к инфекционным агентам (хламидии, грибы и другие)
- Выявление вирусных антигенов в слизистой носоглотки методом ИФА.
- Установление в крови и моче содержание стероидных гормонов.
Признаки бронхиальной астмы
К ранним факторам относятся:
- Наследственная предрасположенность к аллергиям
- Аллергические симптомы с высыпаниями и зудом с эпизодами отека губ и век.
- Появление заложенности носа, слезотечения весной и летом в сухую погоду.
- Внезапный кашель при контакте с домашними животными, при вдыхании табачного дыма, при выполнении сельскохозяйственных работ.
- После физических нагрузок – слабость, вялость, повышенная усталость.
Приступы бронхиальной астмы
- Начинается приступ с общего возбуждения, чихания, приступообразного кашля, одышки. Кожа бледная, влажная.
- Мокрота становится более влажной, начинает отхаркиваться. Дыхание восстанавливается.
Бронхиальная астма: клинические рекомендации
Бронхиальная астма, код по МКБ-10
Бронхиальная астма, код по МКБ-10 J45.0 с уточняющими диагноз подрубриками. В Международной классификации болезней 10 пересмотра систематизирована информация о заболеваниях, каждому присвоен собственный код. Единое кодирование облегчает учётность и международную статистику, а также соблюдается принцип конфиденциальности при заполнении документов больного.
J45.0 – Астма с преобладанием аллергического компонента.
Аллергический бронхит; ринит с астмой. Атопическая астма. Экзогенная аллергическая астма. Сенная лихорадка с астмой.
- J 45.1 – Неаллергическая астма идиосинкратического и эндогенного типа.
- J 45.8 – Смешанная астма.
- J 45.9 – Астма неуточненная. Астматический бронхит. Поздно начавшаяся астма.
Помощь при бронхиальной астме
- Профилактика бронхиальной астмы разделяется первичную и вторичную.
- Первичная профилактика БА начинается еще в антенатальном периоде плода, если у матери или отца ребенка имеются аллергические заболевания.
- Правильное питание беременной,
- Прием лекарств только по назначению врача.
- Здоровый образ жизни: отказ от курения и алкоголя, достаточное нахождение на свежем воздухе, адекватная физическая нагрузка.
- Стараться избегать встречи с потенциальными аллергенами.
- После рождения ребенка: грудное вскармливание, введение прикорма с учетом исключения высокоаллергенных продуктов, закаливание, профилактика инфекционных заболеваний, вакцинация на фоне полного здоровья под прикрытием антигистаминных препаратов.
Вторичная профилактика проводится у больных для предупреждения приступов.
- Книги хранить за стеклянными дверцами в шкафах.
- Ограничить пользование косметикой.
- Нельзя содержать в доме домашних животных.
- Постоянно иметь с собой препарат для снятия приступа.
- Необходимо выполнять специально подобранные физические упражнения, различные варианты дыхательной гимнастики.
- Не заниматься самолечением, не принимать никаких медикаментов без назначения врача.
- Периодические посещения врача-пульмонолога.
- Самоконтроль заболевания с помощью пикфлуометра, который проводит оценку внешнего дыхания.
- При профессиональных вредностях – перемена трудовой деятельности.
Атопическая бронхиальная астма
Провоцирующими факторами, влияющими на развитие болезни, являются неинфекционные экзоаллергены: пищевые, бытовые, пыльцевые и многие другие.
Полное устранение причинного аллергена переводит болезнь в стойкую длительную ремиссию. Атопическая астма передаётся по наследству, причём чаще проявляется у детей.
Степени бронхиальной астмы
Степени тяжести бронхиальной астмы определяются в зависимости от симптоматики и прогрессирующего нарушения внешнего дыхания.
- Интермиттирующая легкая форма. Симптомы проявляются не чаще 1 раза в неделю, а ночные приступы наблюдается максимально дважды в месяц. Обострения носят кратковременный характер: от нескольких часов до нескольких дней. В межприступный период – симптомы отсутствует, функция дыхания не изменена.
- Легкая персистирующа форма. Обострения еженедельные или чаще, нарушают активность и сон. Ночные приступы чаще 2 раз в месяц.
- Персистирующая астма средней тяжести. Приступы ежедневные, ночные – чаще раза в неделю. Нарушены физическая активность и сон. Снижена функция внешнего дыхания.
- Тяжелая персистирующая форма. Симптомы постоянные. Приступы, в том числе и ночные, частые. Физическая активность больного резко снижена, стойкая бессонница.
Бронхиальная астма: классификация
Классификация бронхиальной астмы строится в зависимости от следующих факторов:
Этиологические (причинные):
- Экзогенная.
- Эндогенная.
- Смешанная.
По степени тяжести (частота рецидивов):
- Легкая интермиттирующая (периодическая).
- Персистирующая (постоянная): легкая, средней тяжести, тяжелая.
- Хорошо контролируемая – редкие, менее 2 раз в неделю приступы без физических ограничений, при сохранении нормальной легочной функции.
- Частично контролируемая – симптомы появляются более 2 раз в неделю с ночными приступами и снижением активности.
- Неконтролируемая – поддерживающая терапия не помогает, приступы более 3 раз в неделю, со значительным снижением дыхательной функции.
Купирование бронхиальной астмы
Купирование приступов бронхиальной астмы выполняется индивидуально подобранной бронхорасширяющей терапией.
Используют аэрозольные селективные ? 2–адреномиметики в форме дозированных ингаляторов. Производят 2 вдоха спрея, повторное применение не ранее 20 минут. Передозировка приводит к развитию аритмии.
B2 - адреномиметики действуют долгое время, расслабляют гладкую мускулатуру бронхов, улучшают проницаемость сосудов и снимают отёк слизистых. Бронхи очищаются лучше, бронхоспазм блокируется, увеличивается сокращение диафрагмы.
Если приступ после применения препарата- бронходилататора не проходит, следует вызвать скорую помощь.
Осложнения бронхиальной астмы
Осложнения бронхиальной астмы развиваются при длительном течении заболевания, при неадекватной терапии и отражаются на многих системах и органах.
Осложнения в дыхательной системе:
- Астматический статус.
- Дыхательная недостаточность.
- Спонтанный пневмоторакс.
- Ателектаз.
- Эмфизема.
- Пневмосклероз.
- Гиперинфляция легких.
Осложнения на сердечную мышцу
- Развитие «легочного» сердца.
- Артериальная гипертензия.
Патогенное влияние на желудок и печень оказывают лекарственные препараты, применяемые в лечении БА. Под их действием развиваются гастриты и язвы желудка. Иногда наблюдаются желудочные кровотечения.
- Гипоксия мозга приводит к расстройству психики.
- Беттолепсия – нарушение сознания на высоте приступа кашля, возможно потеря сознания, судороги, непроизвольное мочеотделение и дефекация.
Другие осложнения
Кашель при бронхиальной астме
Инвалидность при бронхиальной астме
Инвалидность при бронхиальной астме назначается пациентам со стойким длительным тяжёлым (среднетяжелым) нарушением дыхательной функции, что ведет к ухудшению качества жизни.
Направление на комиссию по оформлению инвалидности выписывает терапевт.
Необходимые документы:
- заявление;
- паспорт (свидетельство о рождении для ребёнка до 14 лет);
- согласие больного на обработку документов;
- амбулаторная карта;
- направление на МСЭ;
- полис ОМС;
- выписной эпикриз из стационара и поликлиники;
- данные рентгенографии или флюроографии;
- результаты медицинских обследований.
Члены комиссии руководствуются не только начальным диагнозом, но и степенью контроля астмы, а также оценивают состояние больного в динамике после лечения в стационаре и реабилитационных мероприятий.
Основные критерии тяжести состояния при БА, которые учитываются при назначении инвалидности:
- Срок установления диагноза – более 6 месяцев.
- Степень тяжести астмы – не менее среднетяжелой.
- Астма частично или полностью не контролируется.
- В течение предыдущего года отмечалось 4 и более тяжелых приступов.
- Внеплановая госпитализация.
- Сопутствующие заболевания, негативно влияющие на течение БА.
Инвалидность 1 группы назначается пациентам с тяжелой рецидивирующей астмой, не поддающейся амбулаторному лечению. Больной не способен к самообслуживанию, нуждается в постороннем уходе.
Инвалидность 11 группы – астма тяжелая неконтролируемая, с осложнениями: «легочное» сердце, расстройство кровообращения, диабет.
Инвалидность 111 группы – астма средней тяжести, частично контролируемая. Дыхательная недостаточность от 40-60%. Одышка при физических нагрузках.
Лечение бронхиальной астмы
Лечение бронхиальной астмы – сложный и длительный процесс, включающий медикаментозное лечение с базисной (поддерживающей) и симптоматической (купирующей приступы) терапией, исключение причинных аллергенов, гипоаллергенную диету и общеукрепляющие мероприятия.
К дополнительным методам терапии, значительно улучшающим течение болезни, относят санаторно-курортное лечение (море, горы, соляные пещеры), лечебную физкультуру, массаж, закаливание.
Принципы лечения при рецидивах:
- Кислородотерапия с помощью аппарата кислородного концентратора.
- Назначение препаратов, разжижающих мокроту, облегчающих откашливание.
- Антибиотики широкого спектра действия.
- Применение бронхолитических средств.
- При необходимости назначение механического дренажа бронхов катетером.
- Использование кортикостероидных гормонов.
- Санация хронических инфекционных очагов (синусит, тонзиллит).
- Занятия ЛФК, психотерапия, применение транквилизаторов.
- Физиотерапия.
Ингаляции при бронхиальной астме
Ингаляции при бронхиальной астме – это быстрый и действенный способ купирования приступов удушья. По сравнению с таблетками и инъекциями – результат мгновенный. Лучшим аппаратом для проведения ингаляций является небулайзер, который превращает лекарственный раствор в аэрозоль. В таком распыленном состоянии лекарство легко попадает в бронхи, снимает спазм гладкой мускулатуры, восстанавливает их проходимость, тем самым снимает симптомы астмы.
Противопоказания:
- высокая температура;
- частые обострения, когда приступы повторяются больше 2-х раз за неделю;
- повышенное давление;
- опасность лёгочных и носовых кровотечений;
- осложнения со стороны миокарда;
- гнойный процесс в лёгких.
Таблетки от бронхиальной астмы
Таблетки от бронхиальной астмы делятся на:
- Базисные – средства, предотвращающие развитие обострений.
- Симптоматические, снимающие острые приступы астмы.
- Бронходилататоры длительного действия снимают спазмы, облегчают дыхательный процесс.
- Кромоны – стабилизаторы мембран тучных клеток снимают отек слизистой бронхов и препятствуют повышению тонуса гладких мышц.
- Гормональные средства – системные глюкокортикоиды. Оказывают противовоспалительный и антигистаминный эффект, снимают аллергический отёк слизистых оболочек в бронхах.
- М-холинолитики короткого действия купируют приступ, расширяя дыхательные пути, давая возможность свободно поступать воздуху, выводят слизь.
- Ингаляционные глюкокортикоиды.
- Антилейкотриеновые противоастматические препараты обладают противовоспалительным и антигистаминным свойством.
- Муколитики разжижают густой бронхиальный секрет.
- Антибиотики назначаются при присоединении бактериальной инфекции.
Дыхательная гимнастика
Дыхательная гимнастика при бронхиальной астме дополняет терапию, но не заменяет лечение медикаментами. Упражнения желательно выполнять утром и вечером. В первое время делать по 8 повторений, постепенно доводя до 16.
Противопоказания к занятиям:
- Во время сильного кашля
- После приступа
- При присоединении инфекции дыхательных путей
- В жаркую сухую погоду
- При плохом самочувствии
- В душной, непроветренной комнате
Лёжа, после сна
На выдохе, сгибая ноги в коленях, подтягивать их к груди.
- Вдохнуть ртом, а выдох делать попеременно одной ноздрёй, зажимая другую.
- Зажать одну ноздрю и глубоко вдохнуть. Затем нужно закрыть другую ноздрю и сделать длинный выдох.
- Вдохнуть носом, выдохнуть медленно через губы, вытянутые трубочкой.
- Спина ровная, руки на коленях. Глубокий вдох носом и, выпрямляя руки как крылья, выдохнуть, поднимая согнутую ногу.
- Резкий вдох, задержка на 3-4 сек. и выдох с произношением звука «з». В следующем подходе «ш».
- Каждый день надувать воздушные шарики.
- Вдыхать через коктейльную соломинку, выдыхать через неё же в сосуд с водой.
- Глубокий вдох носом, надувая живот. Резкий выдох ртом, втягивая живот. Руки на поясе.
- «Рубим дрова». Подняться на носочки, руки соединить вверху. С резким выдохом наклониться, имитируя удар топором по чурке.
- Положение рук на нижней части груди. Медленно выдыхая тянуть «р», «пфф», «брррох», «дррох», «бррх», надавливая на грудную клетку.
- Спокойный глубокий вдох, поднимая плечи. Выдох так же медленно, с опусканием плеч и произношением «кха».
- «Oбнимашки». Стоя на носках, с вдохом наклониться вперёд и выпрямить руки в стороны. Выдыхая, обнять себя за плечи, скрещивая резко руки перед собой. После касания лопаток, развести руки и, продолжая выдох, обнять плечи ещё раз. Затем вдохнуть и выпрямиться.
Упражнения при бронхиальной астме
Упражнения при бронхиальной астме являются обязательным этапом в комплексном лечении. Они восстанавливают дыхательные функции, облегчают кашель, укрепляют организм, сокращают число приступов.
Занятия проводятся трижды в неделе по полчаса. В подходе 5-6 повторений с доведением до 8. Обязателен доступ свежего воздуха.
На первых трёх занятиях выполняется вводный комплекс:
- Сидя, вдох через нос, выдох ртом.
- Сидя, медленный вдох. На счет 1-2 – поднять руку и задержать дыхание, 3 – выдох, 4 – опустить руку.
- Сидя на краю, руки на коленях. Сгибание и разгибание кистей и стоп.
- Сидя, опереться спиной о спинку стула. Глубоко вдохнуть, затем выдохнуть и задержать дыхание на 2-3 сек.
- Во время кашля, нажимать на грудную клетку.
- Стоя, руки внизу. Поднимая плечи – вдох, опуская – выдох.
Постоянный комплекс
- Дышать 40 сек, постепенно удлиняя выдох.
- Стоя. Вдох – сжать кулаки, поднять кисти к плечам – выдох.
- Вдохнуть. Подтягивая согнутую ногу к животу – выдох.
- Руки вперёд, ладонями кверху. Отводя одну руку в сторону, поворот за рукой– вдох. Обратно – выдох.
- Сидя, спина прямая. Наклоны в стороны, выдыхая, рука скользит по ножке стула.
- Встать, ноги расставить, убрать руки на пояс. Сделать вдох, на выдохе пытаться свести локти.
- Стоя – вдох. Садясь на стул – выдох.
- Встать в стойку, ноги расставлены, руки на бёдра. На счет 1 – вдох, на 2 – с наклоном вперёд выдох.
- Лёжа. При вдохе поднять руку, на выдохе опустить. Затем другой рукой.
- То же самое проделать ногами.
Читайте также:

