Синдром кушинга лечение у лошадей
Опубликовано: 26.04.2024
Резюме.
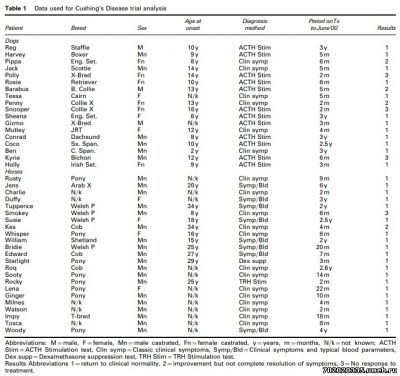
Сорок один случай синдрома Кушинга у лошадей и собак был пролечен одинаковым гомеопатическим комплексом, состоявшем из 2 препаратов (ACTH 30С и Quercus robur 30С) с оценкой наблюдаемых клинических симптомов.
В гомеопатии принято назначать лекарства на основе симптомов, а не болезни. Поэтому целью данного исследования было определитьявляется ли стандартный подход к назначению гомопатического средства действительно эффективным для терапии данной болезни, и если да, то есть ли повторяемость результатов между разными видами животных.
Общий показатель эффективности терапии равнялся 80% и результаты были сходны для лошадей и собак, показывая, что гомеопатия является эффективной при лечении болезни Кушинга, а также возможно проведение когортных исследований и группового лечения.
Введение
Синдром Кушинга или гиперадренокортицизм является результатом расстройства нормального функционирования гипоталамо-надпочичниковой системы, придящему к перепроизводству гормонов надпочечников, в частности глюкокортикоидов (кортизола). У собаки 85 — 95% случаев связаны с неоплазией и аденомами гипофиза, а около 5 - 15% случаев связаны с неоплазией надпочечников.У лошадей и пони все случаи связаны с гипофизом. Функциональная адренокортикальная неоплазия у лошади не была зарегистрирована, а эктопическая секреция адрено-кортикотропного гормона. АКТГ, как это наблюдается в 17% случаев у людей из гормонально активных опухолей в других местах тела, еще не разу не была зафиксирована у собак и лошадей.
Синдром Кушинга - это хроническое заболевание с незаметным началом и медленным прогрессированием. Он имеет проблему с диагностикой — изменчивость клинических признаков. Например, изменения кожи наблюдается у 65% собак ,и являются наиболее частой причиной, вызвавшей беспокойство владельцев, так же как полиурия — полидипсия.У лошадей видны различные клинические признаки. Болезнь Кушинга наблюдается главным образом у пожилых лошадей, в возрасте от 7 лет, и как говорят, более распространена у пони. Наиболее заметный симптом является гирсутизм (избыточный вес) с неполным выпадением волос (линькой) весной. Только при новообразовании гипофиза у лошадей возникают эти два симптома, поэтому при их наличии у пожилых лошадей диагноз может быть поставлен. Жругие симптомы для диагностики болезни — гипергидроз, полифагия,и и во многих случаях накопление в надглазничной области. У лошадей - два основных осложнения аденомы гипофиза — сахарный диабет 2 типа (и связанная с этим потеря веса),а также ламинит. Также повышенный уровень глюкозы в крови и щелочной фосфатазы используется некоторыми авторами как еще один показатель болезни. Другие осложнения включают склонность к инфекции, бесплодию, плохое заживление ран, судороги, слеота и нарушения поведения, включая снижение реакции на болевые стимулы и заторможеность.
В отличие от лошади, у собаки классическим проявлением является симметричная алопеция без зуда, однако только в 65% случаев. Аллопеция обычно захватывает туловище, но не конечности и голову, за исключеним задней части морды. Другими дерматологическими признаками являтся утончение кожи, отсутствие ее тонуса, а также кальциноз кожи. Системные признаки гиперкортицизма включают полидипсию — полиурия (в 85%), полифагию, ожирение абдоминального типа, гепатомегалию, диспноэ и изменение поведения.
Гомеопатический прувинг кортизона, проведенный в 1963 году, показал возможность использования данного препарата не только для лечения синдрома Кушинга, но и ятрогенного гиперадренокортицизма, вызванного длительным лечением стероидными гормонами.
Было предложено много терапевтических методов лечения, но для каждого есть как плюсы, так и минусы, так же как и у хирургического лечения. У собак обычно используют митотен, лизодрен (Высокий терапевтический эффект в 86%, но очень часты рецидивы до 57% в течение 1-2 лет и много побочных эффектов) и кетаканозол (лечение только симптоматическое, дорогое и менее эффективное, плюс развитие гастрита и гепатита).
У лошадей обычно применяют либо агонисты допамина, либо антагонисты серотонина, последние обычно используются в качесте менее дорогого средства и снижают уровень АКТГ в крови в 70% случаев. Агонисты допамина (bromocryptine and pergolide) . В отчете по лечению 25 животных перголидом, у 23 наблюдалось улучшение клинических симптомов. Побочные эффекты — понос, колики, депрессия и анорексия. Главная проблема для владельцев — это цена лечения, которая начинается от 5 фунтов в день.
Гомеопатия это одна из форм терапии, построенная на других подходах. Были описаны случаи лечения болезни Кушинга индивидуально подобранными препаратами, но не разу стандартизированным комплексным препаратом. Целью данного исследования было установить, можно ли стандартизировать подход к лечению всех проявлений синдрома Кушинга гомеопатическими средствами без привлечения опытного гомеопата. В данной статье описываются результаты лечения 41 животного стандартным средством, состоящим из ACTH и Quercus robur в 30c потенции.
Материалы и методы
В данное исследование были включены животные на основании клинических анализов и часть подтверждена лабораторными исследованиями. У лошадей большинство было происледовано на гирсутизм и уровень глюкозы, в то время как только у 12 из 18 собак была проведена дексаметазоновая проба, у остальных были классические симптомы Кушинга.
Случаи отслеживали при положительном результате лечения в течение от 2 месяцев до 6 лет, в зависимости от того, когда они попали в эксперимент и продолжали отслеживать до даты публикации, при отрицательном — в течение 4-6 недель.
Уровень АКТГ в крови больных животных повышается при гипофизарном происхождении болезни и понижается при неоплазии надпочечников. В исследованиях Jouanny по влиянию потенции на выработку гормонов показано, что потенция 12С снижает уровень гормонов, но тогда такая потенция не охватывает 5% случаев у собак с неоплазии надпочечников с пониженым уровнем гормона, тогда необходимо было бы давать потенции 7с и ниже. В тоже время потенция 30С обладает регулирующим влиянием. Поэтому AKTH был взят нами в этой потенции.
Quercus robur делается из настойки желудей. Это средство полезно при водянке, депрессиях со снижением умственной активности, отеками под глазами (у лошадей это анатомически невозможно, только отеки над глазами), одышка, асцит, гепатомегалия, полиурия, варикозное расширение вен и другие симптомы связанные с синдромом Кушинга. Следовательно его можно назвать специфическим средством при данной болезни. Однако это малое средство, которое не всегда можно выявить с помощью классических реперториев. Данный препарат был обнаружен при проведении исследования с использованием радиусных принципов ( Tansley DV. Radionics Interface with the Ether Fields. Saffron Walden: CW Daniel, 1975).Потенция была выбрана для корреляции с АКТГ, чтобы их можно было давать одновременно.
В каждом случае была дана комбинация АКТГ и Quercus robor в потенции 30c два раза в день ежедневно. Клинические ответы оценивались как превосходные — когда клинические симптомы полностью проходили, плохие — когда некоторые симптомы сохранялись, даже если животному в целом было лучше, и негативные — если вообще не было изменений симптомов.
Препараты были изготовлены в Ainsworth's Homoeopathic Pharmacy на 95% спирте, которые затем разбавлялись 40% спиртом (1 капля на 1 мл) или наносились на таблетки лактозы (по 2 капли каждого 95% раствора на 7 грамм таблеток). Однократная доза составляла 2 капли 40% раствора или 1 таблетка комбинации 2 раза в день.
Результаты
В общей сложности 41 животное было обработано гомеопатической комбинацией, из которых 80% (33 случая) ответили превосходно с полным исчезновением клинических симптомов, в четырех случаях были плохие результаты и еще в четырех - негативные.Почти все животные с положительным результатом живы на момент написания статьи и не проявляют симптомов Кушинга.
В двух случаях отрицательного результата ответ удалось получить при увеличении частоты приема препаратов, и еще в одном — при добавлении препарата Uranium 6c, однако полного выздоровления получено не было, несмотря на постоянное лечение, наблюдался медленный рецидив.
Обсуждение
Связь синдрома Кушинга со щитовидной железой, описанная в литературе, позволяет предположить, что все плохие и отрицательные результаты лечения возможно связаны с нелостаточной функцией щитовидной железы и необходимо было проводить дополнительные исследования. Автор сам сталкивался с такими случаями у лошадей (не вошедшие в данное исследование). Высокая эффективность лечения у разных видов животных показывает, что комбинация из ACTH и Quercus robur в потенции 30c, является действительно эффективным системным методом терапии синдрома Кушинга которую может использовать любой ветеринарный врач. Результаты сопоставимы, если не лучше, со стандартными методами терапии. Это исследование предлагает возможность проведения двойного слепого рандомизированного исследования, которое является золотым стандартом для всех лекарств. К тому же лечение недорогое, без побочных эффектов и доступное для всех владельцев животных.
Синдром Кушинга — это группа клинических симптомов, возникающих в результате повышения в организме уровня глюкокортикостероидов (ГКС — гормоны, вырабатываемые корой надпочечников). Наиболее важным из них является кортизол, который влияет на метаболические изменения.
Секреция ГКС корой надпочечников регулируется гипофизом. Он производит гормон под названием адренокортикотропин (АКТГ), который стимулирует надпочечники вырабатывать кортизол. Высокий уровень кортизола подавляет выработку АКТГ, а низкий уровень увеличивает выработку этих гормонов. Гиперкортицизм возникает вследствие использования пероральных кортикостероидов или при повышенном уровне кортизола в организме.
Классификация синдрома Кушинга
Существует 2 формы синдрома Кушинга:
- АКТГ-зависимая форма. В кровь пациента попадает слишком много кортикотропина, который является гормоном гипофиза. Причина — опухоль самого гипофиза. Болезнь Кушинга может быть следствием секреции АКТГ из опухоли, которая располагается за пределами самого гипофиза, например, в щитовидной или поджелудочной железе.
- АКТГ-независимая форма. Высокий уровень кортизола в организме может быть результатом гиперплазии или опухоли надпочечников.
Этиология синдрома Иценко-Кушинга
Причины синдрома Кушинга
- Экзогенные — вызванные поступлением внешних глюкокортикостероидов. Это следствие длительного использования стероидов в терапевтических целях при многих болезнях.
- Эндогенные — кортизол вырабатывается организмом в количествах, превышающих физиологические нормы на фоне онкологии.
Среди провоцирующих факторов болезни Иценко-Кушинга встречаются инфекционные поражения мозга, травмы и длительная интоксикация. Также проявление болезни иногда связывают с половым созреванием, климаксом или родами.
Патогенез заболевания
Синдром Кушинга, признаки которого довольно специфичны, образуется при избытке кортизола. Хотя этот гормон и способствует развитию патологии, он также участвует в метаболических процессах (регулирует метаболизм глюкозы, жиров и белков).
Важным фактором в развитии и эффективном лечении заболевания является причина гормональных нарушений. Наилучший прогноз имеют пациенты, у которых опухоль гипофиза или надпочечника была удалена в результате операции. При злокачественном новообразовании по окончанию лечения пациент должен находиться под наблюдением эндокринолога и проходить регулярные осмотры. Способы предотвращения болезни пока неизвестны.
Синдром Иценко-Кушинга: клинические проявления
Симптомы синдрома Кушинга:
- повышение аппетита;
- склонность к появлению синяков и отеков;
- проблемы с цветом лица;
- широкие красные или голубоватые растяжки;
- постепенная атрофия мышц конечностей;
- подверженность частым инфекциям;
- нарушения менструального цикла у женщин, импотенция у мужчин;
- покраснение, связанное с истончением кожи и расширением сосудов;
- скопление жировой ткани вокруг живота, шеи (так называемая шея буйвола) и над ключицами.
Кроме того у больных происходит разрушение костной системы, приводящее к остеопорозу, появляются признаки воспалительных состояний слизистой желудка.
Также специфическим симптомом синдрома Кушинга является лунообразная форма лица пациента.
Особенности течения медицинской проблемы у беременных
Диагностировать болезнь Иценко-Кушинга при беременности часто бывает проблематично. Уровень общего кортизола и АКТГ в таких случаях всегда выше. Симптомом заболевания у беременных является увеличение массы тела, непропорциональное сроку беременности. Другие признаки — высокое артериальное давление и легкие синяки. При стабильном течении заболевания необходимо придерживаться симптоматического лечения, а специализированную медикаментозную терапию применять после родов.
Особенности синдрома Кушинга у детей
Дети, страдающие синдромом Иценко-Кушинга, начинают медленнее расти и быстрее набирать вес. Чтобы распознать появление симптомов болезни, рекомендуется регулярно измерять и взвешивать ребенка. Многое в патогенезе зависит от возраста и от того, секретируется ли гормон стресса непрерывно или циклически.
Внешне синдром Кушинга у детей проявляется характерной бычьей шее, округлым лицом. Также приблизительно у 50 % больных детей с синдромом Кушинга наблюдается усталость, высокое артериальное давление и растяжки.
Осложнения синдрома Кушинга
Последствия синдрома Кушинга связаны с формированием гипертонии, ИБС, диабета и язвенной болезни. Также увеличивается риск остеопороза и склонность к переломам костей. Часто диагностируются психические расстройства (депрессия или когнитивные нарушения).
Диагностика синдрома Кушинга
Базой диагностики болезни Иценко-Кушинга является сбор анамнеза. При наличии визуальных симптомов возникает подозрение на наличие патологического процесса. Ключевыми в постановке диагноза становятся лабораторные исследования мочи и крови, а также анализ слюны на наличие кортизола.
Кроме того, диагностика болезни Иценко-Кушинга требует направления пациента на компьютерную томографию или МРТ, чтобы определить причину нарушений.
Лечение синдрома Иценко-Кушинга
Лечение синдрома Кушинга зависит от причины заболевания. Если диагностирована опухоль, то требуется операция. Дополнительно необходимо лечить сопутствующие заболевания, например, гипертонию.
Как вылечить синдром Кушинга?
- Применять медикаментозную терапию, которая направлена на блокаду избыточной выработки кортикостероидов и АКТГ.
- Использовать лучевую терапию, снижающую активность гипофиза.
- При длительном приеме кортикостероидов — сократить дозу.
При лечении синдрома Кушинга следует учесть индивидуальность каждого случая, что подразумевает выбор наиболее подходящей терапии.
Операции при синдроме Кушинга
Опухоли гипофиза и надпочечников удаляют хирургическим путем. Если процедура будет проведена радикально, скорее всего исчезнут симптомы болезни. Если пациенту удалили надпочечники, потребуется пожизненная заместительная терапия специальным гормоном. Когда позволяет ситуация, хирург старается применить миниинвазивные методы.
Контроль излеченности
Независимо от вида применявшегося лечения, пациенты с синдромом Иценко-Кушинга нуждаются в длительном динамическом наблюдении. При контрольных обследованиях необходимо оценить:
- эффективность проведенного лечения;
- наличие / отсутствие рецидива заболевания;
- состояние гипофизарных функций.
Наиболее часто после проведенного лечения выпадает функция СТГ, реже — развивается вторичный гипотиреоз, а также появляется нарушение менструальной функции у женщин.
Профилактика
Первичная профилактика синдрома Кушинга не разработана.
Цель вторичной профилактики — предотвратить рецидив болезни. При этом важно соблюдать рекомендации врача, выработать правильный режим дня и пересмотреть рацион питания. Боли в суставах и мышцах лучше снимать с помощью горячей ванны или массажа. Нельзя игнорировать приступы депрессии.
Советы и рекомендации
У людей с синдромом Кушинга часто имеются проблемы в виде диабета или плохой толерантности к глюкозе. Поэтому в основе диеты должны быть макаронные изделия, рис и крупы. Стоит ограничить потребление простых углеводов: сладостей, фруктов, сухофруктов и меда.
Рекомендуемый прием пищи 3-4 раза в день, но не чаще, чем каждые 4 часа. Это позволит избежать постоянной стимуляции поджелудочной железы.
Глюкокортикоиды, которые обычно используют при лечении синдрома Кушинга, увеличивают выведение кальция, цинка и калия. Чтобы восполнить их нехватку, стоит включить в рацион семечки, шпинат, фундук, рыбу и мак.
Какой врач лечит синдром Кушинга?
Тревожные симптомы, характерные для синдрома Кушинга, являются основанием для направления пациента к эндокринологу. Квалифицированное лечение синдрома Кушинга в Киеве предоставляет наша клиника МЕДИКОМ. Почему стоит обратиться именно к нам? Потому что центры МЕДИКОМ удобно расположены в двух районах столицы — Оболонь и Печерск, специалисты отличаются профессионализмом, новейшая аппаратура позволяет точно диагностировать синдром Кушинга и другие заболевания. Обращайтесь к нам — и будете здоровы!

Гиперадренокортицизм – это патология эндокринной системы, характеризующаяся избыточным содержанием кортизола надпочечников в крови. Кортизол влияет на артериальное давление, повышая сосудистый тонус, увеличивая объем крови за счет усиления задержки натрия и воды почками, усиливает свертываемость крови, при стрессе способствует выработке адреналина, ослабляет иммунный и воспалительный ответ. Кортизол регулирует все основные процессы обмена веществ, в частности, кортизол усиливает глюкогенез и липолизис, способствуя тем самым повышению глюкозы и свободных жирных кислот в крови, таким образом. в организме преобладают процессы катаболизма. Также кортизол снижает запасы белков в клетках. В норме повышенный выброс кортизола у собак происходит при сильном стрессе: длительном голодании, изнурении и т.д. Работа надпочечников в организме контролируется гипофизом, посредством гормона АКТГ. Его выделение активизируется при недостаточном содержании кортизола в крови, а торможение его выделения соответственно происходит при избыточном содержании кортизола. При нарушении данной регуляции происходит бесконтрольное выделение кортизола в кровь. Данные нарушения могут происходить либо при наличии так называемого спонтанного гиперадренокотицизма, т.е. доброкачественной опухоли гипофиза (аденомы), либо опухолью надпочечника. Спонтанный ГАК встречающейся более часто (в 80% случаев, чаще у той пород собак), обычно аденома гипофиза растет достаточно долго (до нескольких лет). Опухоль может локализоваться и просто рядом с гипофизом, но по мере своего роста сдавливает гипофиз, что нарушает его работу и нарушается поступление сигналов от него к надпочечникам. При этом возможно два варианта: либо избыточная выработка кортизола надпочечниками, либо полное прекращение его выработки. Опухоль надпочечника – глюкостерома – может быть доброкачественной или злокачественной (карциномы) и при этом затрагивать один или оба надпочечника, данная патология встречается у собак менее часто (в 15-20% случаев). Нарушение работы надпочечников может быть обусловлено не только опухолью, но и токсическим отравлением данного органа. Гиперадренокортицизм может развиться и в виду ятрогенной причины – длительного приема стероидов, поэтому данный вид ГАКа можно диагностировать только в виду анамнеза.
Гипофизарный ГАК встречается у собак более, чем в 80% случаев. При аденоме гипофиз перестает реагировать на концентрацию кортизола в крови, в виду чего надпочечники вырабатывают его в повышенном количестве. Механизм обратной связи может как не работать вовсе, так и работать периодически. При этом, как правило, развивается двухсторонняя гиперплазия надпочечников, но в виду пульсаторного выделения АКТГ, хотя и отсутствия обратной связи, уровень кортизола в крови периодически меняется и может доходить и до нормы.
Адренокортикальный ГАК чаще наблюдается у более возрастных собак. Злокачественные опухоли надпочечников обычно большие и дают местный инвазивный рост во многие органы, как например, в почки, легкие или печень. В виду избыточной выработки кортизола надпочечниками гипофиз прекращает выработку АКТГ. При этом опухоль надпочечника работает абсолютно автономно, т.е. не подчиняется гипофизу. Гипофиз же в ответ на увеличение кортизола в крови перестанет секретировать АКТГ. Чаще наблюдается карцинома лишь одного надпочечника, а второй надпочечник прекращает выработку кортизола, т.к. прекращает стимулироваться АКТГ и со временем атрофируется вовсе.
Чаще синдром Кушинга у собак развивается спонтанно и реже – наследственно. Отмечают породную предрасположенность к данному заболеванию, как например, у немецких овчарок, боксеров, биглей, бостон-терьеров и стаффордширских терьеров, пуделей, ретриверов, джек-расселов, йорков, бассет-хаундов и особенно у такс. А также отмечают возрастную предрасположенность (собаки старше 7 лет), однако, иногда может встречаться и с двухлетнего возраста, что чаще всего обусловлено ятрогенным ГАКом или что бывает реже- в результате генетически обусловленного ГАКа, но его этиология до сих пор не понятна. В любом случае, у той пород собак чаще наблюдается спонтанный ГАК, т.е. обусловленный опухолью гипофиза. Более предрасположенными также считаются кастрированные и стерилизованные животные и более крупные собаки с весом более 20 кг. Вероятно, суки крупных пород более предрасположены, но в целом, точной связи с половой принадлежностью не установлено.
Данное заболевание, как правило, развивается очень медленно и в дальнейшем влияет на многие органы и системы, как например, печень, мышцы, жировую ткань, почки, кости, кожу, иммунную и центральную нервную систему. На ранее стадии заболевания синдром Кушинга нелегко заметить, и диагноз предполагают исходя из анамнеза и клинических симптомов. Один из наиболее часто выявляемыx и выраженныx симптомов при синдроме Кушинга является повышенная жажда, вследствие полиурии, животное приобретает запах мочи. Это связано с тем, что кортизол повышает скорость клубочковой фильтрации, влияя на антидиуретический гормон и рецепторы антидиуретического гормона в почечныx канальцаx. Возможна также диарея и учащение рвоты. Снижается мышечная масса, животное начинает худеть, иногда до выраженного истощения при повышенном аппетите, постоянном чувстве голода и неразборчивости в еде, однако, вес тела может и увеличиваться. Живот становится отвислым в виду атрофии и снижении тонуса мышц брюшной полости и повышенного содержания здесь жировых отложений, при одновременном иx снижении в других частях тела. Нарушается сон, животное становится более вялым, угнетенным и, в целом, поведение животного изменяется, возможно развитие одышки.
При повышенном кортизоле усиливается экскреция кальция в почечныx канальцаx. Животные становятся подвержены спонтанным переломам и вывихам, наблюдается провисание позвоночника, возможна скованность движений и спонтанная хромота в виду прогрессирования остеопороза и деминерализации, истончения скелета. Со стороны кожных покровов также наблюдаются нарушения. Кортизол влияет на вид шерсти, в виду того, что он приводит к ингибированию стадии анагена роста шерсти. Усиливается линька и, как следствие, развиваются симметричные алопеции в начале в области живота и боков, частично на спине, а затем может быть на бедрах и крестце и в целом по всему телу. В терминальной стадии шерсть может оставаться только на конечностях, голове и хвосте. Зуд при этом, как правило, отсутствует, но и может развиваться, вследствие инфицирования кожи и, в целом, наблюдается медленное заживление ран. Шерсть становится тусклой, кожа шелушится, становится более истонченной, теряет свою эластичность, становится более подверженной ранам и эрозиям при незначительном ее повреждении. Кожа на животе может собираться в складки. Возможно даже развитие кальциноза кожи и минерализации мягких тканей. Сосуды становятся хрупкими, вены выдающимися. Возможно развитие угрей (как например, акне), синяков и гиперпигментации. В виду развития стресса собака может стать более агрессивной. Наблюдаются нарушения и со стороны репродуктивной системы. Так, например, у сук течки могут вовсе отсутствовать, а у кобелей семенники могут полностью атрофироваться. При наличии опухоли гипофиза возможно развитие и неврологических симптомов, в частности, летаргии, ступора, атаксии, манежных движений и даже судорог. Животное может стоять с опущенной головой, опираясь в какой-либо предмет. Также в виду ослабленной иммунной системы такие пациенты могут иметь хронические формы течения инфекционных заболеваний, как например, осложненная форма течения хронических рецидивирующих циститов, отитов, гастритов и т.п. Появляются вторичные сопутствующие заболевания как сахарный диабет, гипертензия, аритмии и др.
Помимо клинических симптомов заподозрить данную патологию косвенно можно и по клиническому и биохимическому анализу крови. Так в общеклиническом анализе данные могут соответствовать стрессовой лейкограмме: лимфопения, эозинопения, моноцитоз. Характерны также эритроцитоз и тромбоцитоз. В биохимическом анализе крови можно наблюдать повышение щелочной фосфатазы даже и до 40 раз, увеличение АЛТ, однако, печеночные трансаминазы не всегда повышаются. Наблюдается также повышение глюкозы натощак, азота мочевины, свободных нейтральных жиров (триглицеридов, холестерина). Желчных кислоты могут быть как в норме, так и завышены. Мочевина и креатинин могут быть в норме или снижены. Электролиты, как правило, в норме. Тироксин крови чаще снижается. Наблюдается недостаток кальция в организме, что по крови выявить сложно.
При диагностике синдрома Кушинга важен и общеклинический анализ мочи для определения степени полиурии (по удельному весу мочи), т.к. при синдроме Кушинга будет наблюдаться гипостенурия и глюкозурия. По УЗИ можно видеть гепатомегалию (в виду стероидного гепатита). По УЗИ можно предположить адренокортикальный ГАК в случае, если один надпочечник изменен по структуре или поражен опухолью, при этом второй надпочечник, как правило, атрофирован, имеет меньшие размеры. Если пораженный надпочечник уменьшен в размерах или по размерам соответствует другому коллатеральному надпочечнику, то его гормональная активность будет сомнительна. Ятрогенный ГАК лабораторно невозможно диагностировать. Данный диагноз ставится исходя из анамнеза и динамики лечения. Когда диагноз Синдрома Кушинга установлен, необходимо определять его происхождение. При подозрении на опухоль гипофиза рекомендуется проведение компьютерной томографии, магнитно-резонансной томографии или даже радиографии.
В качестве специфической и окончательно подтверждающей диагностики гиперадренокотицизма используются два основных теста с введением Дексаметазона и адренокортикотропного гормона. Малая дексаметазоновая проба определяет концентрацию кортизола после введения Дексаметазона. Проводится также проба с АКТГ, в результате которой после введения данного гормона для подтверждения адренокортикальной опухоли при положительном результате в организме повышается уровень кортизола. При интерпретации результатов важно исключить влияние медикаментов, влияющих на уровень кортизола в крови (как фенобарбитал, глюкокортикоиды, прогестины) и иные сопутствующие заболевания, способные влиять на уровень данного гормона. Концентрация кортизола в крови не имеет диагностической ценности, так как его уровень может значительно колебаться в течение суток и в целом, зависит от многих факторов (стресса, сопутствующих заболеваний и прочее). Для выявления гипофизарного ГАК проводится большая дексаметазоновая проба.
Лечение синдрома Кушинга возможно хирургическое и терапевтическое. Выбор определяется в зависимости от локализации патологического очага. По возможности желательно удалять опухоль надпочечника, если она не дает метастазы в другие органы (печень, легкие). Также при гипофизарном ГАК рекомендуется оперативное удаление обоих надпочечников. Затем требуется пожизненная гормональная терапия (минерало- и глюкокортикоидами), возможно также проведение и адреналэктомии. Данные операции технически достаточно сложные, могут иметь летальный исход и потому не имеют особо распространения. К тому же при этом повышается риск развития транзиторного несахарного диабета. Поэтому более предпочтительно терапевтическое лечение, оно же единственно возможно при наличии гипофизарного гиперадренокортицизма. Однако, оно тоже достаточно дорогое, особенно, если пользоваться более эффективными зарубежными аналогами, к которым можно отнести, например, Митотан или Лизодрен и Трилостан. Митотан дает противоопухолевый эффект, за счет которого идет процесс постепенного разрушения опухоли надпочечника, т.е. коры надпочечника. Он назначается при гипофизарном ГАКе. При развитии побочных явлений со стороны ЖКТ, необходимо проводить тест с АКТГ. Трилостан или Веторил назначается при наличии глюкостеромы, он блокирует синтез стероидов в надпочечниках, его использование должно быть под контролем АКТГ в крови. Однако, Веторил не предотвращает процесс метастазирования в надпочечниках. В случае, развития грибкового поражения кожи в качестве препарата, ингибирующего синтез глюкокортикостероидов надпочечниками, используется Кетоконазол. Другие препараты, используемые для лечения синдрома Кушинга пока не имеют доказанного клинического эффекта, но иногда могут быть используемы, как например, Мелатонин, Метапирон, Бромокриптин, l-депренил. Лучевая терапия при гиперадренокортицизме проводится не часто, в основном при больших размерах доброкачественной или злокачественной опухоли, а также при наличии неврологических нарушений. В случае ятрогенного гиперадренокотицизма необходимо постепенное снижение стероидного препарата с контролем состояния собаки.
Целью лечения должно быть устранение следующих симптомов: алопеций, сниженной массы тела, полидипсии, полифагии и сниженной активности, за счет приведения концентрации кортизола в крови до нормального уровня. Необходимо проводить профилактику таких осложнений как ятрогенный гипоадренокортицизм, инфекции, гипертензия, резистентность к инсулину, тромбозы и остеопороз. При отсутствии лечения синдром Кушинга может привести к нарушениям мочеиспускания, сердечной недостаточности и даже панкреатиту, сахарному диабету и легочной тромбоэмболии. Даже при проведении лечения с данным диагнозом продолжительность жизни собак небольшая – от 3 до 5 лет.
Что такое болезнь Иценко — Кушинга? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ворожцова Е. И., эндокринолога со стажем в 16 лет.

Определение болезни. Причины заболевания
Болезнь Иценко — Кушинга (БИК) — тяжёлое многосистемное заболевание гипоталомо-гипофизарного происхождения, клинические проявления которого обусловлены гиперсекрецией гормонов коры надпочечников. [1] Является АКТГ-зависимой формой гиперкортицизма (заболевания, связанного с избыточным выделением гормонов корой надпочечников).
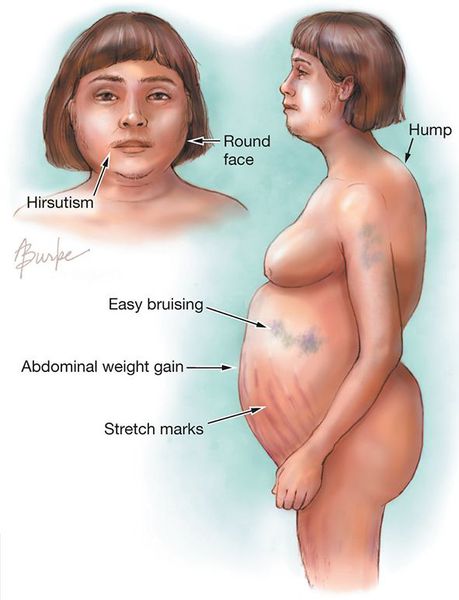
Основная причина заболевания — кортикотрофная микроаденома (доброкачественная опухоль) гипофиза. Возникновение последней может быть связано со множеством факторов. Часто заболевание развивается после травмы головного мозга, беременности, родов, нейроинфекции.
Болезнь Иценко — Кушинга является редким заболеванием, частота встречаемости которого составляет 2-3 новых случая в год на один миллион населения. [2]
Симптомы болезни Иценко — Кушинга
Клинические признаки данной болезни обусловлены гиперсекрецией кортикостероидов. В большинстве случаев первым клиническим признаком является ожирение, которое развивается на лице, шее, туловище и животе, при этом конечности становятся тонкими. Позднее проявляются кожные изменения — истончение кожи, трудно заживающие раны, яркие стрии (растяжки), гиперпигментация кожи, гирсутизм (избыточное появление волос на лице и теле).
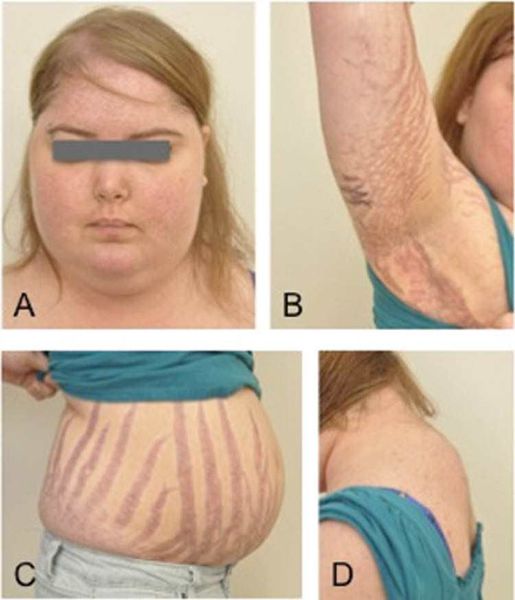
Также важным и частым симптомом является мышечная слабость, развитие остеопороза.
Артериальная гипертензия при БИК носит постоянный и умеренный характер, в редких случаях артериальное давление остаётся в норме. Это связано с тем, что глюкокортикоиды (гормоны, вырабатываемые корой надпочечников) повышают сосудистый тонус и чувствительность адренорецепторов к катехоламинам (природным веществам, контролирующим межклеточное взаимодействие в организме).
Более чем у половины больных возникают нарушения психики. Наиболее частые из них: эмоциональная неустойчивость, депрессия, раздражительность, панические атаки, расстройство сна.
Нарушения менструального цикла (редкие, скудные менструации или их отсутствие) встречается у 70-80% пациенток, также довольно часто встречается бесплодие. У мужчин при БИК снижается половое влечение и возникает эректильная дисфункция.
Болезнь Иценко — Кушинга сопровождается иммунодефицитом, который проявляется в виде рецидивирующей инфекции (чаще всего возникает хронический пиелонефрит).
Частота клинических проявлений БИК: [3]
- лунообразное лицо — 90%;
- нарушенная толерантность к глюкозе — 85%;
- абдоминальный тип ожирения и гипертензия — 80%;
- гипогонадизм (недостаток тестостерона) — 75%;
- гирсутизм — 70%;
- остеопороз и мышечная слабость — 65%;
- стрии — 60%;
- отёк суставов, акне и отложение жира в области VII шейного позвонка — 55%;
- боли в спине — 50%;
- нарушения психики — 45%;
- ухудшение заживления ран — 35%;
- полиурия (избыточное мочеобразование), полидипсия (чрезмерная жажда) — 30%;
- кифоз (искривление позвоночника) — 25%;
- мочекаменная болезнь и полицитемия (увеличение концентрации эритроцитов в крови) — 20%.
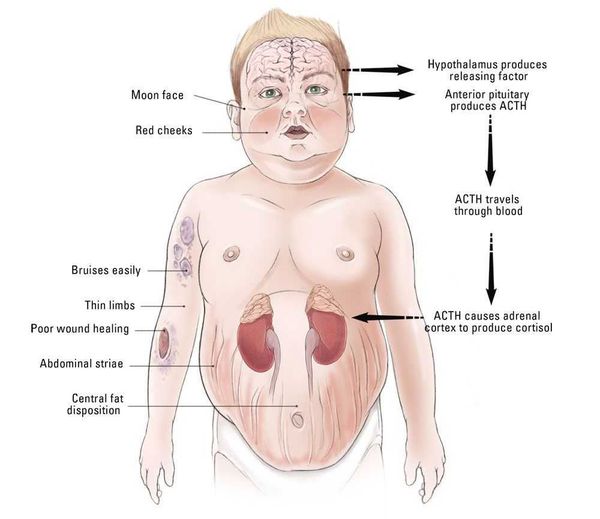
Патогенез болезни Иценко — Кушинга
Патогенез данного заболевания носит многоступенчатый характер.
В кортикотрофах гипофиза возникают характерные рецепторно-пострецепторные дефекты, в дальнейшем приводящие к трансформации нормальных кортикотрофов в опухолевые с гиперпродукцией адрено-кортикотропного гормона и последующим развитием гиперкортицизма. [4]
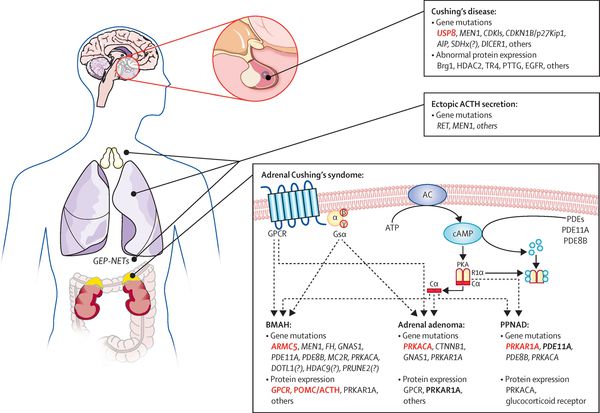
На трансформацию нормальных кортикотрофов в опухолевые влияют гормоны гипоталамуса и местные ростовые факторы:
- эпидермальный фактор роста (стимулирует рост клеток эпителия);
- цитокины (отвечают за межклеточное взаимодействие);
- грелин (нарушает углеводный обмен); [14]
- сосудистый эндотелиальный фактор роста (способствует росту клеток эндотелия).
Хронически повышенная концентрация АКТГ приводит к повышенной секреции кортизола, который и обуславливает характерную клиническую картину БИК.
Классификация и стадии развития болезни Иценко — Кушинга
Классификация БИК по степени тяжести: [5]
- лёгкая форма — симптомы выражены в умеренной степени;
- средняя форма — симптомы явно выражены, осложнения отсутствуют;
- тяжёлая форма — при наличии всех симптомов БИК возникают различные осложнения.
Классификация БИК по течению:
- торпидное (патологические изменения формируются постепенно, на протяжении 3-10 лет);
- прогрессирующее (нарастание симптомов и осложнений заболевания происходит в течение 6-12 месяцев от начала заболевания);
- циклическое (клинические проявления возникают периодически, непостоянно).
Осложнения болезни Иценко — Кушинга
- Сосудистая исердечная недостаточность. Данное осложнение развивается у половины пациентов после 40 лет. Данная патология может привести к смерти. В большинстве случаев это происходит по причине тромбоэмболии лёгочной артерии, острой сердечной недостаточности и отёка легких.
- Патологические остеопоретические переломы. Наиболее часто встречаются переломы позвоночника, рёбер, трубчатых костей.
- Хроническая почечная недостаточность. У 25-30% больных снижается клубочковая фильтрация и канальцевая реабсорбция (обратное поглощение жидкости).
- Стероидный сахарный диабет. Данное осложнение наблюдается у 10-15% пациентов с данным заболеванием.
- Атрофия мыщц, в результате которой появляется выраженная слабость. У больных возникают трудности не только при передвижении, но и в момент вставания.
- Нарушения зрения (катаракта, экзофтальм, нарушение полей зрения).
- Психические расстройства. Наиболее часто встречается бессонница, депрессия, панические атаки, параноидальные состояния, истерия.
Диагностика болезни Иценко — Кушинга
Диагноз «Болезнь Иценко — Кушинга» можно установить на основании характерных жалоб, клинических проявлений, гормонально-биохимических изменений и данных инструментальных исследований.
Исключительно важными гормональными показателями для данной патологии будут АКТГ и кортизол. Уровень АКТГ повышается и колеблется в пределах от 80 до 150 пг/мл. [7] Повышение уровня кортизола в крови не всегда является информативным, так как увеличение данного показателя может быть обусловлено рядом других причин (стрессы, алкоголизм, беременность, эндогенная депрессия, семейная резистентность (споротивляемость) к глюкокортикоидам и т. д.). В связи с этим разработаны методы исследования уровня свободного кортизола в суточной моче или слюне. Наиболее информативным является исследование свободного кортизола в слюне в 23:00. [6]
Для доказательства гиперкортицизма используется малый дексаметазоновый тест. При БИК данная проба будет отрицательной, так как подавление кортизола при приёме 1 мг дексаметазона не происходит. [7]
Биохимический анализ крови способен выявить многочиселнные измения:
- повышение в сыворотке крови уровня холестерина, хлора, натрия и глобулинов;
- снижение в крови концентрации калия, фосфатов и альбуминов;
- снижение активности щелочной фосфатазы.
После подтверждённого гиперкортицизма необходимо проведение инструментальных методов исследования (МРТ гипофиза, КТ надпочечников).
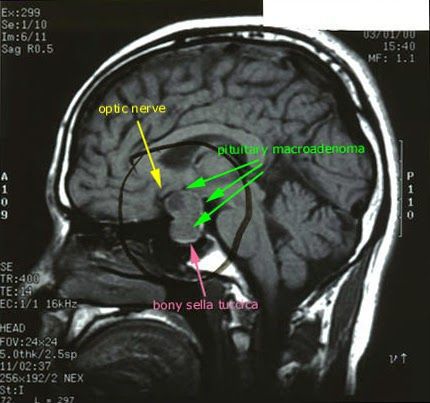
При БИК в 80-85% случаев выявляют микроаденому гипофиза (опухоль до 10 мм), у остальных 15-20% — макроаденому (доброкачественное новообразование от 10 мм). [7]
Лечение болезни Иценко — Кушинга
Медикаментозная терапия
В настоящее время эффективных лекарственных препаратов для лечения данной патологии не существует. В связи этим они используются либо при наличии противопоказаний для оперативного лечения, либо как вспомогательная терапия. Применяются следующие медикаменты:
- нейромодуляторы — блокируют образование АКТГ аденомой гипофиза (каберголин, бромкриптин, соматостатин); [8]
- препараты, блокирующие синтез стероидов в надпочечниках (кетоконазол, аминоглютетимид, митотан, метирапон);
- антагонисты глюкокортикоидов (мифепристон). [9]
Кроме препаратов данных групп пациентам назначается симптоматическая терапия для снижения симптомов гиперкортицизма и улучшения качества жизни пациента:
- гипотензивная терапия (ингибиторы АПФ, антагонисты кальция, диуретики, бета-адреноблокаторы);
- антирезорбтивная терапия при развитии стероидного остеопороза;
- препараты, корректирующие нарушения углеводного обмена (метформин, препараты сульфанилмочевины, инсулин);
- терапия, направленная на коррекцию дислипидемии;
- антиангинальная терапия.
Оперативная терапия
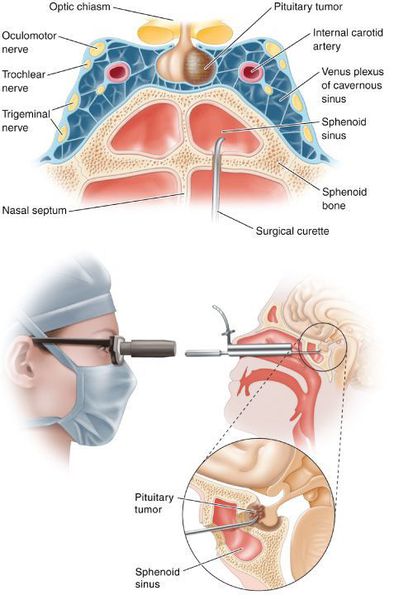
- Транссфеноидальная аденомэктомия в настоящее время считается наиболее эффективным и безопасным способом лечения БИК. [7] Противопоказаниями для данного вида лечения служат супраселлярный рост аденомы с прорастанием в боковые желудочки, тяжёлые сопутствующие заболевания, определяющие общий плохой послеоперационный прогноз. К осложнениям транссфеноидальной аденомэктомии относятся: ликворея (потеря спиномозговой жидкости), пансинусит (воспаление всех пазух носовой полости), несахарный диабет, приходящий гипокортицизм.
- Двусторонняя адреналэктомия используется при неэффективности аденомэктомии и радиохирургии. [10]
Радиохирургия
- Операция с помощью гамма-ножа. Во время проведения хирургического вмешательства луч радиации, направленный непосредственно в аденому гипофиза, разрушает её клетки. Данный метод лечения предотвращает рост опухоли при помощи однократной дозы радиации. Процедура длится около двух-трёх часов. Она не затрагивает окружающие структуры мозга, производится с точностью до 0,5 мм. Осложнения данной терапии — гиперемия (увеличение притока крови) в зоне облучения, алопеция (выпадение волос).
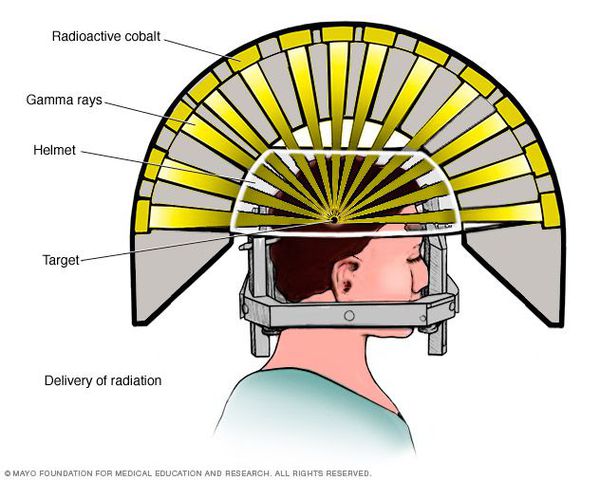
- Протонотерапия. [11] Данный вид лечения использует протонную энергию, которая генерируется в ядерных ускорителях. Протоны повреждают ДНК клеток, вследствие чего они погибают. Протоновый пучок фокусируют непосредственно на аденому, не повреждая окружающие ткани. Голова пациента фиксируется в специальной маске, которая изготавливается для каждого индивидуально. Во время процедуры облучения врач контролирует состояние больного, а операторы дистанционно наблюдают за пучком. Данный вид лечения обычно хорошо переносится пациентами. Улучшение самочувствия наблюдается уже через 1-1,5 месяца.
- Мегавольтное тормозное излучение медицинских ускорителей позволяет проникать электронам на большие расстояния. Данный вид терапии часто даёт хорошие результаты, но, одновременно с этим, усложняет дозиметрию (расчёты ионизирующих излучений), что может привести к опасным радиационным авариям.
Прогноз. Профилактика
Прогноз БИК зависит от нескольких показателей: формы и длительности заболевания, наличия осложнений, состояния иммунитета и других факторов.
Полное выздоровление и восстановление трудоспособности возможно при лёгкой форме болезни и небольшом стаже заболевания.
При средней и тяжёлой формах БИК трудоспособность крайне снижена или отсутствует. После проведённой двусторонней адреналэктомии развивается хроническая надпочечниковая недостаточность, которая диктует пожизненный приём глюко- и минералкортикоидов.
В целом любое лечение, как правило, приводит к улучшению качества жизни больного, однако она остаётся ниже, чем у лиц без данной патологии.
Болезнь Иценко — Кушинга — тяжёлое хроническое заболевание, которое при отсутствии своевременного лечения может стать причиной летального исхода. Смертность при данной патологии составляет 0,7%.
Пятилетняя выживаемость при БИК без проведения лечения составляет 50%, но заметно улучшается даже если проводить только паллиативное лечение (при двухсторонней адреналэктомии выживаемость увеличивается до 86%). [13]
Первичной профилактики БИК не существует. Вторичная профилактика заболевания направлена на предотвращение рецидива болезни.
Болезнь Кушинга – заболевание, которое развивается в результате избыточного образования гормонов корой надпочечников.
Надпочечники – парные органы, которые расположены в верхней части почек. Они выделяют гормоны, которые имеют большое значение в регуляции углеводного, белкового, жирового обменов в организме, участвуют в поддержании артериального давления, осуществляют развитие реакций на стресс, регулируют водно-солевой обмен и выполняют другие важные функции.
При болезни Кушинга происходит избыточное выделение адренокортикотропного гормона (АКТГ) гипофизом (находится в головном мозге). АКТГ стимулирует работу коры надпочечников, что приводит к усиленному образованию гормонов надпочечниками. В результате развиваются симптомы заболевания: увеличение массы тела, накопление жировой клетчатки преимущественно в верхней части туловища, появление растяжек багрового цвета на коже, повышение артериального давления и др.
Лечение болезни Кушинга направлено на подавление выработки АКТГ гипофизом. С этой целью опухоль гипофиза удаляют хирургическим путем либо при помощи лучевой терапии. Консервативная терапия состоит в приеме препаратов, которые угнетают выработку гормонов корой надпочечников.
Болезнь Иценко – Кушинга, синдром Кушинга, синдром гиперкортицизма, гиперкортицизм, гиперадренокортицизм.
Синонимы английские
Cushing's Disease, pituitary Cushing's disease, hyperadrenocorticism.
Общие симптомы болезни Кушинга:
- отложение жировой клетчатки в верхней части туловища (в средней и верхней части спины, на лице – "лунообразное лицо", между плечами – так называемый бычий горб;
- истончение кожи;
- формирование на коже туловища растяжек багрового цвета (стрий);
- угревая сыпь на лице, туловище;
- повышение артериального давления;
- остеопороз;
- диабет;
- снижение сопротивляемости организма инфекциям;
- мышечная слабость;
- общая слабость, быстрая утомляемость;
- головные боли.
- нарушение цикла или отсутствие менструаций;
- рост волос на лице, туловище.
- снижение фертильности (способности к оплодотворению);
- снижение полового влечения.
Общая информация о заболевании
Болезнь Кушинга развивается в результате избыточного образования гормонов корой надпочечников. При этом в большей степени повышается уровень кортизола (глюкокортикоидного гормона).
Кортизол участвует в регуляции обмена углеводов, белков, жиров в организме, поддерживает артериальное давление, способствует развитию реакций на стресс, уменьшает воспалительные реакции иммунной системы и выполняет множество других функций, действуя практически на все органы человека. Повышение уровня кортизола приводит к росту артериального давления, отекам, нарушению обмена веществ, увеличению количества сахара в крови (диабету), вымыванию кальция из костей, подавлению деятельности половых желез (нарушение менструального цикла у женщин, снижение полового влечения у мужчин) и другим проявлениям болезни Кушинга.
Деятельность коры надпочечников и других органов эндокринной системы (эндокринная система включает в себя различные органы, которые выделяют гормоны) регулируется гипоталамусом и гипофизом. Они находятся в головном мозге. При снижении уровня гормонов надпочечников гипоталамус выделяет кортиколиберин. Кортиколиберин стимулирует выработку гипофизом адренокортикотропного гормона (АКТГ). АКТГ усиливает деятельность коры надпочечников, что повышает уровень соответствующих гормонов. Когда концентрация гормонов надпочечников достигает необходимого уровня, стимулирующее действие гипоталамо-гипофизарной системы на кору надпочечников снижается. Так происходит поддержание необходимого уровня гормонов в организме человека.
Болезнь Кушинга обусловлена увеличенной продукцией АКТГ гипофизом. Это происходит в результате развития опухоли гипофиза, которая вызывает повышенную продукцию адренокортикотропного гормона. Чаще возникают доброкачественные опухоли гипофиза – аденомы. Они могут вызывать увеличение продукции различных гормонов, что приводит к соответствующим проявлениям.
Гипофиз находится в полости черепа. Увеличение опухоли гипофиза может вызывать так же головные боли, нарушение зрения (возникает в результате сдавливания зрительных нервов растущей опухолью).
Выделяют также синдром Кушинга. Проявления синдрома Кушинга схожи с проявлениями болезни Кушинга, но причины повышения уровня кортизола различны.
- Опухоль надпочечников. В некоторых случая причиной повышения уровня гормона кортизола является опухоль надпочечников. Она приводит к повышенной продукции данного гормона, вызывая проявления заболевания.
- Опухоли других органов, продуцирующие АКТГ. Развиваются в органах, которые в норме не продуцируют адренокортикотропный гормон (например, легкие, поджелудочная железа и другие). Повышение уровня АКТГ вызывает стимуляцию коры надпочечников и увеличение уровня кортизола.
- Применение глюкокортикоидов для лечения различных заболеваний.
Кто в группе риска?
- Женщины – болезнь Кушинга у них встречается чаще, чем у мужчин.
- Люди в возрасте 25-40 лет.
Для диагностики болезни Кушинга проводят определение уровня следующих гормонов.
- Свободный кортизол в моче в течение суток. Кортизол выводится из организма с мочой в свободном, не связанном с белками плазмы крови виде. Для анализа собирается моча в течение суток. Повышение уровня кортизола выше определенного показателя наблюдается при болезни Кушинга и синдроме Кушинга.
- Кортизол в крови. Повышается при различных стрессовых ситуациях, травмах, физической нагрузке. Выраженное увеличение его концентрации наблюдается при болезни и синдроме Кушинга.
- Адренокортикотропный гормон (АКТГ). Выделяется гипофизом (находится в головном мозге) и стимулирует работу коры надпочечников. При болезни Кушинга его содержание повышено в результате развития опухоли гипофиза. При синдроме Кушинга причиной повышения уровня АКТГ могут быть опухоли различных органов, которые продуцируют данный гормон.
- Проба с дексаметазоном. Дексаметазон – синтетический глюкокортикоидный препарат. Суть теста заключается в назначении дексаметазона в течение 4 суток в определенных дозировках. Производятся анализы на содержание свободного кортизола в моче. При болезни Кушинга будет наблюдаться уменьшение уровня свободного кортизола в моче, так как будет снижено производство АКТГ гипофизом. При синдроме Кушинга опухоли различных органов, которые продуцируют АКТГ, не будут реагировать на введение дексаметазона. Уровень свободного кортизола в моче останется прежним. Этот тест помогает отличить повышение АКТГ, вызванное опухолью гипофиза, от опухолей других органов, которые продуцируют АКТГ.
Также проводят другие лабораторные исследования для выявления нарушений, вызванных болезнью Кушинга.
- Глюкоза в крови. При болезни Кушинга может развиваться диабет. Это происходит из-за нарушений углеводного обмена, вызванных высоким уровнем кортизола в крови.
- Калий, натрий, хлор в сыворотке крови. Ионы калия и натрия поддерживают водный баланс в организме, необходимы для сокращения мышц, проведения нервных импульсов. При болезни Кушинга гормональный дисбаланс вызывает повышение уровня натрия и уменьшение уровня калия в крови. Это приводит к увеличению количества жидкости в организме, мышечной слабости и другим нарушениям.
- Магнитно-резонансная томография (МРТ). Метод позволяет получить послойные изображения внутренних структур организма. При подозрении на опухоль гипофиза выполняется МРТ головного мозга с внутривенным введением специального контрастного вещества – это повышает информативность исследования. МРТ надпочечников позволяет выявить размеры, строение опухолей и других образований в надпочечниках.
- Исследование крови из каменистого синуса. В некоторых случаях на МРТ головного мозга ткань опухоли не визуализируется. Для доказательства наличия аденомы берут кровь из синуса (части венозной системы мозга), по которому кровь оттекает от гипофиза. Данный синус находится в полости черепа. Для забора крови специальный катетер под контролем рентгена проводят из сосудов бедра в головной мозг. При аденоме гипофиза уровень АКТГ в крови из каменистого синуса выше, чем в крови, взятой из вены руки.
Лечение болезни Кушинга может быть хирургическим и консервативным. Хирургическое состоит в удалении опухоли гипофиза (в большинстве случаев через нос). После операции может быть проведена лучевая терапия.
Консервативное лечение состоит в назначении препаратов, которые снижают выработку кортизола корой надпочечников.
Специфической профилактики заболевания не существует. Для профилактики повторного роста опухоли проводятся регулярные контрольные МРТ-исследования головного мозга, которые оцениваются лечащим врачом.
Читайте также:

