Что делать если индюк задыхается
Опубликовано: 24.07.2024

Типичные симптомы респираторных заболеваний у домашней птицы включают: слезящиеся глаза, опухшие носовые пазухи, хрипы (свисты) дыхательных путей, чихание, клекот и затрудненное дыхание.
Ниже рассматриваются различные виды заболеваний респираторной системы:
Нематоды — Gapeworm (Syngamus Trachea)
Нематоды (Syngamus Trachea), относятся к болезням дыхательной системы, поскольку взрослые черви живут в трахее и часто приводят к бульканью или «трахеальному шуму», который можно спутать с респираторными симптомами. Нематоды распространены у фазанов, но могут завестись у кур, цесарок и индеек. Нематоды могут стать причиной смерти значительного количества фазанов и индеек в домашнем хозяйстве. Задыхающаяся или зевающая птица (с широко раскрытым клювом), становится наиболее ярким признаком нематоды. Встряхивание головы и растяжение шеи – также распространенный симптом среди домашних птиц. Если птицу взять в руки, часто можно услышать бульканье. Если заражение достигает тяжелой формы, наступает смерть от удушья. Взрослые черви нематоды имеют Y-образную форму и рознятся в размерах от одного до двух сантиметров длиной. Они имеют кроваво-красный цвет.
Другие названия: Гейпес, Красный червь, Разветвленный червь, Y-червь.
Симптомы: Удушение (широко раскрытый клюв), зевота, бульканье / респираторные проблемы, тряска головы, потеря аппетита и, в конце концов, кашель и удушье.
Область заражения: Трахея (дыхательное горло), бронхи и легкие.
Причины: Окружающая среда.
Метод передачи заболевания: Через промежуточных носителей, среди которых черви, улитки и непосредственно птицы. Нематоды разносятся яйцами, которые могут распространяться через кашель или фекалии.
Диагностирование: Лабораторная идентификация яиц нематоды в фекалиях. Непосредственное нахождение нематод в трахее (посмертно) и ряд симптомов, описанных выше.
Профилактика: хорошая стратегия борьбы с паразитами, ротация пастбищ, избегая контакта с землей, где обитают дикие птицы.
Лечение: 1-процентный препарат Flubenvet 60г лицензирован для лечения нематоды. Для тяжелой формы заболеваний (высокое содержание яиц на грамм фекалий, что определяется лабораторным способом) обычно на интенсивно используемых землях или с высокой плотностью запасов, необходимо дождаться периода паразитарной инкубации (время между откладкой яйца и его превращением в зрелого червя, способного отложить яйца), чтобы уменьшить высокий уровень распространения инфекции. Ротация пастбищ, в самом деле, помогает разорвать этот порочный круг.
Инкубационный период: от 18 до 20 дней
Риск для здоровья человека: Не известен.
Микоплазмоз (Mycoplasma Gallisepticum)
Сегодня множество домашних птиц в хозяйствах болеют Микоплазмозом. Существует множество различных видов Микоплазм, но Микоплазмос является наиболее распространенным. Бактерии этого вида вызывают заболевания дыхательных путей, могут ослабить иммунную систему птиц, что станет причиной других заболеваний, в контакт с которыми вступают птицы. Маленькие пузырьки в уголках глаз и опухшие пазухи, как правило, являются первыми признаками микоплазмоза. Инфицированная птица становится инфекционным носителем и остается им на всю жизнь. Некоторые птицы обладают высокой устойчивостью к Микоплазмозу. Так, например, среди инфицированной группы птиц, некоторые могут погибнуть, другие могут заболеть и восстановиться, а некоторые, возможно, перенесут заболевание без каких-либо симптомом вообще. Первое заболевание, как правило, проходит тяжелее всего, последующие вспышки проходят гораздо мягче.
Привлечение новых, здоровых молодых птиц в стаю носителей инфекции, как правило, вызывает проблемы. Новые птицы могут не иметь бактерий Микоплазмоза, но в связи со стрессом от переезда, стоит ожидать снижения иммунитета и сопротивления к Микоплазмозу, результатом чего станет заболевание спустя неделю-две после прибытия в новую, казалось бы, здоровую стаю.
Другие названия: M.G., хроническое заболевание дыхательных органов, CRD, Roup, Стрессовая Болезнь, Инфекционный Синусит (у индейки).
Симптомы: У молодняка: потеря аппетита, замедление роста. У кур и индюков: взъерошенные перья, жидкость в глазах (небольшие пузырьки в уголках глаз), кашель, чихание, бульканье / сипение, опухшая морда, утомленное кукареканье у петухов, падение кладки у кур, иногда потеря аппетита, сладко пахнущее дыхание.
Область заражения: респираторная система (как правило), но может оказывать воздействие и на почки.
Причины: Бактерии Микоплазмоза (Mycoplasma Gallisepticum).
Метод передачи заболевания: инфицирование от других птиц-переносчиков, в том числе диких птиц. Через инкубационные яйца. От инфицированной пыли / подстилки. Куры и индюки могут заражать друг друга, другие виды домашних птиц имеют уникальные виды микоплазм, которые не пересекаются между видами. Микоплазмы очень заразны, они могут переноситься на обуви, одежде, в еде / питье и так далее. Микоплазмы живут в течение нескольких часов на этих вещах.
Диагностирование: Контакт с дикой птицей и другими переносчиками (домашняя птица), привлечение новых птиц, которые являются переносчиками, стрессовые факторы (изменение рациона, борьба с паразитами, новые птицы в стае, погода – снег, покрывающий землю, например. Нехватка пищи и воды, аммиак, который содержится в грязной подстилке). Затрудненное дыхание, лабораторное выявление бактерий в результате вскрытия, идентификация по крови.
Профилактика: Высокий уровень биологической безопасности, сведение стресса к минимуму, возможна вакцинация, но она производится с помощью вдыхания птицами распыленной вакцины и оборудование для этой процедуры стоит дорого. Поддержание иммунной системы с помощью правильного рациона. Добавление свежего чеснока в пищу и воду хорошо стимулирует иммунную систему наряду с яблочным уксусом. После инфицирования, необходимо дезинфицировать жилую зону и оставить на две недели. Микоплазмы не могут продолжительное время существовать в окружающей среде.
Лечение: Антибиотики от вашего ветеринара: Тилан, Байтрил или Галлимицин. Тилан 200 вводится в грудную мышцу и, как правило, является наиболее эффективным. Лечение должно проводиться на ранней стадии для повышения шансов на выздоровление.
Риск для здоровья человека: Не известен.
Инфекционный бронхит (Infectious Bronchitis — IB)
Инфекционный бронхит является наиболее заразным птичьим заболеванием. Он имеет схожие симптомы с микоплазмами. Основное отличие заключается в числе птиц, которое он затрагивает. Микоплазмы, как правило, воздействуют лишь на несколько птиц в стае, но инфекционный бронхит в течение нескольких дней может заразить всё стадо птиц. Инфекционный бронхит вызывает респираторные заболевания и повреждения почек, может вызывать инфекцию яйцевода у взрослых кур, результатом чего становится морщинистая оболочка яйца, а также сокращение кладки яиц. Он может повлиять на способность птиц производить плотный (белый) белок. Коммерческое стадо проходят вакцинацию против болезни Ньюкасла и инфекционного бронхита одновременно. Птицы, пережившие ИБ, имеют иммунитет, но всегда будут носителями.
Страдающие разновидности: все, но особенно часто индюки и куры.
Другие названия: ИБ, птичий инфекционный бронхит.
Симптомы:
У молодняка: Затрудненное дыхание, кашель и хрипы / щебетание. После пары недель могут возникать проблемы нервной системы, искривление шеи, поникшие крылья, волочение ног.
У взрослых особей: Свистящее дыхание, зеленый помет, мягкая скорлупа яйца, снижение кладки. После продолжительного воздействия возникают проблемы нервной системы, искривление шеи, поникшие крылья, волочение ног, смерть. Иногда уровень смертности может быть очень высоким, особенно в холодную погоду.
Причины: Короновирус.
Методы передачи заболевания: Вдыхание бактерий вируса через дыхательные пути от переносчиков. Глотание бактерий, которые могут приходить с грязным кормом.
Диагностирование: Приведенные выше симптомы, лабораторное вскрытие.
Профилактика: Вакцинация (Интервет), если в области высокого риска. Поддержание биологической безопасности.
Лечение: Больных птиц необходимо содержать в тепле и следить за вторичными инфекциями. Добавление витаминов в воду.
Риск для здоровья человека: Не известен.
Болезнь Ньюкасла
Болезнь Ньюкасла является распространенным заболеванием по всему миру, но в России не так много вспышек. Симптомы заболевания могут быть весьма разнообразными. Коммерческое стадо, как правило, вакцинируется против болезни Ньюкасла, одновременно с тем, прививаются от инфекционного бронхита. Импортирование птицы из-за пределов страны жестко контролируется, поскольку вирус в состоянии выжить в мертвой птице в течение многих недель после её смерти. Это заболевание подлежит регистрации на территории страны.
Страдающие разновидности: все, но особенно часто куры и индюки.
Другие названия: Птичья Хандра, Парамиксовирус, Птичья псевдочума.
Симптомы: могут быть самыми разнообразными у молодняка. Удушье, кашель и хрипы / щебетание. После пары недель могут возникать проблемы нервной системы – искривленная шея, поникшие крылья, волочение ног. У взрослых особей наблюдается свистящее дыхание, зеленый помет, мягкая яичная скорлупа (недостаток плотного белка) или упадок кладки. В дальнейшем развиваются проблемы нервной системы, симптомами которых становится искривление шеи, поникшие крылья и волочение ног.
Причины: Парамиксовирус.
Метод передачи заболевания: при вдыхании вируса от переносчиков или глотания бактерий вируса, которые распространяются через выделения переносчиков, например, загрязняя корм.
Диагностирование: Приведенные выше симптомы, лабораторное вскрытие.
Профилактика: Вакцинация (Интервет), если в области высокого риска. Поддержание биологической безопасности.
Лечение: Больных птиц необходимо содержать в тепле и следить за вторичными инфекциями. Добавление витаминов в воду.
Риск для здоровья человека: Инфекция глаз / Коньюктивит с симптомами гриппа. Заболевание временное и проходит в течение пары недель.
Не забывайте — если имеются сомнения, посетите ветеринара!
Несмотря на то, что индюки птицы большие и сильные, иммунитетом они не отличаются. Для них особенно важно выдерживать все правила содержания и кормления. В противном случае поголовье будет страдать респираторными, инфекционными заболеваниями и патологиями, связанные с гельминтами.
- Как лечить простуду у индюков?
- Микоплазмоз у птиц
- Гистомоноз у индюков
- Кашель при пуллорозе
Кашель у индюков развивается при воспалении дыхательных путей. Это один из симптомов микоплазмоза, гистомоноза, гемофилёза, синусита или респираторного заболевания. Как лечить кашель у поголовья? Какие препараты использовать?

Как лечить простуду у индюков?
Причиной респираторного заболевания у индюков может быть несоответствующий микроклимат в птичнике. В помещении не должно быть сквозняков. Оптимальная температура 18-20 С. При заниженных показателях особи чувствуют себя некомфортно. У них пропадает аппетит, активность, несушки перестают осуществлять кладку.
Выгул допускается при температуре не ниже -5 С. Продолжительность моциона не более часа. На землю укладывают глубокую подстилку, чтобы птицы не обморозили конечности. Для выгула отгораживают площадку с навесом, чтобы в загоне всегда было сухо. Чистая и суха подстилка – это залог здоровья птицы. Замену подстилки проводят 1 раз в 2 недели. При необходимости напольное покрытие для стада меняют чаще.
Индюки как ни одна другая птица чувствительна к нехватке кислорода в помещения. Это обусловлено их высокой массой тела и особенностью обмена веществ в организме. Для окислительных процессов необходимо много кислорода. Загазованный воздух в помещении нарушит метаболизм у птиц. У них будут развиваться симптомы респираторных заболеваний.
В птичнике выдерживают влажность 60%. Это выше, чем для кур. Влажный воздух способствует нормальному состоянию слизистых оболочек у особей. При заниженной влажности слизистые начинают пересыхать. На них образуются коросты и язвы. Индюки начинают кашлять и чихать. Что необходимо сделать в первую очередь:
- заболевших особей переводят в отдельный загон. Начинают лечение;
- основное стадо подвергают профилактическим мероприятиям;
- в птичнике обязательно устраивают генеральную уборку: меняют подстилку, проветривают помещение, вымывают кормушки и поилки;
- устраняют причину респираторного заболевания: заделывают щели в стенах и окнах, нормализуют микроклимат.
При кашле у индюков воспаляется слизистая дыхательных путей. Из носовых пазух и из ротовой полости может выделяться экссудат. Иногда повышается температура тела на 1-2 градуса. В норме у индюков температура 39,0-41 С. Часто нарушается перистальтика кишечника, кал становится жидким.
В этом случае необходимо обратить внимание на цвет и запах помёта. Не стоит беспокоиться, если помёт коричневого цвета с зеленоватым оттенком и белыми вкраплениями. Это считается нормой. Запах специфический, но не гнилостный. Какое лечение используют при простуде:
- в помещении распыляют эфирное масло эвкалипта. Оно облегчит дыхание птицам, снизит воспалительный процесс в организме;
- ротовую полость и носовые пазухи рекомендуют прочищать ватной палочкой, смоченной в растворе марганцовки;
- в питьё добавляют глюконат кальция и марганцовку. Препараты используют через день, в течение недели;
- в корм вводят противомикробный препарат «Эритромицелий». Лекарство можно считать аналогом «Эритромицина», но оно имеет некоторые отличия. Кроме активного вещества в нём содержатся витамины «А», «группы В», «Е», «С». Препарат используют для индюшат с рождения для профилактики от простудных и инфекционных заболеваний, и для ускоренного роста мышечной массы. «Эритромицелий» смешивают с комбикормом в пропорции 20 кг препарата на 1 т смеси. Если на подворье небольшое поголовье, не более 30 особей, то дают 20 г лекарства на 1 кг корма. Это разовая дозировка. Продолжительность терапии 7 дней. Препарат вводят при утреннем кормлении;
- в качестве пищи рекомендуют давать индюкам комбикорм и зелёную траву. Необходимо соблюдать для них питьевой режим.

В качестве профилактики от респираторных и инфекционных заболеваний поголовье пропаивают витаминными коктейлями. С рождения начинают давать птенцам «Эритромицелий» или другой препарат тетрациклинового ряда. 1-10 дни – 20 мг на голову. Каждые 10 дней дозировка увеличивается на 20 мг. Продолжают введение антибиотика 1 месяц.
Микоплазмоз у птиц
Микоплазмоз относится к паразитарным заболеваниям. Микоплазма, одноклеточные паразиты, попадают в организм при антисанитарии в помещении и при снижении иммунитета у индюков. В первую очередь у птицы мутнеют склеры, начинают развиваться признаки конъюнктивита. В дальнейшем отмечаются следующие симптомы:
Инфицированность в поголовье 100%. Высокий процент смертности. В качестве лечения используют «Фуразолидон», «Трихопол». Это противопаразитарные препараты. Дополнительно назначают антибиотики тетрациклинового ряда:
- «Фуразолидон» разводят с водой, промывают птицам глаза, вычищают носовые пазухи и полость рта;
- препарат вводят вместе с кормом. Его растирают с рыбьим жиром, отрубями. Получается целебная смесь. Её добавляют в корма. Дозировка для птенцов 7 мг на голову. Для взрослых особей – 12 г на голову. Продолжительность лечения 7 дней. Дозировку делят на 4 части. Лекарство дают каждые 6 ч;
- перед подачей целебной смеси, ротовую полость протирают раствором с антибиотиком, марганцовкой или используют перекись водорода.
Подстилку в птичнике обязательно меняют, проводят генеральную уборку в помещении. Обеспечивают поголовью доступ свежего воздуха. Выгуливают только здоровых особей. Пострадавшую птицу содержат в отдельной клетке или в вольере. Вольер делают с глухими стенками, чтобы инфекция не распространялась через воздух к здоровой птице.
Гистомоноз у индюков
Кашель у птицы может возникать не только в связи с простудным или инфекционным заболеванием. В организм проникают многоклеточные паразиты, гельминты. Они поражают в первую очередь кишечник. Затем поток крови разносит их по всем внутренним органам. Они могут попадать и на слизистую дыхательных путей и в пазухи носа. Организм индюка старается избавиться от них. Индюки начинает чихать и кашлять. Каковы симптомы гистомоноза у птицы:
- снижение активности; птицы сидят, нахохлившись, втянув голову, закрывая глаза;
- отсутствие аппетита;
- поражение участков кожи; голова и коралловые наросты у индюков становятся тёмного цвета;
- у птицы выпадают перья, пропадает глянец на оперении;
- снижается температура тела до 38-37 С;
- развивается понос. Выделения коричневого цвета с резким неприятным запахом. При гистомонозе происходят изменения в печени и селезёнке. Нарушается процесс кроветворения или кровообращения.
1. Правда ли, что за день до укола и сразу после прививки хорошо бы пропить антигистаминные препараты? Говорят, они помогут снизить побочные эффекты - повышение температуры, отек и боль в руке.
- Не просто бесполезный, а вредный совет! Опыт предыдущих вакцинаций показывает, что антигистаминные препараты нужны только людям, у которых есть соответствующий аллергический анамнез. Они принимают такие таблетки по назначению врача в плановом порядке. Всем остальным эти препараты не показаны. Более того, одно из недавних крупных исследований показало, что «профилактический» прием антигистаминных препаратов при вакцинации замедляет иммунный ответ на прививку.
Словом, любое лекарство должно применяться по показаниям, подчеркивает эксперт. Если у вас их нет, то пользы не будет, а вред возможен.
2. Если после прививки возникает гриппоподобный синдром - повышение температуры, озноб, головные боли и боли в мышцах - чем лучше всего снимать эти симптомы?
- Оптимальный вариант - парацетамол. Если нужен чуть более сильный болеутоляющий эффект - ибупрофен. В целом оба эти препарата обладают противовоспалительным и обезболивающим действием.
3. После первой дозы прививки простудился. Что делать?
- Допустимый интервал между двумя дозами антиковидных вакцин - до двух месяцев. При этом вторая вакцинация может быть не ранее, чем через две недели после перенесенного острого респираторного заболевания (простуды).
Дело в том, что после прививки в организме идет ослабленный инфекционный процесс. Если к этому добавляется еще респираторный вирус, организму приходится перенапрягаться, выбирать, с чем бороться. Таких перегрузок лучше избегать.
Поэтому мы рекомендуем особенно внимательно относиться к своему здоровью между прививками, минимизировать контакты, посещение людных мест, пользоваться масками - они ведь защищают не только от ковида, но и от любых ОРВИ.
4. Если человек все-таки не уберегся и после первой прививки подхватил коронавирус - что тогда?
- В этом случае вторая прививка не делается. Также хочу напомнить: реальную защиту вакцина начинает давать в среднем через 32-42 дня после первой вакцинации. Поэтому не расслабляйтесь, берегите себя от заражения.
5. Воспаления во рту, кровоточивость десен - это противопоказания для вакцинации?
- Это никак не помешает вакцинации. Укол ведь делается внутримышечно, только для детей начинают испытывать вакцину в виде капель для носа (они могут стекать в рот, и тогда воспаления десен играли бы роль. - Ред.).
6. Многие переживают: нужно лечить зубы, но у стоматолога придется снимать маску, растет риск заразиться ковидом. Верно ли, что сначала нужно привиться от коронавируса, хоть и с больными зубами, а потом лечить их?
- Это правильная тактика - сначала привиться, а потом идти к стоматологу. Противопоказанием для вакцинации может быть только сильный воспалительный процесс в полости рта, который сопровождается повышением температуры и другими системными проблемами.
7. Хронический гастрит, боли в животе, другие заболевания ЖКТ могут быть противопоказаниями?
- Людям с любыми хроническими заболеваниями нужно прививаться в первую очередь, поскольку они в группе повышенного риска тяжелых осложнений ковида. Но если у вас обострение, то лучше сначала подлечить его, и через две недели отправляться на прививку.
8. У человека хронический ринит (насморк, заложенность носа), а «Спутник V», как известно, может давать гриппоподобный синдром и еще больше усугубить насморк. Тогда для снятия отека слизистой носа может понадобиться спрей с кортикостероидами - не помешает ли его применение выработке иммунитета?
- Мы знаем, что эффективность вакцинации снижают только гормоны (кортикостероиды), которые принимаются в виде таблеток или инъекционно. Ингаляционные гормоны и другие, которые используются местно (например, в виде мазей), не обладают системным действием на организм.
Так что при обострении ринита после прививки можно спокойно использовать назначенные врачем антигистаминные препараты и кортикостероиды интраназально (спреи и капли для носа).
9. Нужно ли перед вакцинацией сдать какие-нибудь анализы, пройти обследования?
- Нет. Главное, чтобы у вас в день вакцинации было обычное, нормальное самочувствие и не было каких-то ощущений дискомфорта. Перед прививкой пациента осматривает врач, измеряет давление, проверяет температуру, и состояние слизистых (нос, горло) - чтобы исключить острые заболевания.
10. Если боишься укола, побочных эффектов вакцинации - успокоительные препараты можно принять?
- Да, конечно. Кроме того, из-за тревоги может подниматься давление. Поэтому в день вакцинации я бы порекомендовал с утра самостоятельно измерить давление. И если оно повышено, принять соответствующие препараты, рекомендованные вам лечащим врачом.
11. Была аллергия на некоторые лекарства - можно ли вакцинироваться от ковида?
- Обязательно сообщите это врачу перед прививкой. В зависимости от лекарственных компонентов, на которые у вас была аллергия, врач может посоветовать ту или иную вакцину - у них разный состав.
12. Нужно ли сдать анализ на антитела после прививки?
- Я бы сказал: можно, но не обязательно. Уровень антител измеряется для популяционных, эпидемиологических исследований - чтобы понять, у какой части населения сформировался коллективный иммунитет. Если вам лично очень уж интересен уровень антител, можно сдать анализ, но это будет непоказательно. Со временем этот уровень в любом случае падает, но все равно остается клеточный иммунитет, который будет давать защиту.
Обзор
С чувством комка в горле сравнивают ощущение, когда трудно глотать или что-то мешает в горле. Медицинское название этого симптома — дисфагия.
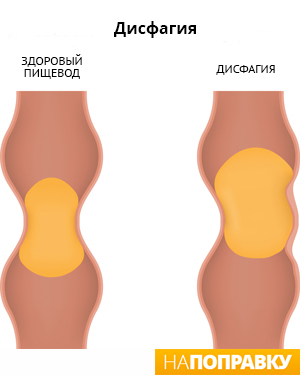
Практически каждый из нас чувствовал «комок в горле» при страхе, сильном волнении или плаче. Неприятные ощущения и боль в горле являются самыми красноречивыми признаками ангины. Однако, если человеку становится трудно глотать пищу, слюну или напитки, это может быть признаком более серьезного заболевания, поэтому следует обязательно обратиться к врачу.
Чувство комка в горле без нарушения акта глотания не считается дисфагией и не рассматривается в этой статье. Такое возможно при стенокардии (болезни сердца), гипертиреозе (болезни щитовидной железы), истерии (нервно-психическом расстройстве) и др.
У некоторых людей неприятные ощущения возникают только в момент проглатывания твердой пищи. В более тяжелых случаях человек неспособен проглотить даже жидкий напиток или слюну. Другими признаками дисфагии являются:
- кашель, поперхивание во время еды и питья;
- отрыжка пищей, иногда через нос;
- ощущение, что что-то мешает в горле;
- со временем наблюдается потеря веса, чаще происходят заболевания
дыхательных путей.
В зависимости от причины нарушения глотания дисфагия может развиваться на уровне ротоглотки или пищевода. В зависимости от этого, существуют различные способы лечения. Иногда, устранив причину затруднения глотания, удается полностью вернуть человеку способность полноценно питаться. В более тяжелых случаях применяют методы, облегчающие прием пищи, например, введение зонда в желудок или обучают больного новой технике глотания.
Комок в горле: причины дисфагии
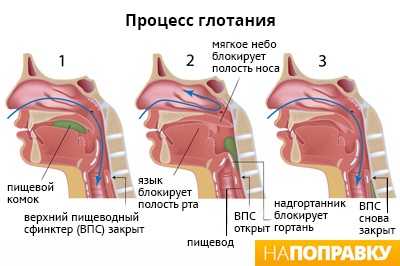
Глотание — это сложный процесс, нарушать его могут самые различные факторы. Иногда это возрастные изменения глотательных мышц, которые развиваются у пожилых людей. В старшем возрасте проблемы с глотанием относительно широко распространены. Тем не менее, возрастную дисфагию не следует воспринимать как естественную часть процесса старения. Существуют определенные средства для лечения.
Другой причиной дисфагии могут быть различные хронические заболевания, например, хроническая обструктивная болезнь легких (ХОБЛ). Иногда становится трудно глотать после хирургической операции на голове или шее, что является осложнением лечения. Причинами трудностей при приеме пищи могут быть сухость во рту или язвы во рту.
Ниже описаны наиболее распространенные ситуации, когда возможно появления постоянного чувства комка в горле.
Неврологические причины дисфагии
Слово «неврологический» означает «связанный с нервной системой». Она состоит из головного, спинного мозга и нервов. Поражение нервной системы может нарушать работу нервов, ответственных за процесс глотания, что проявляется трудностями при приеме пищи. Неврологические причины дисфагии включают в себя:
- инсульт;
- болезнь Паркинсона, рассеянный склероз, деменция и болезнь двигательных нейронов;
- опухоль мозга;
- тяжелая миастения — редкое заболевание, вызывающее слабость мышц.
Врожденные заболевания и нарушения развития ребенка
Врожденные заболевания — это болезни, уже имеющиеся при рождении ребенка, нарушения развития — это отклонения в его развитии. Дисфагию могут вызывать следующие из них:
- нарушения обучаемости — когда ребенку сложно учиться, усваивать новую информацию и общаться с другими людьми;
- детский церебральный паралич (ДЦП) — группа неврологических заболеваний, нарушающих движение и координацию ребенка;
- расщелина губы и нёба — распространенный врожденный порок развития — «заячья губа» или «волчья пасть».
Непроходимость (обструкция) глотки и пищевода
Заболевания, вызывающие обструкцию (непроходимость) глотки, гортани или сужение пищевода, могут затруднять глотание. Некоторые причины обструкции:
- рак полости рта или горла, например, рак гортани или пищевода — после успешного лечения рака обструкция проходит;
- лучевая терапия — метод уничтожения раковых клеток с помощью радиоактивного излучения, после чего могут оставаться рубцы, сужающие просвет гортани или пищевода;
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — заболевание, при котором происходит затекание желудочного сока из желудка в пищевод, что вызывает образование рубцов, которые суживают просвет пищевода;
- инфекционные заболевания, такие как туберкулез или кандидоз, которые вызывают воспаление пищевода (эзофагит).
Болезни мышц как причина дисфагии
Дисфагию могут вызывать любые заболевания, поражающие мышцы, проталкивающие пищу по пищеводу в желудок, однако такие болезни встречаются редко. С нарушением глотания связаны:
- склеродермия — заболевание, при котором иммунитет (защитная система организма) атакует здоровые ткани, что вызывает повреждение мышц гортани и пищевода;
- ахалазия пищевода — мышцы нижнего отдела пищевода не достаточно расслабляются, поэтому еда и жидкости не проходят в желудок.
Комок в горле: диагностика дисфагии
Если становится трудно глотать слюну или пищу, необходимо обратиться к терапевту или педиатру (с ребенком). Врач проведет первичный осмотр и может направить вас к специалисту для дополнительных обследований и лечения. Цель обследований — определить, вызвана ли дисфагия проблемами в области рта, горла, или причина трудностей при глотании кроется в области пищевода.
Врач спросит вас о следующем:
- как долго наблюдается дисфагия;
- вам трудно глотать постоянно, или жалобы возникают периодически;
- трудности бывают при проглатывании твердой пищи, жидкой или того и другого;
- потеряли ли вы в весе.
Ниже описаны возможные виды обследований.
Тест с проглатыванием воды позволит сформировать первоначальное представление о глотательной способности пациента. Выдается 150 мл воды, которую нужно выпить как можно быстрее. Специалист засечет время и количество глотков, за которые вода будет выпита. Вместо воды могут попросить съесть йогурт или фрукт.
Видеофлюроскопия — рентгеноскопическое исследование акта глотания с помощью бария. Это одна из наиболее точных диагностических процедур для оценки глотательной способности. Исследование глотания с помощью бариевой взвеси зачастую позволяет выявить непроходимость пищевода.
Человек садится перед рентгеновским аппаратом. Затем его просят проглатывать различные продукты и напитки, смешанные со специальной нетоксичной жидкостью под названием бариевая взвесь. Барий — контраст, который будет светиться в рентгеновских лучах. Аппарат непрерывно записывает движущееся изображение на видео, позволяя подробно изучить процесс глотания.
Исследование занимает около 30 минут. После него можно есть и пить как обычно, но может потребоваться больше воды, чтобы вымыть барий из организма. Иногда после исследования слегка тошнит. Также барий вызывает запор. Кроме того, в течение нескольких следующих дней стул может быть белым, пока барий не выйдет из организма полностью. Перед процедурой можно есть и пить как обычно.
Манометрия — это исследование, позволяющее оценить работу пищевода. Для этого через нос в пищевод водится тонкая трубка (катетер) с датчиками давления, которые измеряют давление внутри пищевода при глотании. Это поможет определить, нормально ли работает пищевод.
Суточное мониторирование рН заключается в измерении кислотности в желудке и пищеводе на протяжении суток с помощью катетера, введенного через нос. Это позволяет определить, сколько кислоты затекает в пищевод из желудка, и может помочь в диагностике причины дисфагии.
Диагностическую гастроскопию также называют диагностической эндоскопией желудка или эзофагогастродуоденоскопией (ФГДС, ФГС, ЭФГДС). Это осмотр внутренних органов при помощи эндоскопа. Эндоскоп — это длинная тонкая гибкая трубка с источником света и видеокамерой на одном конце. Он вводится в пищевод по горлу и передает полученное изображения на монитор. ФГС позволяет исключить раковые новообразования или рубцы на слизистой, сформировавшиеся из-за гастроэзофагеальной рефлюксной болезни (ГЭРБ). Эндоскопия также может проводиться для лечения, например, чтобы растянуть пищевод при помощи надувного баллона или бужа (тонкого гибкого медицинского инструмента). Также в ходе процедуры может быть установлен стент — расширитель.
Оценка питания. Если дисфагия мешает потреблению пищи, может потребоваться провести оценку питания, чтобы проверить, нет ли нехватки питательных веществ (истощения). Для этого измеряют вес и рост, рассчитывают индекс массы тела, проводят анализ крови.
Комок в горле: лечение дисфагии
В большинстве случаев с трудностями при глотании можно справиться. Лечение подбирается в зависимости от того, вызвано ли заболевание нарушениями в области рта или горла — ротоглоточная дисфагия или в области пищевода — пищеводная дисфагия. Иногда лечение первопричины, например, рака ротовой полости или пищевода, помогает облегчить глотание. В лечении могут принимать участие различные специалисты.
Лечение ротоглоточной дисфагии
Если человеку трудно глотать из-за неврологических заболеваний, то возможности лечения этого вида дисфагии ограничены, так как значительная часть заболеваний нервной системы плохо поддается терапии. Существуют три основных направления лечения ротоглоточной дисфагии: изменение рациона, переобучение глотанию, зондовое кормление.
Диетолог (специалист по питанию) помогает избавиться от трудностей при глотании и ощущения комка в горле с помощью оптимизации рациона. Рекомендуется перейти на мягкую и полужидкую пищу, которую легче проглатывать. Облегчить процесс принятия пищи может добавление к продуктам лимонной кислоты.
Большое значение имеет обучение технике проглатывания пищи с помощью специальных упражнений. Они укрепляют глотательные мышцы. Кроме того, в процессе переобучения глотанию врач использует стимуляцию вкусом и температурой пищи.
Если дисфагия выражена значительно, может потребоваться переход на зондовое питание. Зонд для искусственного кормления позволяет принимать пищу, пока не вернется глотательная способность. Он также может быть необходим в тяжелых случаях дисфагии при угрозе истощения и обезвоживания. Кроме того, зонд упрощает прием лекарств, необходимых для лечения других заболеваний.
Различают два типа зондов для искусственного кормления:
- трубка, которая проводится в желудок через нос или рот назогастральный зонд;
- трубка, которая проводится сквозь переднюю брюшную стенку напрямую в желудок — гастростома.
Назогастральный зонд предназначен для временного использования, примерно через месяц ее необходимо сменить и ввести через другую ноздрю. Гастростому менять не нужно, она подходит для длительного применения. Большинство людей с дисфагией предпочитают гастростомы, так как их можно скрыть под одеждой, однако риск осложнений при их использовании выше.
Легкие осложнения включают в себя смещение стомы, кожную инфекцию, нарушение проходимости стомы, а тяжелые — внутреннюю инфекцию и кровотечение. После использования гастростомической трубки сложнее вернуться к нормальному питанию. Из-за удобства такой трубки человеку может не хотеться выполнять глотательные упражнения и менять свой рацион.
Лечение пищеводной дисфагии
Иногда дисфагию можно лечить дома при помощи лекарств (в зависимости от ее причины). Например, блокаторы протонного насоса помогают снять воспаление и спазм пищевода при гастроэзофагеальной болезни, эзофагите и других расстройствах пищеварения. При ахалазии пищевода применяют нитраты, блокаторы кальциевых каналов, спазмолитики и другие средства. Все эти лекарственные препараты могут оказаться бесполезными, если использовать их не по назначению. Поэтому пить таблетки от дисфагии можно только по назначению врача.
Ботулотоксин иногда назначают для лечения ахалазии — заболевания, при котором мышцы пищевода становятся слишком жесткими и не дают пище и жидкости попадать в желудок. В эти мышцы вводят ботулотоксин, чтобы парализовать их. Однако эффект процедуры сохраняется лишь около полугода.
Эндоскопическая дилатация — это хирургическая операция, широко распространенная для лечения дисфагии, вызванной непроходимостью. С ее помощью также можно растянуть пищевод, если в нем образовалась рубцовая ткань. Эндоскоп вводится в пищевод через горло и передает изображение на монитор. Руководствуясь этим изображением, врач вводит надувной баллон или буж (тонкий гибкий инструмент) в узкую часть пищевода, чтобы расширить его. Баллон постепенно надувают, чтобы он растянул пищевод, а затем спускают и достают.
Перед эндоскопической дилатацией вам могут дать слабое успокоительное. Во время выполнения процедуры существует небольшой риск разрыва или прокола пищевода.
Стентирование пищевода. При неоперабельном раке пищевода вместо эндоскопической дилатации обычно рекомендуют стентирование, так как рак увеличивает риск разрыва пищевода при растяжении. Стент (обычно трубка из металлической сетки) устанавливается в пищевод во время эндоскопии или под контролем рентгеновского аппарата. Затем он постепенно расширяется, чтобы создать достаточно обширный проход для пищи и жидкости. Чтобы стент не забивался, необходимо соблюдать определенную диету.
Лечение дисфагии у детей
Если ребенок рождается с затруднением глотания (врожденной дисфагией), лечение будет зависеть от причины заболевания. При детском церебральном параличе (ДЦП) ребенка учат глотать, выбирать правильные продукты и пользоваться зондом для искусственного кормления. Расщелина губы и нёба — врожденный дефект лица, который может мешать процессу глотания. Обычно он устраняется хирургическим путем. Сужение (стеноз) пищевода исправляется при помощи дилатации — хирургической операции по расширению пищевода (см. выше).
При дисфагии у детей, вызванной гастроэзофагеальной рефлюксной болезнью (ГЭРБ), нужно использовать специальные густые смеси для кормления вместо грудного молока или обычного детского питания. Иногда также назначается лекарственное лечение.
Осложнения при дисфагии
При дисфагии существует риск, что пища, напиток или слюна попадут «не в то горло», перекрыв дыхательные пути. Из-за этого человеку становится трудно дышать, он кашляет или давится. Прочитайте об этом подробнее в разделе «Что делать, если человек подавился?».
Если из-за дисфагии вы часто давитесь едой, это повышает риск развития аспирационной пневмонии. Это инфекционное заболевание дыхательных путей, возникающее при случайном вдыхании инородных объектов, например, частичек пищи, что приводит к раздражению или повреждению легких. Пожилые люди особенно уязвимы перед этим заболеванием.
Симптомы аспирационной пневмонии:
- кашель — как сухой, так и с мокротой, которая может быть желтого, зеленого или коричневого цвета или содержать следы крови;
- температура 38° C или выше;
- боль в груди;
- затрудненное дыхание — вдохи частые и неглубокие, возможна одышка даже во время отдыха.
При развитии этих симптомов необходимо немедленно обратиться к врачу. Аспирационная пневмония лечится антибиотиками. В тяжелых случаях требуется госпитализация в больницу. Прочитайте подробнее о лечении пневмонии. У очень пожилых людей или людей со слабым здоровьем инфекция может вызвать заполнение легких жидкостью, из-за чего они не могут нормально работать. Это называется острой дыхательной недостаточностью. Риск развития пневмонии выше при хронической обструктивной болезнью легких (ХОБЛ) или несоблюдении правил гигиены полости рта.
У ребенка дисфагия может приводить к недостаточному питанию и истощению, что сказывается на его физическом и умственном развитии. Дети, которым что-то мешает в горле, могут испытывать стресс во время приема пищи, что становится причиной отклонений в поведении.
К какому врачу обратиться, если что-то мешает в горле?
Если вам трудно глотать пищу и беспокоит чувство комка в горле, найдите терапевта или педиатра (для ребенка). Врач общего профиля проведет первичное обследование, чтобы исключить наиболее распространенные причины нарушения глотания. Затем, в зависимости от предполагаемой причины дисфагии вас могут направить на обследование к следующим специалистам:
- отоларингологу (специалисту по болезням уха, горла и носа) — если проблема в ротоглотке;
- неврологу (специалисту по болезням нервов, головного и спинного мозга) — если проблема в нервной регуляции глотания;
- гастроэнтерологу (специалисту по заболеваниям пищеварительной системы) — если дисфагия вызвана болезнями желудочно-кишечного тракта;
- онкологу (специалисту по лечению опухолей) — в случае подозрения на опухоль глотки или пищевода.
Выбрать врача нужной специальности вы можете с помощью нашего сервиса, перейдя по вышеуказанным ссылкам.
Возможно, Вам также будет интересно прочитать

Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.


Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
- при воспалительном процессе или бронхиальной астме – слизистой;
- при бактериальных заболеваниях – гнойной;
- при отеке легких – серозной;
- при туберкулезе или раке органов дыхания – кровянистой.
В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем. Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний. Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
- подавление микрофлоры кишечника;
- авитаминоз;
- дисфункция печени;
- нарушение почечных структур.
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
- если это назальный затек – лечить насморк;
- если это аллергическая реакция – принимать антигистамины;
- если это реакция на сухой воздух – увлажнить его;
- если это кашлевой невроз – пройти курс психотерапии.
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Отказ от лекарств в пользу растительных аналогов. | Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
- обильным теплым питьем;
- ингаляциями;
- травяными сборами;
- употреблением имбиря;
- дыхательной гимнастикой.
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Читайте также:

