Как помочиться после операции в утку
Опубликовано: 24.07.2024
Как правильно пользоваться судном и мочеприемником
Чаще всего судно бывает круглым, имеет большое отверстие сверху и небольшое — снизу в трубке, служащей для освобождения судна от содержимого. Верхнее большое отверстие снабжается крышкой. Чистое судно располагается как правило под постелью пациента на специальной скамеечке.
Правила подачи судна
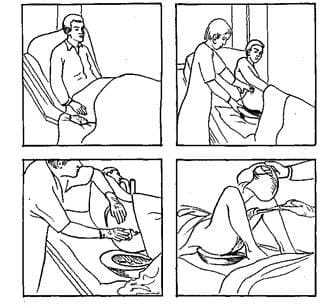
При подаче судна нужно соблюдать ряд простых правил. Когда у больного возникает потребность опорожнить кишечник, его нужно отгородить от остальных пациентов ширмой, затем ополоснуть судно теплой водой, оставив немного воды на дне.
У пациента откидывают одеяло, попросив его согнуть ноги, и помогают ему лево рукой приподнять таз. Сиделка с проживанием на дому для лежачего больного правой рукой держит судно за трубку, подводя его под ягодицы пациента.
После установки судна промежность больного должна находиться над верхним отверстием, а трубка — между его ног. После этого больного можно укрыть одеялом и оставить на время одного. После этого судно вынимают из-под больного и выносят в туалет для выливания, прикрыв крышкой.
После опорожнения судна его нужно продезинфицировать раствором хлорной извести(1–2%) или раствором хлорамина (3%), а также вымыть щеткой. Затем судно следует ополоснуть и хранить под постелью больного на скамеечке.
Также для мытья судна существуют специальные машины. По правилам некоторых больниц судна хранятся в специальном шкафу в пронумерованных ячейках.
Использование мочеприемника
При строгом постельном режиме в постели больным приходится совершать и мочеиспускание. Для этого существует специальное устройство — мочеприемник. Их делают овальной формы с вытянутым отверстием в форме трубки из металла или стекла, чтобы уход за больными проводился грамотно.
При этом форма этой трубки в мочеприемниках для мужчин и женщин отличается. Также женщины часто пользуются для мочеиспускания судном.
Мочеприемник и судно должны быть индивидуальны. Подают их больному в чистом и подогретом виде, после выполнения своей функции сразу опорожняют и чистят.
Очистка мочеприемника отличается тем, что его время от времени моют раствором соляной кислоты слабой концентрации, поскольку моча дает осадок, который легко пристает к стенкам мочеприемника, оставляет неприятный запах.
Неправильное применение памперсов может причинить вред пациенту. Памперсы — это специальные трусы для впитывания мочи одноразового использования. Они имеют два слоя: один для впитывания жидкости, другой для защиты от ее протекания наружу.
Выбор помощников по дому — занятие непростое. Обычно люди с самого начала с подозрением относятся к незнакомым им людям, с которыми им придется жить в одном доме.
Не могу мочиться лёжа, сидя и когда рядом есть кто
Похожие и рекомендуемые вопросы
Я благодарен вам за ответ и наставление, вы действительно профессионал своего дела! Спасибо
Что делать, если у меня похожий, но другой вопрос?
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 66 направлениям: аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гинеколога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 96.88% вопросов.

Photo: Jan Antonin Kolar / Unsplash

Photo: Jan Antonin Kolar / Unsplash
Из-за тяжелой болезни ваш близкий не может дойти до туалета или не в состоянии сделать это так быстро, как требуется при сильном позыве к дефекации или мочеиспусканию. А может , ему трудно садиться и вставать с унитаза. Часто посещение туалета для тяжелобольного или ограниченного в движениях человека превращается в настоящее испытание или же вовсе в непосильную задачу.
К счастью, есть специальные приспособления, которые помогают эту задачу облегчить.
Если ваш подопечный может ходить
Бывают состояния, при которых человек в силах самостоятельно дойти до туалета, но с трудом может сесть на унитаз, а потом встать с него. Обычно это пациенты после перелома шейки бедра, с артритами коленей или другими болезнями, при которых больно сгибать ноги. Или же человек подвержен головокружениям, чувствует слабость в ногах, и ему нужна дополнительная опора, чтобы поднимать свой вес и сохранять устойчивость. Таким людям сложно сесть на низкий унитаз, ведь для этого колени надо согнуть сильнее.
Чтобы помочь в этой ситуации, существуют специальные насадки на унитаз. Они делают его выше, а значит, садиться и вставать с него значительно удобнее.
Ортопедические насадки не имеют поручней, но зато их можно регулировать по высоте с шагом около 2 см. Такие насадки применяются при некоторых видах травм, когда реабилитация требует постепенного снижения высоты унитаза.

Насадка на унитаз / яндекс.маркет
При использовании этого вида насадок желательно прикрепить к стенам дополнительные поручни: один - на уровне сидящего человека, а другой - перед ним, на противоположной стене, если это возможно. Так человеку будет удобнее вставать.
Такие ортопедические насадки стоят от 1800 до 3000 рублей.
Насадки с фиксированной высотой нужны, когда нет необходимости варьировать высоту сидения, а надо просто сделать унитаз повыше. Такие насадки производят из легко моющегося, гигиенического пластика. Они подойдут для унитаза любой формы, увеличивая его высоту на 12 см. Никаких специальных инструментов для установки насадки не требуется.

Насадка на унитаз с поручнями / Топздрав.ру
Почти все модели таких насадок выпускаются с подлокотниками, иногда откидными или съемными. Стоимость насадок с фиксированной высотой — около 3000 рублей.
Поручни для унитаза облегчают использование туалета ослабленными людьми, людьми с нарушениями опорно-двигательного аппарата, а также подойдут для тех, кто проходит реабилитацию после травм. Конструкция крепится к унитазу и регулируется по высоте и ширине. Иногда поручни оборудуются съемным держателем туалетной бумаги, который можно установить слева или справа.
Если помещение туалета позволяет, имеет смысл установить стационарные поручни. Если туалет маленький, можно использовать откидные модели.
Напольные модели поручней подойдут, если к стене прикрепить ничего невозможно.
Поручни для туалета будут стоить 2500 – 4000 руб.

Поручни для унитаза / oxy2.ru
Есть мнение, что вместо насадок и поручней в туалете можно использовать простые стационарные ходунки. Но такая замена вряд ли будет равноценной. Даже самые простые ходунки стоят около 2000 рублей, что сопоставимо с ценой насадки. Однако с насадки человеку встать гораздо легче, ведь он опирается на боковые поручни. Поскольку ходунки широкие, человек будет неминуемо сдвигаться вбок, опираясь на них, следовательно, усилий ему понадобится больше. Но самое главное — регулируемая высота унитаза. Ходунки в принципе не обладают такой функцией.
Если ваш подопечный может двигаться, но ходить ему тяжело
Чтобы человек, даже с ограниченной подвижностью, сохранял самостоятельность, можно использовать кресло-туалет (его еще называют «санитарное кресло» или «санитарный стул»). Обычно его ставят рядом с кроватью. Так вашему подопечному не нужно будет никуда идти, а только пересесть с постели на кресло.
Выбирая кресло-туалет, пожалуйста, учитывайте несколько параметров:
Ширина сиденья
Расстояние между поручнями должно быть больше ширины тела вашего подопечного в области солнечного сплетения минимум на 10 см. Иначе использовать кресло-туалет будет не очень удобно. Можно пользоваться и более широкими моделями, но вот узкими — нет. Ширина сидения обычно указана в технических характеристиках кресла.
Тип поручней
Если ваш подопечный не может пересесть с кровати на кресло без посторонней помощи (например, при переломе шейки бедра), то ему подойдет модель с откидывающимися поручнями.

Кресло-туалет с откидывающимися поручнями / dobrota.ru
Регулировка высоты
Проследите, чтобы высота санитарного кресла регулировалась. В идеале кресло должно быть на одной высоте с кроватью, чтобы было удобно и безопасно перемещать подопечного.
Также важно, чтобы, сидя на санитарном кресле, человек касался ногами пола при согнутых под углом 90 градусов коленях. Если ноги не будут доставать до пола, он может упасть и травмироваться. Пытаясь достать до пола ногами, человек будет смещать центр тяжести тела и может перевернуть стул.
Регулировка высоты бывает даже у довольно бюджетных моделей стоимостью от 2500 рублей.
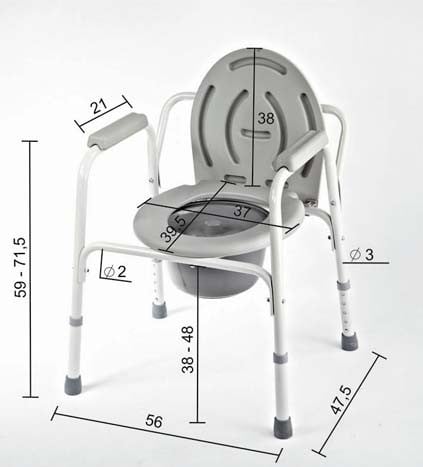
Кресло-туалет с регулировкой высоты сидения / med-serdce.ru
Нужны ли колеса
Если вы хотите пересаживать вашего подопечного и везти в туалет, то лучше использовать кресло-каталку с санитарным оснащением. Если перемещений не планируется, можно обойтись и санитарным креслом без колес.
Стоимость самой простой модели кресла-каталки - от 4750 рублей.

Кресло-туалет на колесах / dobrota.ru
Максимальная нагрузка
В технических характеристиках каждой модели санитарного кресла обозначен максимальный вес, который оно выдерживает.
Это не значит, что под человеком, чей вес превышает указанный лимит, кресло мгновенно сломается, но лучше иметь «запас» в 5-6 кг. Так будет надежнее и безопаснее.
Кресло-туалет для полных людей (с увеличенной рамой, широким сидением и регулировкой высоты) стоит примерно 4800 - 5700 рублей.

Кресло-туалет для полных людей (грузоподъемность - до 180кг) / medtehno.ru
Складная конструкция
Если вы планируете переезд (например, на дачу и обратно ), можно приобрести складное кресло-туалет. Самые дешевые модели (от 1600 рублей) рассчитаны на вес до 100 кг. Более «выносливые» модификации — дороже. Складные санитарные кресла подойдут людям, которые могут сами или с небольшой помощью встать с кровати и пересесть на него.
Если ваш подопечный не может ходить и сидеть самостоятельно
Для людей, которые не в силах встать, но могут контролировать позывы к дефекации и мочеиспускани ю, есть несколько традиционных приспособлений — судно и так называемая утка.
Судно — это емкость для мочи и каловых масс у лежачих больных. Его подкладывают под таз человека. Самое удобное — конусообразное: его легче подложить под больного. Судна бывают металлические, пластмассовые и резиновые (надувные). Дома или в больнице лучше использовать пластмассовые: они не такие холодные.



Обратите внимание: если судно требуется человеку с переломом шейки бедра, оно не должно быть высоким (выше 10 см). Ведь подопечный не сможет поднять таз. Кроме того, на высоком судне больно и неудобно лежать.
Медицинская утка — это резервуар для мочи. В силу анатомических особенностей разных пациентов бывают утки мужского и женского типа. Есть и универсальные модели, встречаются и мужские модели с женскими насадками.
При использовании судна для мужчин следует одновременно давать и утку.
Если состояние тяжелобольного человека не позволяет ему контролировать мочеиспускание и дефекацию, то для поддержания гигиены следует использовать подгузники или другие виды впитывающего белья. Какое белье бывает и как подобрать нужный размер - читайте на нашем сайте.
Текст подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.

Для отправления естественной нужды лежачих больных используются специальные приспособления: судна и утки. Они позволяют упростить процесс посещения туалета людям, которые по состоянию здоровья не могут ни садиться, ни вставать с постели.
Чем утка отличается от судна
«Утка» — это мочеприемник, который не устанавливается пациенту стационарно, а используется по мере необходимости. Устройство представляет собой продолговатую прямоугольную емкость с широким горлышком, через которое поступает моча.
Современные утки делают из полупрозрачного плотного пластика. Он гораздо легче и удобнее металла. На внешней поверхности емкости нанесены деления (до 1,5 литров). Они позволяют определить количество выделяемой пациентом мочи. На одном из ребер емкости есть ручка, обеспечивающая удобство при постановке и переноске утки.
К горлышку мочеприемника крепится специальная крышечка на тонком ремне. С ее помощью утка герметично закрывается в период простоя, что предупреждает испарение

запаха или проливание по неосторожности. Благодаря легкому, гигиеничному материалу и продуманным деталям мочеприемник можно использовать как лежа , так и стоя или в положении сидя.
Судно, в отличие от утки, предназначено для сбора всех выделений пациента. Чаще всего используется в положении лежа. По форме оно представляет собой плоскую овальную емкость с загнутыми внутрь бортами.
Как выбрать утку для лежачего больного

Мочеприемники делятся на мужские и женские. Мужские утки имеют широкое горло без насадки. В него направляется пенис пациента и таким образом собирается урина.
Женская утка оснащена специальной пластиковой насадкой. Последняя имеет анатомическую форму, что позволяет вплотную приложить ее к внешним половым органам женщины и аккуратно собрать мочу.
По материалам утки делятся на пластиковые и металлические. Вторые относят к более старым моделям. У них неограниченный срок эксплуатации, но большой вес. Металл дольше сохраняет температуру окружающей среды, медленнее нагревается.
Судно для лежачих больных и его виды
Судна бывают округлыми и продолговатыми. Первые более вместительные. Вторые — удобные. По размеру все емкости для сбора испражнений делятся на 3 вида:
- Большие. Вместимость — 1,5 литра. Параметры: 54х45 см.
- Средние, на 1 литр. Параметры: 48х37 см.
- Малые, на 0,7 литра. Параметры: 48х35 см.

Большие судна предназначены для корпулентных пациентов массой 90 кг и более, с широким тазом. Их используют также для больных, которым ставят очистительные клизмы. Средние модели подходят людям среднего телосложения и весом 60–80 кг. Маленькие — пожилым пациентам с недостаточной массой тела.
По материалу изготовления эти изделия делятся на:
- металлические;
- пластиковые;
- резиновые.
Для их производства используются материалы и покрытия, устойчивые к агрессивным химическим средствам для мытья и дезинфекции.
Заявка на размещение лежачего больного

Цена: от 850 руб./сутки
Московская обл., Люберцы
+7 (499) 281-63-80

Цена: от 850 руб./сутки
Одинцовский р-он, Марьино
+7 (495) 766-40-55

Цена от 740 руб./сутки
Раменский р-он, Никулино
+7 (495) 771-58-03

Цена: от 800 руб./сутки
Щелковский р-он, Супонево
+7 (495) 774-24-36

Цена: от 1000 руб./сутки
Москва, п. Мосрентген
+7 (495) 095-00-10

Цена: от 500 руб./сутки
Раменский р-он, Денежниково
+7 (495) 411-27-63

Цена: от 800 руб./сутки
Саратов, Волжский р-он
+7 (8452) 34-61-04

Цена: от 500 руб./сутки
Алтайский край, Алейский р-он
8 (800) 700-38-09

Цена: от 500 руб./сутки
Алтайский край, Барнаул
+7 (3852) 69-000-8

Цена: от 800 руб./сутки
Московская обл., Перхушково
+7 (499) 714-16-70

Цена: от 800 руб./сутки
Московская обл., к.п. МК КПСС
+7 (495) 773-04-76
*Имеются противопоказания необходимо проконсультироваться с врачом. Медицинская лицензия: № ЛО-50-01-011920
Как выбрать судно: Советы специалистов
Изделия из пластика менее травматичны, чем металлические. Они оказывают меньшее давление, поэтому рекомендуются ослабленным больным, а также пенсионерам с заболеваниями суставов, костей.
Металлические судна — самый популярный вариант. Рекомендуются массивным пожилым людям, поскольку легко справляются с большим весом. Изделия из металла обычно имеют загнутые внутрь края. Это позволяет избежать расплескивания содержимого.

Резиновые модели имеют мягкие, заполненные воздухом бортики. Они предназначены для особо хрупких пациентов, которые:
- перенесли перелом тазовых костей;
- имеют пролежни или другие повреждения;
- имеют дефицит массы тела (при отсутствии толстого слоя подкожного жира стенки металлической емкости доставляют пациенту весьма ощутимый дискомфорт).
Важна и высота стенок. В случае если пациенту тяжело двигаться, лучше брать модель с низкими стенками.
Судна из пластика: Преимущества и недостатки

Плюсы пластиковой модели:
- имеет малый вес;
- быстро нагревается до температуры тела больного;
- оказывает минимум давления на кости таза;
- устойчиво к частой санобработке;
- не впитывает запахи;
- имеет мерную шкалу для определения объема испражнений.
Главный недостаток — малая вместимость. Судна из пластика не подкладывают пациентам, получившим очистительную клизму.
Судна из нержавейки: Плюсы и минусы
Плюсы изделий из нержавеющей стали:
- долговечны;
- не накапливают запахи, микробов;
- устойчивы к любым химическим реагентам;
- легко очищаются;
- имеют объемную чашу;
- выдерживают большой вес пациентов.

Из недостатков:твердые, категорически противопоказаны при пролежнях.
Судна из эмалированной стали или нержавейки — что лучше?
Объемы и формы чаш у изделий из эмали и нержавейки одинаковы. На этом схожесть заканчивается. Нержавейка более устойчива к любым повреждениям. Она может служить годами. Однако оттенок металла и форма изделия не позволяют врачу рассмотреть цвет выделений, а это важно при наблюдении за состоянием больного .
Эмаль в этом плане практичнее. На белом фоне прекрасно видно все, что требуется рассмотреть. Однако этот материал менее устойчив к повреждениям, чем нержавейка. При любом неосторожном ударе эмаль может отколоться. На месте скола постепенно образуется ржавчина, в микропорах которой будут накапливаться бактерии .
Правила эксплуатации судна
Постановка судна выполняется следующим образом:
- Вымыть руки, надеть резиновые перчатки.
- Налить в судно горячую воду, чтобы стало теплым. Затем воду слить.
- Присыпать края чаши тальком.
- Под таз пациента подложить непромокаемую пеленку.
- Повернуть больного на бок, уперев в подушку или валик.
- Приложить чашу к тазу больного, зафиксировав и удерживая рукой.
- Вернуть пациента в исходное положение.
- Проконтролировать расположение отверстия чаши.
- Отойти, предоставив пожилому человеку спокойно справить нужду (при отсутствии риска для жизни).
- Аккуратно вытащить судно из-под больного, поддерживая того под крестец.
- Провести гигиенические процедуры.
В случае если пенсионер достаточно самостоятелен, можно попросить, чтобы он приподнял таз. Затем, поддерживая крестец, подсунуть емкость для сбора испражнений под него.

Как ставить судно при пролежнях
Наличие пролежней — показание для использования резинового судна с мягкими краями-валиками. Акт дефекации можно выполнить в положении лежа на спине или на боку (зависит от локализации пролежней). Раневые поверхности на коже нужно защитить салфетками от загрязнения каловыми массами.
Если пожилому человеку необходимо лишь опорожнить мочевой пузырь, лучше использовать утку. Больного уложить в удобное для него положение и приставить мочеприемник к половым органам.
По завершении процедуры подмыть пациента. Кожу обработать прописанными доктором мазями. Регулярное опорожнение и уход за кожей помогут пожилому человеку быстрее восстановиться после перенесенного заболевания.
Современные научные достижения хирургии, травматологии и анестезиологии позволяют значительно расширить объем оперативных вмешательств у лиц пожилого и старческого возраста. Однако сама операционная травма, кровопотеря, анестезиологическое пособие и особ
Современные научные достижения хирургии, травматологии и анестезиологии позволяют значительно расширить объем оперативных вмешательств у лиц пожилого и старческого возраста. Однако сама операционная травма, кровопотеря, анестезиологическое пособие и особенности послеоперационного периода, в первую очередь связанные с длительной иммобилизацией после таких операций, чреваты возникновением ряда осложнений, одним из которых является острая задержка мочеиспускания (ОЗМ). Послеоперационную острую задержку мочеиспускания (ПЗМ) можно охарактеризовать как внезапно возникшую невозможность самостоятельного мочеиспускания при наличии позывов к нему и наполненном мочевом пузыре в течение 6–10 ч после операции [16].
Данное осложнение встречается, по данным ряда авторов, от 2 до 60% после хирургических вмешательств [13–15, 17, 18, 20]. На развитие ОЗМ оказывают влияние многие факторы, препятствующие нормальному оттоку мочи, такие как: механическая обструкция (стриктура уретры, доброкачественная гиперплазия предстательной железы — ДГПЖ); динамическая обструкция (вследствие повышенного мышечного тонуса), нарушение иннервации стенки мочевого пузыря (возможно и как результат лекарственной терапии) и др. [12]. Нередко ОЗМ возникает после оперативных вмешательств, причем не только у больных, страдающих ДГПЖ. Механизм ПЗМ связывают со снижением внутрипузырного давления на 20–40% в горизонтальном положении; с выключением из акта мочеиспускания мышц передней брюшной стенки; с рефлекторным воздействием перенесенной операции на сократительную способность мочевого пузыря; с отрицательным влиянием общей, эпидуральной, спинно-мозговой анестезии и лекарственных препаратов (миорелаксантов, наркотических анальгетиков). Особенно часто ОЗМ наблюдается после проктологических операций. Причинами этого являются денервация мочевого пузыря во время мобилизации прямой кишки, нарушение нормального анатомического расположения мочевого пузыря с его смещением кзади, кровоизлияния в стенку мочевого пузыря. В. И. Кныш и соавторы провели исследование частоты и причин развития атонии мочевого пузыря после радикальных операций по поводу рака прямой кишки. По мнению авторов, причиной атонии мочевого пузыря после подобных операций служит его прогрессирующая дисфункция в результате нарушения парасимпатической иннервации и развития посттравматического перицистита. Частота возникновения послеоперационной ОЗМ у подобных пациентов зависит от объема оперативного вмешательства и является достоверно более высокой после наиболее травматичной операции — брюшно-промежностной экстирпации прямой кишки [7].
По данным W. E. Varger [19], после операций по поводу рака прямой кишки ишурия возникает в 13–32% наблюдений. З. С. Вайнберг [3, 11] наблюдал ОЗМ у 44,5% больных после операций по поводу геморроя, полипов и трещин прямой кишки.
Больные с повреждениями опорно-двигательного аппарата занимают одно из ведущих мест по численности среди поступивших в стационар в экстренном порядке. Длительная иммобилизация у таких больных ведет к венозному застою в органах малого таза и отеку предстательной железы. С учетом того, что оперативные вмешательства на нижних конечностях производятся преимущественно под эпидуральной или спинальной анестезией, риск развития ОЗМ в раннем послеоперационном периоде крайне высок, что обусловлено блокадой афферентных и эфферентных парасимпатических сигналов, проходящих по корешкам спинного мозга и приводящих к динамической обструкции нижних мочевых путей. Также возникают нарушения в сердечно-сосудистой и дыхательной системах, выражающиеся в повышении артериального давления, нарушениях ритма сердца, ограничении экскурсий диафрагмы и снижении глубины дыхания. Переполнение мочевого пузыря способствует нарушению функции поджелудочной железы и печени, развитию пареза кишечника [4].
Основным лечебным мероприятием, применяющимся для разрешения ПЗМ, считается катетеризация мочевого пузыря — быстрый и эффективный способ эвакуации мочи из мочевого пузыря. Интермиттирующая катетеризация позволяет ликвидировать ПЗМ без выполнения оперативного вмешательства у 23% больных с ДГПЖ. Эффективность катетеризации ниже у больных старше 75 лет, при емкости мочевого пузыря свыше 1000 мл и при внутрипузырном давлении менее 35 см вод. ст. [12].
Однако даже однократная катетеризация мочевого пузыря, а тем более длительное дренирование катетером приводит к инфицированию мочевыводящих путей, проявляющемуся от ассимптоматической бактериурии до уросепсиса с высокой степенью летальности [5]. При ишурии нарушается опорожнение не только нижних, но и верхних мочевыводящих путей, что грозит развитием острого гнойно-воспалительного процесса. Часто ишурии сопутствует пузырно-мочеточниковый рефлюкс (17%), и это повышает опасность возникновения острого пиелонефрита. Снижаются почечный кровоток, клубочковая фильтрация и диурез [10]. В результате у пациентов с острой задержкой мочеиспускания может возникнуть почечная недостаточность [1, 2, 6, 8].
Одним из основных подходов в профилактике послеоперационной задержки мочеиспускания у данной категории пациентов является назначение α-адреноблокаторов, которые блокируют действие катехоламинов на α1-адренорецепторы нижних отделов мочевыводящих путей, приводят к расслаблению гладких мышц шейки мочевого пузыря, простатического отдела уретры, стромальной части простаты, тем самым улучшая максимальную скорость потока мочи и уменьшая остаточный объем мочи. Кроме того, α1-адреноблокаторы воздействуют и на детрузор, улучшая кровоток в его стенке и снижая явления гипоксии [9].
Профилактический прием α1-адреноблокаторов в пред- и послеоперационный период приводит к снижению частоты развития ПЗМ, ускорению восстановления адекватного мочеиспускания и предупреждению инфекционно-воспалительных осложнений со стороны мочеполовой системы. Кроме того, под воздействием боли и стресса, которые пациент испытывает при операции, повышается стимуляция симпатического отдела вегетативной нервной системы, что приводит к инфравезикальной обструкции. Последней способствует подавление рефлекса мочеиспускания после спинномозговой анестезии. Антагонисты α1-адренорецепторов могут предотвратить развитие инфравезикальной обструкции, связанной с повышением активности симпатической нервной системы, и, таким образом, уменьшить риск развития острой задержки мочеиспускания. Препарат теразозин (Сетегис) является производным хиназолина, селективным и конкурентным антагонистом α1-адренорецепторов, отвечающих за сокращение гладкой мускулатуры предстательной железы, ее капсулы, проксимального отдела уретры и основания мочевого пузыря. Данный эффект приводит к уменьшению симптомов инфравезикальной обструкции. Кроме того, отличительной особенностью теразозина является его гипотензивный эффект в дозе 5 мг, вследствие снижения периферического сопротивления за счет блокады α1-адренорецепторов.
В урологической клинике РУДН на базе ГКБ № 29 г. Москвы в течение 2004–2006 гг. проведено исследование по оценке эффективности применения α1-адреноблокатора теразозина (Сетегиса) в дозировке 5 мг в качестве средства профилактики нарушений мочеиспускания в раннем послеоперационном периоде у больных с повреждениями опорно-двигательного аппарата и у больных с патологией прямой и толстой кишки и сопутствующей ДГПЖ.
Открытое сравнительное исследование проведено на 86 пациентах, поступивших в травматологическое отделение больницы по поводу травм опорно-двигательного аппарата и 66 пациентах колопроктологического отделения с соответствующей патологией и сопутствующей ДГПЖ, которым планировалось оперативное лечение. Из группы исследования исключены пациенты, которым производились операции на мочевом пузыре, простате, уретре, принимавшие α1-адреноблокаторы в анамнезе, а также пациенты с инфекцией мочевыводящих путей.
По возрасту распределение пациентов было следующим: в основной группе количество пациентов от 50 до 59 лет составило 22 человека (27%), от 60 до 69 лет — 36 (44%), от 70 до 79 лет — 24 человека (29%). В контрольной группе распределение по возрасту было следующим — от 50 до 59 лет — 24 больных (34%), от 60 до 69 лет — 27 человек (39%) и от 70 до 79 лет 19 (27%) человек.
Диагноз ДГПЖ устанавливался на основании жалоб, пальцевого ректального исследования, шкалы IPSS, УЗИ почек и мочевого пузыря с определением количества остаточной мочи, ТРУЗИ с определением объема предстательной железы и данных урофлоуметрии. По результатам ТРУЗИ распределение пациентов по объему предстательной железы в основной и контрольной группах было следующим (табл. 1).
У 61 пациента основной (74 %) и 51 пациента (73%) контрольной группы имела место гипертоническая болезнь с уровнем артериального давления от 140/90 до 180/100 мм рт. ст., получавших до поступления в стационар гипотензивную терапию.
Оперативному лечению, проводившемуся под спинальной или эпидуральной анестезией, были подвергнуты все 152 пациента.
Пациенты с травматологической патологией были распределены следующим образом. Основную группу составили 47 пациентов, из которых 22 (47 %) имели перелом шейки бедра (из них у 15 (32%) произведен остеосинтез шейки бедренной кости, у 7 (15%) — эндопротезирование шейки бедренной кости), у 14 (30%) — перелом костей голени с последующим проведением остеосинтеза костей голени, у 11 (23%) — перелом бедра (с проведением остеосинтеза бедренной кости). Всем пациентам проводилось скелетное вытяжение или иммобилизация в предоперационном периоде. Все пациенты этой группы в течение 5 сут перед и 10 сут после операции принимали препарат теразозин (Сетегис) в дозе 5 мг однократно на ночь.
Контрольную группу составили 39 пациентов: у 13 (33%) произведен остеосинтез шейки бедренной кости, у 6 (15%) — эндопротезирование шейки бедренной кости, у 11 (28%) — остеосинтез лодыжки, у 9 (24%) — остеосинтез бедренной кости.
Результаты обследования пациентов показали, что в группе больных, получавших в течение 5 сут перед операцией и 10 сут после операции препарат Сетегис в дозе 5 мг не отмечалось нарушений акта мочеиспускания в раннем послеоперационном периоде. У одного пациента, страдающего ДГПЖ, развилась задержка мочеиспускания, которая разрешилась однократной катетеризацией мочевого пузыря. В то же время из 39 пациентов контрольной группы, не получавших препарат Сетегис в пред- и послеоперационном периодах, у 6 (15%) пациентов ранний послеоперационный период осложнился ОЗМ, что потребовало дренирования мочевого пузыря уретральным катетером в течение 5 сут на фоне приема Сетегиса и антибактериальной терапии, после чего у них восстановилось самостоятельное мочеиспускание. Двум пациентам (5%) произведена троакарная цистостомия в связи с отсутствием самостоятельного мочеиспускания после удаления катетера. Результаты исследования показали, что при контрольном измерении объема остаточной мочи у больных основной группы отмечалось его достоверное снижение после окончания приема Сетегиса, по сравнению с контрольной (табл. 2).
Результаты оценки состояния больного с ДГПЖ по международной шкале симптомов (IPSS) до начала исследования показали, что средний балл у обследуемых пациентов составил 22,1. Через 2 нед приема препарата теразозин (Сетегис) у пациентов основной группы он снизился до 16,3, тогда как в контрольной группе составлял 21,6.
Пациенты с колопроктологической патологией были распределены следующим образом. Основную группу составили 35 пациентов, контрольную группу — 31 пациент (табл. 3). Возраст пациентов в среднем составил 65 лет.
Результаты обследования 79 пациентов с колопроктологическими заболеваниями и сопутствующей ДГПЖ представлены в табл. 4.
Оперативному лечению были подвергнуты все 66 пациентов. 21 пациенту (32%) была произведена геморроидэктомия, 16 (24%) — иссечение трещины и дозированная задняя сфинктеротомия, 4 (6%) — брюшно-промежностная экстирпация прямой кишки с сигмостомией, 6 (9%) — брюшно-анальная резекция прямой кишки, 5 (8%) — электрорезекция опухоли прямой кишки, 8 (12%) — передняя резекция сигмовидной кишки, 6 (9%) — резекция сигмы и анастомоз. Операции по поводу геморроя и анальных трещин осуществлялись под внутривенной анестезией, операции на прямой и сигмовидной кишке — под комбинированным обезболиванием — эпидуральной и внутривенной анестезией.
Результаты обследования пациентов показали, что в группе, получавших в течение 5 сут перед операцией и 10 сут после операции Сетегис в дозе 5 мг, не отмечалось нарушений акта мочеиспускания в раннем послеоперационном периоде. В то же время из 31 пациента контрольной группы, не получавших препарат в пред- и послеоперационном периодах и перенесших операции на прямой и сигмовидной кишке, у 4 (13%) в раннем послеоперационном периоде отмечалась острая задержка мочеиспускания, которая потребовала катетеризации мочевого пузыря в течение 4 сут. При этом 1 пациенту, в связи с невосстановившимся самостоятельным мочеиспусканием, была произведена троакарная цистостомия.
Назначение препарата Сетегис привело к снижению суммарной оценки IPSS на 29% к уменьшению количества остаточной мочи на 41% и к увеличению максимальной скорости потока мочи на 57%.
При анализе динамики артериального давления у всех исследуемых пациентов нами отмечено, что у пациентов основной группы страдающих гипертонией, на фоне приема препарата Сетегис в дозе 5 мг отмечалось минимальное, статистически значимое снижение систалического/диастолического давления, в среднем на 5,4/3,3 мм рт. рт., тогда как у пациентов контрольной группы, страдающих гипертонией, достоверного снижения артериального давления отмечено не было. Частота сердечных сокращений не менялась в обеих группах.
Заключение
Назначение препарата Сетегис 5 мг пациентам с повреждениями опорно-двигательного аппарата и патологией прямой и толстой кишки в течение 5 сут перед и 10 сут после операции в дозировке 5 мг однократно является не только эффективным и обоснованным, так как на фоне приема препарата достоверно уменьшаются динамические и ирритативные симпотомы заболевания предстательной железы, но и экономически целесообразным.
Профилактический прием α1-адреноблокаторов в пред- и послеоперационном периоде больными с повреждениями опорно-двигательного аппарата и патологией прямой и толстой кишки предотвращает развитие нарушений мочеиспускания вплоть до развития острой задержки мочеиспускания в раннем послеоперационном периоде, в связи с чем не требуется катетеризация мочевого пузыря и, как следствие, предотвращается инфицирование мочевых путей, а следовательно, сокращаются сроки пребывания в стационаре.
Кроме того, препарат теразозин (Сетегис) является препаратом выбора среди α1-адреноблокаторов при лечении больных ДГПЖ с сопутствующей гипертонической болезнью, так как обладает небольшим гипотензивным эффектом у этой категории пациентов.
Учитывая полученные нами результаты при обследовании пациентов с повреждениями опорно-двигательного аппарата и паталогиями прямой и толстой кишки в пред- и послеоперационном периоде, можно предположить, что аналогичный эффект будет получен у больных, страдающих ДГПЖ, в пред- и послеоперационном периоде с другой хирургической паталогией.
По вопросам литературы обращайтесь в редакцию.
В. П. Авдошин, доктор медицинских наук, профессор
М. И. Андрюхин, кандидат медицинских наук, доцент
С. А. Пульбере
РУДН, Москва
Опасность рака предстательной железы состоит в том, что в течение долгого времени болезнь может себя никак не проявлять. Часто мужчина обращается к врачу, когда новообразование уже находится в запущенном состоянии. В этом случае врач рекомендует проведение радикальной простатэктомии.
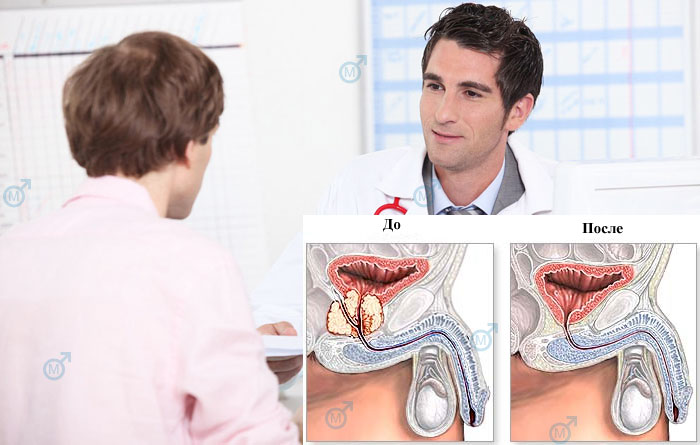
Суть операции состоит в полном удалении предстательной железы, а также участка мочеиспускательного канала и семенных пузырьков. Затем хирург сшивает мочеиспускательный канал с мочевым пузырем. После проведения простатэктомии мужчина испытывает не только физические неудобства в связи с процессом заживления, но и психологический дискомфорт из-за недержания мочи и эректильной дисфункции.
Восстановление мочеиспускания после удаления простаты
Недержание мочи относится к числу распространенных последствий простатэктомии. Это происходит из-за нарушения анатомии нервно-мышечных пучков малого таза. Потеря тонуса мускул, регулирующих мочеиспускание, приводит к тому, что они перестают сокращаться при наполнении мочевого пузыря, вследствие чего и происходит подтекание мочи.
В среднем возвращение к нормальной активности происходит спустя 3-6 месяцев после операции. Процесс восстановления мочеиспускания после простатэктомии проходит следующие стадии:
- 1-я стадия. После проведения операции в мочеиспускательный канал пациента устанавливается катетер. После того как спадет отек, его удаляют. В некоторых случаях катетер могут устанавливать на срок до 14 дней.
- 2-я стадия. После удаления катетера мужчина сталкивается с осознанием того, что он не может контролировать мочеиспускание. Важно не поддаваться панике и помнить, что это временное явление. Большинство пациентов возвращаются к офисной работе спустя всего 4-8 недель после проведения операции.

Лечение недержания мочи
Чтобы избежать неловких ситуаций, стоит приобрести специальные гигиенические средства (прокладки, взрослые подгузники, защитные накладки на автомобильное кресло, кровать, стулья).
Успешно пройти процесс восстановления мочеиспускания после простатэктомии помогут следующие рекомендации:
- Соблюдайте диету. В послеоперационном периоде стоит отказаться от кофеинсодержащих напитков, шоколада, алкоголя. Эти продукты мешают налаживанию связи между нервными волокнами и тканями мочевого пузыря и уретры. Постарайтесь соблюдать питьевой режим. Ежедневно употребляйте жидкость из расчета 30 мл на 1 кг веса. Такое количество воды обеспечит нормальное функционирование почек и поспособствует вымыванию из организма клеток, которые были повреждены в ходе операции.
- Выполняйте упражнения для укрепления мышц тазового дна. Ежедневная гимнастика позволит оперативно устранить нарушения, связанные с мочеиспусканием. Рекомендуется начать выполнять упражнения еще до начала операции. После удаления катетера возобновите занятия.
В течение первых 2 месяцев эффективным методом восстановления недержания мочи после удаления простаты считаются упражнения Кегеля. Если по истечении этого срока не наступают улучшения, врач может посоветовать физиопроцедуры, медикаментозное или хирургическое лечение.
Восстановление потенции после удаления простаты
По результатам исследований, после простатэктомии 44%-75% мужчин сталкиваются с проблемой эректильной дисфункции. Перед проведением операции с учетом данных анализов и тестов врач решает, проводить ли удаление лимфатических узлов. Их сохранение позволяет восстановить сексуальную функцию после хирургического вмешательства. С учетом того, что сосудисто-нервные пучки располагаются близко к предстательной железе, оставить их можно только в том случае, если это не минимизирует онкологический результат операции.

В среднем срок восстановления потенции после удаления простаты занимает до 2 лет. Успех и скорость реабилитации зависит от возраста пациента, общего состояния здоровья, уровня сексуальной активности до операции.
Чтобы как можно скорее восстановиться, не стоит откладывать возвращение к половой жизни. Сексуальную активность, как и лечение эректильной дисфункции, можно начинать примерно через 2 месяца после простатэктомии.
Важно пытаться вызывать эрекцию с помощью самостимуляции или стимуляции половым партнером, использовать специальные турникеты или кольца. Эти мероприятия можно сочетать с приемом лекарственных препаратов и инъекциями в половой член.
Если эти меры не приводят к положительному результату. Обсудите с врачом возможность протезирования полового члена. Обычно специалисты рекомендуют этот метод не раньше, чем через год после проведения операции.
Врачи клиники урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И. М. Сеченова (Государственный центр урологии) оказывают помощь пациентам, прошедшим простатэктомию. Не стесняйтесь обратиться к специалистам за помощью, мы обязательно вам поможем вернуться к полноценной жизни.
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова
Читайте также:

