Как лечить тугодойность у коровы
Опубликовано: 02.05.2024
Показания. Тугодойность — одна из причин снижения молочной продуктивности коров. По данным Е. Э. Школьникова (1965), она наблюдается у 8—10% коров к общему поголовью дойного стада. Эта патология бывает как врожденной, так и приобретенной.
Считается (А. Ю. Нуммерт, 1967), что наиболее частая причина приобретенной тугодойности — сужение соскового канала, обусловленное неправильной машинной дойкой (слишком высокий или низкий вакуум, дефекты сосковой резины или несоответствие ее диаметру сосков).
У нормально лактирующих коров диаметр соскового канала колеблется от 2,5 до 4,5 мм, тогда как у тугодойных коров его диаметр, по данным А. А. Осетрова, не превышает в среднем 2,05 мм, а по сообщениям Е. Э. Школьникова — 2,5 мм.
Тугодойность у коров не позволяет применять машинное доение, кроме того, она предрасполагает к возникновению мастита, что ведет впоследствии к атрофии железистой ткани.
Обезболивание. При операциях на сосках обезболивание достигается циркулярной блокадой у основания соска. Однако Е. Э. Школьников предлагает проводить эту операцию без обезболивания.
Техника операции. Для оперативного лечения тугодойности предложены различные способы. Однако предпочтительными следует Считать такие, при которых достигаются лучшие отдаленные результаты, т. е. не допускается повторное сужение соскового канала. Как показал клинический опыт, это обеспечивается расширением соскового канала с помощью специальных хирургических ножей.
Способ Л. И. Целшцева. Рекомендуется закрытый способ рассечения сфинктера без нарушения целостности слизистой оболочки соскового канала.» После обработки тампоном, смоченным спиртом, верхушки соска для расправления складок слизистой оболочки в сосковый канал вставляют толстый молочный катетер. Затем параллельно катетеру, отступив от него на 1—2 мм, в толщу верхушки соска вводят остроконечный скальпель на глубину 0,6—1 см и движением острия в сторону кожи рассекают сфинктер из двух или четырех противоположных точек. Раны на коже закрывают коллодием. Способ И. Д. Ращенко. После подготовки поля операции и обезболивания левой рукой захватывают верхушку соска и ланцетовидным ножом делают двусторонний разрез стенок канала соска и мышечного сфинктера. Извлеченный ланцет вводят повторно, предварительно повернув его на 90°. Таким образом получается крестообразный разрез. Ланцет следует продвигать в глубину соскового канала не более чем на 15 мм, этим обеспечивается правильный надрез стенки соскового канала. Более глубокое погружение ножа может привести к полному разрезу мышечного слоя.
После операции молоко из этой доли полностью сдаивается. С целью устранения срастания стенок соскового канала автор рекомендует сдаивать молоко из этих четвертей вымени в течение 3 суток через каждые 3— 4 ч. Затем корову переводят на обычный режим доения. После крестообразного надреза стенки сфинктера соскового канала рекомендуется в его просвет вводить полиэтиленовую трубку (В. С. Кондратьев, А. М. Киселев и И. Г. Песков, 1959).
Способ Е. Э. Школьникова. Для оперативного лечения тугодойности предложен дисковидный нож. Следует отметить, что этот нож, по нашему мнению, имеет определенное преимущество перед другими аналогичными инструментами. Конструкция его следующая: диаметр металлического стержня 2,5—3 мм, что соответствует средней величине просвета соскового канала. Свободная часть стержня постепенно утончается к верхушке и оканчивается тупо диаметром 1 мм.
Вмонтированный дисковидный нож длиной 15—17 мм возвышается над поверхностью цилиндрического стержня на 1,2—2 мм. Стержень отделен от ручки небольшой кольцевидной опорной муфтой. Общая длина стержня до опорной муфты 4—4,5 см. Ручка длиной 60 мм и диаметром 6 мм заканчивается кольцом, чтобы легче и увереннее держать нож в руке (рис. 14).
Конструкция ножа позволяет свободно вводить его даже при значительном сужении или искривлении соскового канала. Техника расширения соскового канала с помощью этого ножа простая. Операцию проводят без обезболивания на стоячей корове. Сосок захватывают левой рукой за верхушку, обрабатывают антисептическим раствором и в сосковый канал осторожно вводят стержень до режущей кромки дисковидного ножа, направляя последний между пальцами. Затем быстрым коротким толчком продвигают нож до опорной муфты, рассекая тем самым сфинктер на глубину до 2 мм, после чего таким же быстрым движением нож извлекают из соскового канала.
После операции молоко из этих долей сдаивают полностью. В течение первых 3 дней коров доят через каждые 3—4 ч (с целью предупреждения роста соединительной ткани). В первые дни верхушку соска после каждой дойки смазывают эмульсией стрептомицина.
Как отмечает автор, наблюдения за 76 оперированными коровами показали, что при следующей лактации тугодойность у них не отмечается.
Для устранения тугодойности у 34 коров применяли универсальный сосковый нож. После операции с целью предотвращения заращения в сосковый канал вводили самофиксирующий молочный катетер, который на 7—8й день удаляли (И. И. Карташов и Г. Г. Конюченко, 1984).
С целью лечения сужения соскового канала И. А. Подмогин (1986) предложил хирургический нож аналогичный ножу Е. Э. Школьникова с модификацией. Полый направляющий стержень имеет на своей стенке два отверстия для вывода антисептической мази, которая выдавливается из тюбика, соединенного с ножом. Техника операции следующая. Резким движением продвигают нож до опорной муфты, после чего надавливают на емкость с эмульсией, которая по каналу через отверстия попадает в полость соска. При извлечении ножа проводят повторное надавливание на тюбик, в результате чего рассеченная часть канала и канал заполняются мазью, что, по данным автора, предотвращает слипчивое воспаление. После операции животное не доят 8—12 ч. В последующем в течение 3 дней эмульсию наносят только на кончик соска.
Консервативные способы устранения тугодойности. К числу наиболее распространенных консервативных способов лечения сужений канала соска относится частая катетеризация, бужирование с применением стеклянных, костяных, пластмассовых и металлических бужей (И. А. Бочаров, 1950; А. П. Студенцов, 1952; А. А. Остров, 1964), применение полиэтиленовых или пластмассовых канюль Лебенгарджа, а также канюль с антибиотиками (Ю. А. Нуммерт, 1967).
Однако, как показали последующие исследования, консервативные методы лечения сужений канала соска очень часто не дают желаемых результатов. Недостатки этого лечения заключаются в следующем: лечение длительное и трудоемкое, сравнительно часто наблюдаются рецидивы, в связи с частым введением бужей, катетеров отмечаются осложнения (заращение, маститы и т. п.).
При разрастании соединительной ткани вследствие травм соска может возникнуть полная непроходимость соскового канала.
Техника операции. При полном заращении соскового канала П. С. Дьяченко (1957) рекомендует последовательно по ходу канала соска вводить молочный катетер для овец, затем катетер для коров и в завершение— соскорасширитель. После такого оперативного вмешательства для сохранения проходимости в просвет соска вводят шелковую турунду, смоченную линиментом Вишневского. Турунду оставляют на 2—3 суток, затем осторожно сдаивают. После проделывания отверстия Д. Д. Логвинов и др. (1957) рекомендуют в его просвет вводить колпачковидный нож и иссекать рубцовую ткань. Заслуживают внимания рекомендации В. С. Кондратьева и других исследователей: вместо частых сдаиваний в сосковый канал на 10—16 дней вводят канюлю из полихлорвиниловой трубки.
СУЖЕНИЕ СОСКОВОГО КАНАЛА
Этиология. Причинами сужения соскового канала являются гипертрофия сфинктера соскового канала, рубцы в результате ранений верхушки соска и воспалительные процессы, сопровождающиеся замещением мышцы сфинктера соска соединительной тканью. Нередко такие функциональные нарушения сфинктера соскового канала, как его спазм, возникают вследствие нарушения режима кормления, содержания, доения и т. п. Чаще всего причиной тугодойности бывает гипертрофия сфинктера соскового канала, которая встречается преимущественно у первотелок, как врожденный порок.
Клинические признаки. Основным клиническим признаком сужения соскового канала является тугодойность - затрудненное выдаивание из цистерны соска.
Диагноз. Тугодойность устанавливается при сдаивании молока или при катетеризации соскового канала.
Прогноз. При сужениях соскового канала прогноз благоприятный и лишь в случаях глубоких органических изменений в тканях соскового канала - сомнительный.
Лечение. В зависимости от того, что является причиной тугодойности, проводится выбор того или иного метода ее устранения. Так, при тугодойности, связанной с врожденной узостью канала соска, гипертрофией сфинктера и воспалительной инфильтрацией, вначале применяют содовые ванны, палочки люминария. Консервативное лечение тугодойности проводят также и при функциональных нарушениях - спазмах сфинктера соска. Во всех же случаях, когда причиной тугодойности являются органические изменения в тканях соскового канала, необходим оперативный метод устранения тугодойности.
Положительные результаты в устранении тугодойности могут быть достигнуты только при условии предупреждения повторного сужения сфинктера соскового канала после его оперативного расширения.
Для устранения тугодойности А. А. Осетровым (1958) предложен набор бужей, изготовленных из неокисляющегося металла.
Буж представляет собой хорошо отшлифованный цилиндрический стержень с головкой. Диаметры стержней подобраны от 1 до 5 мм. Каждый последующий буж толще предыдущего на 0,5 мм. Длина инструмента с головкой колеблется от 2,5 до 4,2 см. Бужи толщиной до 2,5 мм представляют собой ровные стержни с гладко заточенным концом. У бужей толщиной от 3 до 5 мм свободный конец на протяжении 1. 1.5 см сточен на конус, заканчивающийся гладко заточенной верхушкой, толщиной 2 мм. Конусовидный конец инструмента обеспечивает его легкое введение в просвет соскового канала.
Головка бужа сделана толще их стержней на 2 мм, в ней имеются отверстия для введения в нее нити, которая облегчает фиксацию бужа в руке и выведение его из соскового канала.
Метод последовательного бужирования заключается в том, что после постановки диагноза на тугодойность в сосковый канал вводят простерилизованный буж, равный его диаметру, и оставляют на 2. 3 мин, затем вводят буж на 0,5 мм больше первого и выдерживают столько же времени и т. д. Если диаметр соскового канала равняется 1,5 мм, то его последовательно расширяют в первый сеанс до 3. 3.5 мм; если диаметр 2,5 мм, то расширяют до 4. 4,5 мм и при диаметре 3 мм - до 4,5. 5 мм. Предпоследний буж оставляют в просвете соскового канала на 5 мин, а последний - на 20. 30 мин.
Между сеансами последовательного бужирования де"лают интервалы не менее трех дней. Ввиду того, что после проведенного бужирования ткани соска склонны к частичному сокращению, очередной сеанс бужирования начинают вновь с измерения диаметра соскового канала, после чего переходят к последовательному его расширению с таким расчетом, чтобы толщина последующего бужа не превышала более чем на 1. 2 мм диаметр просвета соскового канала.
Повторные сеансы бужирования проводят до тех пор, пока в просвет соскового канала не удастся свободно ввести буж диаметром 3. 3.5. 4 мм, т. е. буж, диаметр которого равен диаметру соскового канала нормально доящейся коровы.
Несоблюдение последовательности в бужировании, когда стремятся форсировать расширение соскового канала введением сразу же бужей, значительно превосходящих диаметр соскового канала, приводит к нежелательным явлениям. При таких манипуляциях выдаивание молока первоначально облегчается, но вслед за этим, как правило, возникает ярко выраженное воспаление верхушки соска и признаки тугодойности, как и до ее ликвидации.
Методика последовательного бужирования хотя и связана с большой затратой времени, обеспечивает длительный терапевтический эффект.
В настоящее время наиболее часто при устранении тугодойности надрез сфинктера соскового канала производится с помощью специального обоюдоострого, тупоконечного ланцета, скрытого или пуговчатого ланцетовидного ножа (рис. 35). Ланцет пригоден для любой-тугодойной коровы, его легко изготовить из обычного скальпеля.
После подготовки поля операции проводят инфильтрационную или проводниковую анестезию. Большим и указательным пальцами левой руки захватывают оперируемый сосок у верхушки и нажимом пальцев в сторону основания вымени, по возможности, приближают сфинктер соскового канала к месту оперативного вмешательства. После этого производят крестообразный надрез сфинктера соскового канала ланцетом. Продвигать ланцет в глубину соскового канала не следует более чем на 15 мм, так как и этим вполне обеспечивается правильный надрез сфинктера соскового канала. Несоблюдение этого положения может привести к полному разрезу сфинктера соска. После надреза сфинктера соска производят полное выдаивание. В последующем рекомендуются в течение трех суток частые сдаивания через каждые 2. 3 ч. Частые сдаивания преследуют две цели: исключить возможность попадания инфекции и устранить срастание произведенных надрезов сфинктера соскового канала. По истечении трех суток с момента операции оперируемых коров переводят на обычный режим дойки.
Вместо частых сдаиваний после крестообразного надреза сфинктера в просвет соскового канала можно вводить поливиниловую или полиэтиленовую трубку (см. «Раны сосков вымени») или кеглевидную канюлю, изготовленную из мягкой пластмассы. На 4. 5-й день трубку или канюлю извлекают и корову переводят на обычный режим дойки. Использование трубок или кеглевидных канюль предупреждает заращение соскового канала и позволяет не производить частых сдаиваний.
После операции идет нормальное течение процесса эпителизации раны. Эпителий на месте дефекта восстанавливается полностью в течение 5. 7 дней.
Получение молока является одной из главных целей разведения крупного рогатого скота. Животноводы стремятся к повышению надоев и улучшению качеств молока. Но иногда продуктивность коровы снижается или вовсе перестает доиться. Без серьезных причин процесс молокоотдачи не останавливается. Почему некоторые животные становятся тугодойными и можно ли это исправить?
- Причины патологии
- Сужение соскового канала
- Заращивание соскового канала
- Молочные камни
- Лечение тугодойной коровы
Причины патологии
Среди первых причин возникновения тугодойности у коровы являются заболевания. Молочные железы подвержены внешним воздействиям, травмированию, воспалениям и инфекциям. Все эти проблемы в той или иной степени влияют на качество и количество молока.
Сужение соскового канала
Чтобы понять принцип заболевания, следует кратко коснуться строения вымени коровы. В нем есть железистая ткань, внутри которой находятся клетки, образующие молоко. Оно вытекает по протокам, соединяющимся в каналы.
Из них жидкость идет в молочные ходы и далее в цистерны. Последние завершаются сосками с каналом в середине для сдаивания молока. В конце канала есть кольцо мышц – сфинктер, который реагирует на сжатие и выделяет продукт.
О сужении канала говорят в случаях:
- чрезмерного увеличения по патологическим причинам;
- полученных ран верхушки соска;
- воспалительных процессов, когда сфинктер подменяется соединительной тканью.
К таким нарушениям в работе организма приводят некачественное кормление, содержание. Могут быть огрехи в доении, особенно без соблюдения техники аппаратного метода. К примеру, был сильный вакуум, плохая сосковая резина доильных аппаратов и другие моменты. Также играет роль приверженность к гигиеническим правилам.
Тугодойность встречается чаще всего при данной патологии у коров, отелившихся впервые. Может наблюдаться вплоть до третьей лактации. У тугодойной коровы порок определяется по выходящему с огромным трудом и малыми струйками молоку.
В большинстве случаев дояры не доводят процесс до конца и оставляют в вымени молоко. В результате оно застаивается и приводит к воспалениям. По этой причине удои снижаются.
Заращивание соскового канала
К тугодойности буренки приводит и полное заращивание соскового канала. Верхушка соска также могла быть травмирована, на ней появились посторонние опухоли и иные дефекты. Заращивание считается следствием патологии:
- врожденной, когда сфинктер очень маленький или нагромождение мышц не дает ему увеличиться во время дойки;
- приобретенной, когда в дело вмешиваются заболевания, воспаления, грубая машинная дойка, гиповитаминоз, неправильное развитие вымени.
Четверть вымени с таким соском будет мягкая, при ощупывании корова не испытывает дискомфорт.
У коровы есть канал, но перед его отверстием много кожи. При надавливании на сосок верхушка в таком случае заметно поднимается.
Молочные камни
Камни появляются в молочных ходах из скопления солей фосфора или хлопьев казеина. Во время доения животновод может заметить их: в молоке будто присутствует песок.
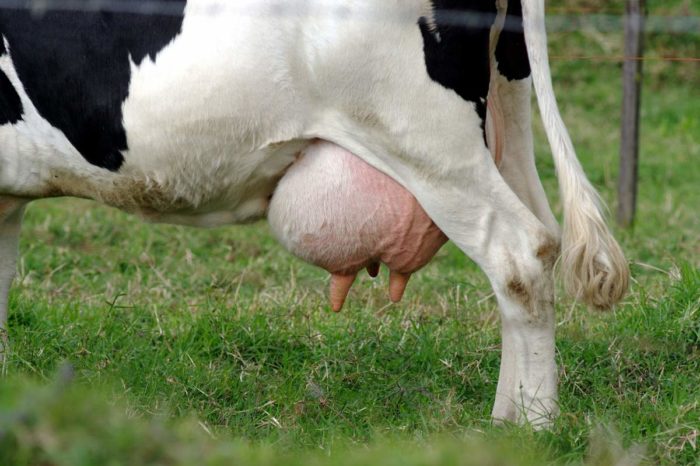
Но иногда камни большие, они застревают в молочных ходах и увеличиваются в самой цистерне. При этом они соединяются друг с другом и превращаются в горошины. Образования разные: плотные, мягкие, упругие.
Тугодойность у коровы связана со следующими факторами:
- повреждение стенок молочных ходов;
- нарушение обмена веществ и минеральных веществ;
- последние капли молока не выдаиваются и оседают в вымени.
Во время сжимания сосков владелец КРС замечает тугодойность, наличие песка и небольшие шарики в них. Их легко прощупать через кожу.
Лечение тугодойной коровы
Лечение тугодойности у коров следует начинать при появлении первых симптомов. В противном случае осложнения могут привести к серьезным воспалительным и инфекционным заболеваниям:
- в первую очередь можно попробовать сухие палочки морской капусты. Их помещают в сосковый канал перед дойкой за час. Там они набухают и раздвигают отверстие. Потом палочки высушивают и применяют вновь через пять дней. Способ хорош при отсутствии маститов, ран и прочих патологий;
- небольшие камни выдавливают через канал, большие сначала размельчают катетером и массажем. Потом они выходят вместе с молоком. Огромные образования придется удалять вскрытием цистерны. Потом разрез зашивают, установив перед этим в канале катетер. Немного убрать камни можно введением в цистерну трехпроцентного раствора питьевой соды;
- в сложных ситуациях прибегают к операции. Закрывающую канал кожу аккуратно прожигают или просто срезают лишний участок. Рану необходимо обрабатывать антисептиками. Иногда в сосок вводят специальные пластмассовые трубки.
Нередко специалисты рекомендуют использовать буж. Это гладкий стержень до пяти миллиметров, который вводят в канал. Суть метода в том, чтобы ввести чистый буж в канал, одинаковый с ним по размеру.
После этого его там оставляют на пару минут. Потом помещают в канал буж на пять миллиметров большего диаметра. Так по нарастающей, чтобы расширить отверстие вдвое. Последний буж оставляют в нем на полчаса. Подобные эксперименты можно повторять каждые три дня.
Если процедуру проводить неправильно, то сначала можно добиться облегчения доения, а потом усугубления ситуации. Верхушка соска воспаляется и тугодойность возвращается.
В редких случаях мышцы соскового канала надрезают специальным ножом. Глубина надреза не должна превышать полтора сантиметра, иначе можно срезать сфинктер полностью. Данную и предыдущую методику должен выполнять практикующий ветеринар или хирург.
После всех манипуляций нужно полностью сдоить молоко. В течение трех ближайших дней доят буренку каждые четыре часа. Это исключает попадание инфекции и срастание надрезов. В среднем молокоотдача длится около пяти минут при равномерном сжатии и профессионализме работника.

Тугодойные буренки отдают продукт гораздо дольше. Но принятие указанных мер способствует облегчению процесса дойки, увеличению скорости. Средние нормы полученного молока существенно возрастают.
Чтобы не допускать тугодойность коровы, нужно проводить осмотр на предмет мастита и наличия травм. При наличии заболеваний или воспалительных процессов соски твердеют, в молоко может попадать кровь или хлопья. После выяснения причины, нужно начать лечение. Если имеет место врожденное строение вымени, владельцы избавляются от коров.
YouTube responded with an error: API key expired. Please renew the API key.
Список используемой литературы:
- Животноводство - Википедия
- Животноводство // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- Животноводство // Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов. — М. : Большая российская энциклопедия, 2004—2017.

Рассмотрены распространенные функциональные нарушения яичников, приводящие к бесплодию коров. Вы узнаете, как лечат и профилактируют такие проблемы.
Одна из причин ухудшения экономических показателей в молочном и мясном скотоводстве – это проблемы с органами репродуктивной системы коров. Так, из-за функциональных нарушений яичников скотоводы недополучают телят, тратятся на ветеринарные препараты. В самых тяжелых случаях коров приходится выбраковывать.
1. Гипофункция яичников коров
Это наиболее распространенная проблема, при которой происходит дисфункция гонад коров. На долю коров, у которых подтвержден диагноз рассматриваемой проблемы, приходится около 220-24% от количества бесплодных животных.
Основные факторы, провоцирующие гипофункцию яичников:
- сбои в нейрогуморальной системе;
- нарушенный фолликулогенез;
- ошибочный подход к организации кормления;
- недостаток моциона или круглогодовое содержание животных без выгула.
Гипофункция яичников в первую очередь проявляется длительным отсутствием половой цикличности.
Диагноз проблемы подтверждается гипотонией матки, мелкими и плотными яичниками, отсутствующими на яичниках фолликулами и желтыми телами. Эти признаки устанавливаются во время ректального исследования. Чтобы исключить вероятность ошибочного диагноза ректальное исследование гонад повторяют через 10 дней.
Как лечат гипофункцию яичников? К сегодняшнему дню предложено несколько эффективных подходов к лечению рассматриваемого недуга:
- с помощью гормонов;
- посредством массажа яичников и матки, моциона.
Гормональные методы обычно основаны на использовании средств с гонадотропным действием. К этой группе препаратов относится СЖК, разовая доза которой рассчитывается с учетом того, что на каждый 1 кг веса животного должно приходиться 4 МЕ препарата. При гипофункции яичников корове рекомендовано 2-кратное подкожное введение СЖК. На первую процедуру приходится 2-3 мл сыворотки, на вторую (через два-три часа) – оставшееся количество препарата. Однократное введение всего объема сыворотки может вызвать анафилактический шок.
Во многих хозяйствах буренок лечат сывороточным и хорионическим гонадотропином. Разовая доза – 8 ЕД на кило веса. Основой для этих средств служит СЖК, прошедшей очистку от белковых соединений, провоцирующих анафилаксию. Аналогичная технология применяется при производстве фоллимага, гонадотропина Вейкса, хорулона.
Практическое применение нашли и гомеопатические препараты, например, мастометрин.
Гонадотропные средства способствуют образованию фолликулов. В худшем случае через неделю у коров наступает возбуждение – одна из стадий полового цикла.
Также зарекомендовали себя препараты, оказывающие гестагенное действие. К этой группе средств относится прогестерон. 5-10-дневное применение такого средства ведет к угнетению функциональной составляющей яичников. Результатом прекращения использования препарата является резкое снижение концентрации прогестерона, что активирует рост фолликулов, повышает уровень эстрогенов. Все это запускает стадию возбуждения.
Гонадотропные и гестагенные препараты эффективнее, когда используются параллельно.
Из физических способов борьбы с недугом эффективнее всего массаж яичников и матки. Процедура проводится ежедневно до семи минут. Также коров с третьего-пятого дня после отела обеспечивают ежедневным моционом, среднее расстояние которого составляет 4 км.
Положительный эффект дает биостимуляция – воздействие самцов-пробников. Это вазэктомированные быки, общение с которыми усиливает у коров сократительную способность матки и положительно сказывается на проявлении полового цикла. Биостимуляция по сравнению с медикаментозным лечение полностью безвредна, так как предусмотрена самой природой.
Профилактические мероприятия:
- полноценное кормление;
- содержание, организованное по всем ветеринарно-зоотехническим правилам;
- регулярный активный моцион;
- общение с быками-пробниками.
2. Персистентное желтое тело у коров
При таком функциональном нарушении в течение первых 30-40 дней послеродового периода у коров не происходит инволюции желтого тела (ветеринары в шутку говорят, что оно запаздывает). Среди всех случаев бесплодия на долю коров с персистентным желтым телом приходится не менее 10%.
Проблема дает о себе знать из-за:
- длительной выработки желтым телом прогестерона, отрицательно коррелирующего с функциональной активностью яичников;
- отказа от осеменения животных в первую половую охоту.
Вероятность нарушения выше при неверно организованном кормлении и содержании животных.
К клиническим признакам патологии относится бесплодие, грибовидное выпячивание на яичниках, которые часто уплотнены.
При постановке диагноза учитываются клинические признаки. Также проводится 2-кратное ректальное исследование органов репродуктивной системы. Между исследованиями выдерживается 10-12-дневный перерыв.
Что касается лечения коров с персистентным желтым телом, оно бывает консервативным и оперативным. Намного эффективнее стратегия, начинающаяся с консервативного лечения, в том числе использования гормональных препаратов, относящихся к простагландиновому ряду. Такая группа средств представлена эстрофаном, энзапростом, мегэстрофаном и др. Средства вводятся дважды, второй раз через 10-дневный перерыв. Важно знать, что под их действием проблемное желтое тело не рассасывается, зато сильно сокращается матка, уменьшается просвет сосудов, питающих яичники, происходит инволюция персистентного желтого тела.
Чуть реже животных лечат гонадотропинами, например, тем же фоллимагом и т.д. Положительные эффекты получают от массажа яичников (ректально).
Из оперативных способов борьбы самым результативным является энуклеация (отдавливание) желтого тела. Процедура проводится ректально и обязательно с 5-7-минутным торзированием сосудов в месте, в котором разорвалась оболочка яичника. Отказываться от торзирования не стоит, так как это грозит длительным кровотечением.
Профилактика:
- оптимизация условий кормления и содержания;
- предоставление ежедневного активного моциона;
- осеменение (покрытие) животного в первую и последующие охоты.
3. Кисты яичников коров
Сначала надо разобраться, что следует понимать под кистой. Это полость, образованная различными морфофункциональными структурами гонад. Из 100 коров кисты яичников диагностируются у пяти-девяти особей.
Кисты яичников – это результат:
- неверной стратегии использования гормональных препаратов: неверно выбранные дозы, применение без соответствующих показаний;
- злоупотребления концентрированными кормами;
- нарушенного фолликулогенеза.
По одной из классификаций, кисты бывают фолликулярными и лютеиновыми. Начнем с первых. Они появляются на стадии возбуждения, когда утолщается стенка фолликула. При таком изменении гонад иногда отсутствует овуляция. Так как фолликулярная жидкость и эстрогены продолжают образовываться, а утолщенная стенка фолликула не разрывается, полость увеличивается в объеме, что сопровождается одновременным увеличением размера яичника.
Очевидные клинические признаки:
- отсутствующее оплодотворение;
- удлинение возбуждения и укорочение других половых стадий.
Размер кист отрицательно коррелирует с их количеством.
Несколько терминов по теме:
- нимфомания – яркое проявление феномена стадии возбуждения;
- вирилизм – приобретение самкой признаков, характерных самцам, например, грубого голоса. Это результат наличия «старой» кисты.
Нимфомания, длящаяся месяцами, обычно служит причиной прекращения половых циклов.
Чтобы подтвердить диагноз, учитывается анамнез (частые половые циклы, отсутствие оплодотворения после осеменения), ректально отыскиваются одна или несколько кист. Если образование под давлением пальцев не желает разрываться, значит, имеет место киста. Нормальный фолликул разрывается.
Коров с подтвержденным диагнозом обычно лечат сурфагоном. Если верить ветеринарным специалистам, это самый эффективный препарат. К тому же, если переборщить с его дозой, никаких побочных эффектов не возникает.
Для борьбы с фолликулярными кистами рекомендована сыворотка жеребых кобыл, гонадотропные препараты. Реже прибегают к пункции кисты.
Что касается лютеиновых кист, их основной клинический признак – это отсутствие полового цикла.
Диагноз такой проблемы основан на учете клинических признаков и результатах ректального исследования состояния яичников.
Относительно стратегии борьбы с лютеиновыми кистами, она соответствует лечению коров с персистентным желтым телом.
Важно: правильная постановка диагноза, выбор оптимального способа борьбы с патологией по силам только ветеринару. Лечение животного без должной подготовки и отсутствии требующихся практических навыков чревато ухудшением его состояния.
Грибок ногтей
Красивые и здоровые ногти всегда привлекают внимание окружающих, а в некоторых случаях считаются залогом крепкого здоровья. Ухудшить состояние ногтевых пластин может дефицит витаминов и минералов, но порой проблема более глубокая, связанная с грибковой инфекцией.Грибок ногтей или медицинским термином «онихомикоз» относится к распространенным и коварным заболеваниям, которые способны полностью разрушить ногтевую пластину. Почему развивается болезнь, каковы признаки и как избавиться от грибка ногтей.
Как развивается
Грибок ногтей (онихомикоз) – инфекционное заболевание, причиной которого являются патогенные грибки – паразиты. Согласно врачебным наблюдениям, болезнь диагностируется у 7% взрослого населения. В процессе развития онихомикоза, патогенные грибковые возбудители поражают ткани ногтевых пластин, что приводит к нарушению их структуры.
Источником грибковой инфекции чаще выступают грибки-паразиты. Инфицирование чаще происходит в общественных местах (раздевалки, баня, сауна). Чешуйки грибковых паразитов после прикрепления к коже здорового человека проникают в верхние слои эпидермиса, начинают свое активное размножение, выделяют продукты жизнедеятельности, которые отравляют организм человека, снижают иммунную защиту, делают организм беззащитным перед различными вторичными инфекциями. Споры патогенных грибов внедряются в слои ногтевой пластины, которая начинает терять природный цвет, появляются белые пятна, желтизна. Если на данном этапе не провести лечение, произойдет деформация пластины с последующим ее разрушением и поражением здоровых пальцев ног.
В основном грибок ногтей на ногах является следствием микоза, при котором происходит повреждение ступней или межпальцевых участков. В международной классификации болезней, онихомикоз находится под кодом В35.1 и относится к категории паразитарных и инфекционных патологий.
Фото: Возбудители грибка ногтей
Причины и факторы риска
В основе этиологии болезни лежит инфицирование ногтей патогенными грибками, среди которых:
- дерматофиты (T. rubrum, T. interdigitale);
- дрожжи рода кандиды (C. aibicans, C. tropicalis);
- плесневелые грибки (Fusaria, Alternaria).
Помимо основной причины болезни, существует ряд предрасполагающих факторов, которые повышают риски развития онихомикоза. Спусковым механизмом для активизации грибковой инфекции может выступать:
- отсутствие ухода за ногтями;
- сахарный диабет;
- варикоз;
- ожирение;
- травмы;
- ношение тесной обуви;
- некачественное проведение педикюра;
- прием сильнодействующих препаратов.
Особое внимание в развитии болезни отводится состоянию иммунной системы. При крепком иммунитете организм человека сможет противостоять патогенной флоре даже после ее проникновения в организм, но если иммунитет снижен, грибковый мицелий легко внедряется в эпителий ногтя, чем вызывает воспалительные и дистрофические изменения.
Ногтевой грибок не стоит рассматривать как эстетическую проблему, поскольку токсины, которые выделяют грибки, способны распространятся по целому организму, вызвать ряд сопутствующих заболеваний.
Фото: Симптомы грибковой инфекции ногтей
Клинические признаки
В норме ногтевая пластина гладкая и ровная, но по мере развития грибковой инфекции нарушается ее структура, ухудшается внешний вид. Онихомикоз относится к медленно прогрессирующим заболеваниям. Первые признаки болезни отмечаются не сразу после контакта с возбудителем, а спустя время, когда споры грибков проникнуть в глубокие ткани.
Распознать онихомикоз можно по следующим признакам:
- зуд и жжение в межпальцевых участках;
- мелкие трещины кожи на пальцах;
- сильная потливость ног;
- шелушение околоногтевой платины;
- неприятный запах;
- покраснение кожи;
- утолщение ногтя;
- тусклость, желтизна и шероховатость.
Патологические изменения присутствуют не только на ногтях, но и на коже ног, особенно между пальцами и стопах.
В дерматологии выделяют три основных стадии онихомикоза:
- Нормотрофический тип – болезнь часто остается незамеченной, что ведет к ее прогрессированию. На ногтях можно заметить незначительные пятна или полоски, он теряет блеск, может менять свою толщину, появляется зуд и жжение.
- Гипертрофический онихомикоз – присутствует утолщение и деформация ногтя, синдром «птичьих когтей».
- Атрофический – разрушение ногтевой пластины, ноготь отходит от ложа. Единственным методом лечения атрофической формы болезни считается удаление ногтя.
При глубоком поражении ногтей, инфекция проникает в ток крови, существенно снижает работу иммунной системы, чем увеличивает риск развития других болезней.
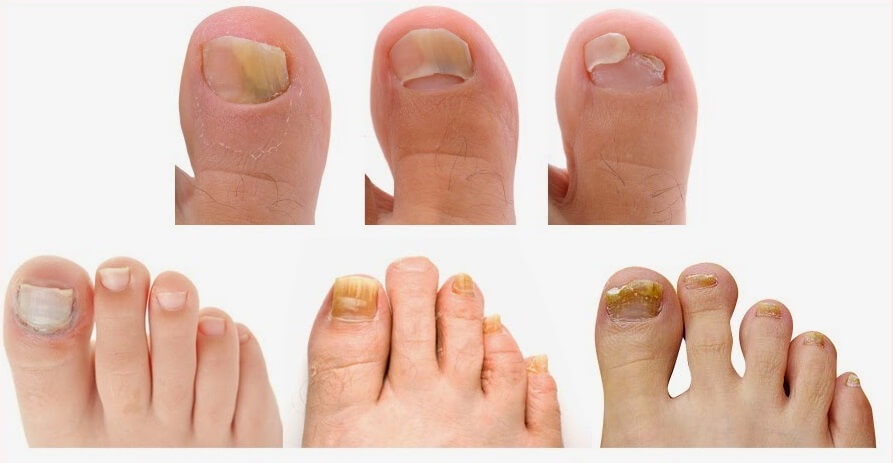
Фото: Стадии онихомикоза
Диагностика
Прежде чем лечить ногтевой грибок, нужно определить тип возбудителя. Врач собирает анамнез, проводит осмотр, назначает соскоб тканей, который поможет определить тип возбудителя. При необходимости будет назначена люминесцентная диагностика, которая состоит из исследования ногтя при помощи лампы Вуда.
После проведения осмотра и полученных результатов обследования, больному будет назначено лечение.
Фото: Осмотр ногтей врачом дерматологом
Эффективные методы лечения грибковой инфекции ногтей
Лечение онихомикоза достаточно длительный процесс, который состоит из комплексной терапии. Современная дерматология предоставляет несколько эффективных методов, позволяющих избавиться от онихомикоза. На практике чаще используют:
- системные антимикробные и противогрибковые препараты;
- местные антимикотики;
- физиотерапия;
- аппаратная косметология;
- народные средства;
- операция по удалению больного ногтя.
Для достижения максимального терапевтического эффекта, помимо основного лечения, важно следить за гигиеной ног и ногтей.
Аптечные препараты
Современная фармакология предоставляет достаточно большой ассортимент лекарственных препаратов, позволяющих вылечить грибок ногтей. Выпускаются они разными производителями в разных формах, имеют разную стоимость. В терапии чаще используют препараты системного и симптоматического действия. В первом случае лекарство оказывает губительное действие на патогенных грибковых возбудителей, разрушает их клеточную структуру, препятствует дальнейшему размножению и распространению. Препараты симптоматического действия купируют симптоматику, снимают зуд, шелушение, улучшают внешний вид ногтя.
Лечение онихомикоза может занять от 3-х до 6-ти месяцев, а порой и больше года потребуется, при этом всегда присутствует риск повторного инфицирования.
Самое эффективное средство – этиотропная терапия, которая состоит из применения таблеток, капсул, местных лекарств-мази, гели, лаки.
На практике чаще всего используют противогрибковые таблетки:
Действующие компоненты таких лекарств уничтожают патогенную грибковую флору, блокируют рост и размножение возбудителей. Назначать их может только врач индивидуально для каждого пациента.
Препараты местного действия действуют в самом очаге воспаления, снимают симптомы, разрушают патогенную грибковую флору:
- Низорал крем.
- Лак Лоцерил.
- Ламизил мазь или спрей.
- Микозорал мазь.
- Фукорцин, Креолин - растворы для обработки ногтей.
Если диагностируется грибок ногтей, лечение препаратами недорогими, но эффективными нужно обращать внимание на продукцию отечественных фармакологических компаний, стоимость которой в разы ниже, чем на иностранные препараты. При этом эффект от лечения аналогичный дорогостоящим лекарствам.
На начальных стадиях болезни или в комплексе с другими методами лечения хороший эффект можно получить от кератолитических средств:
- Набор Микоспор.
- Онихопласт.
- Салипод.
- Уреапласт.
Выпускаются они в форме пластыря, который после распаривания наклеивают на больной ноготь. Использовать их нужно в соответствии с инструкцией по применению.
Важно: После пройденного лечения и устранения симптомов болезни, риск рецидивов будет присутствовать всегда, поэтому нужно следить за чистотой ног, периодически использовать мази для предотвращения повторного развития болезни.
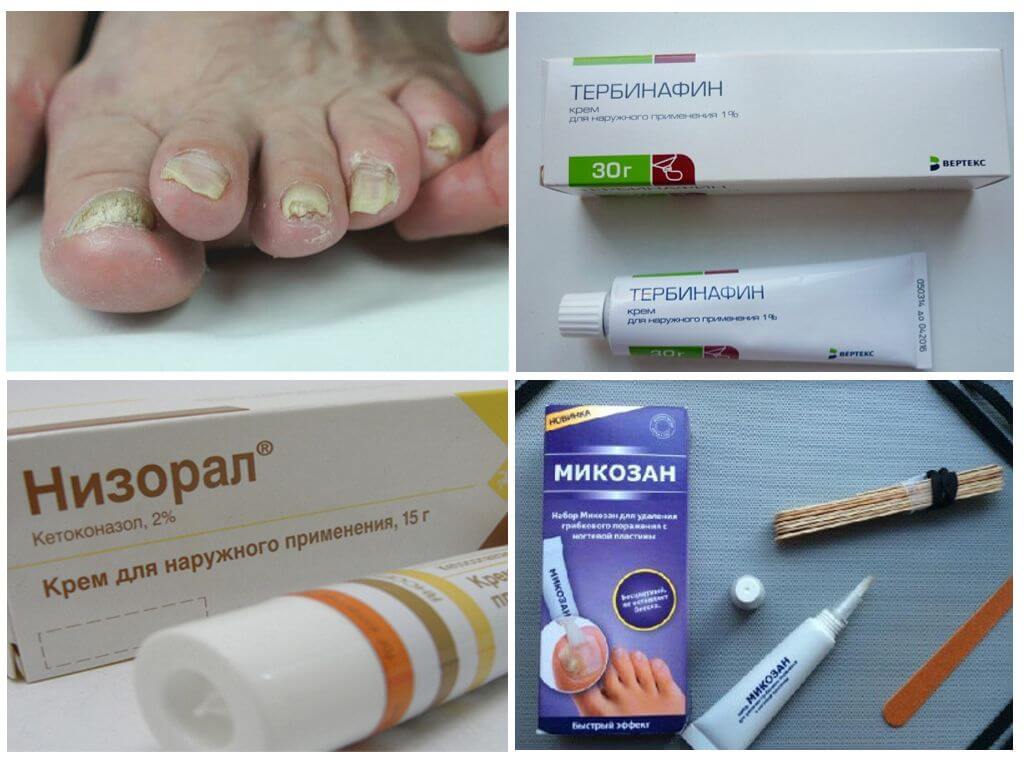
Фото: Препараты для лечения онихомикоза
Физиотерапия
Физиотерапевтическое лечение онихомикоза позволит ускорить период выздоровления, улучшит кровообращение, усилить рост здоровых тканей. Эффективность обладает:
- диатермия;
- амплипульстерапия;
- лазерное лечение;
- аппликации парафином;
- дарсонвализация;
- магнитотерапия.
Подобные процедуры назначаются короткими курсами – до 10 дней.
Народные средства
В помощь традиционной терапии приходят средства народной медицины. В качестве лечебного сырья используют различные травы, подручные средства, эфирные масла. Рассмотрим несколько эффективных рецептов:
Содовая ванночка. Обладает противомикробным действием, уничтожает патогенных грибковых паразитов, устраняет неприятный запах, позволяет размягчить ноготь перед его удалением. Для приготовления нужно в 2-х литрах теплой воды развести 2 ст.л соды, хорошо размешать и держать ноги 10 – 15 минут.
Йод. Мощный антисептик, позволяющий уничтожить патогенную грибковую флору. Наносить раствор йода нужно на больной ноготь, не затрагивая кожу 1 раз в 2 дня.
Эфирные масла. Избавиться от онихомикоза можно при помощи эфирных масел лаванды или чайного дерева. Достаточно при помощи ватного тампона наносить чистое масло на ноготь. Проводить процедуру рекомендуется перед сном.
Корень аира. Для приготовления лекарства нужно взять 30 г корня аира, залить кипятком, поставить на маленький огонь на 5 минут. Затем настоять 1 час, процедить. Полученным отваром можно обрабатывать ногтевые пластины или принимать внутрь по 50 мл, предварительно разбавив с водой 1:1. Лечение нужно продолжать около 2-х недель.
Используя любое средство от грибка ногтей на ногах, нужно убедиться в отсутствии аллергии.
Нетрадиционная медицина — не панацея, но все же, как средство профилактики или на начальных стадиях болезни оказывает хороший лечебный эффект.
Если эффект от консервативной терапии отсутствует или болезнь запущена, врач назначает операцию по удалению пластины ногтя. Ее проведение позволит сократить прием лекарственных препаратов, ускорить период выздоровления.

Фото: Содовые ванночки в лечении грибка ногтей.
Профилактика
Профилактика онихомикоза состоит из соблюдения некоторых правил, которых должен придерживаться каждый человек:
- Регулярно следить за чистотой ног и ногтей.
- Вести здоровый образ жизни.
- Правильное и витаминизированное питание.
- Своевременно лечить все сопутствующие заболевания.
Соблюдая элементарные правила, можно значительно снизить риск заболеваемости. Важно при первых признаках болезни исключить самолечение, только врач дерматолог сможет подсказать, как вылечить быстро грибок ногтей и исключить всевозможные осложнения болезни. Если в доме находится больной с онихомикозом, его близким нужно исключить всевозможный контакт с его вещами, поскольку присутствует большой риск инфицирования всей семьи.
Читайте также:

